Стандартные анализы по гинекологии помогут выявить заболевание половой и репродуктивной системы пациентки на самой ранней стадии его развития. Посещать гинеколога и проходить профилактическую диагностику нужно регулярно. Так женщина может обезопасить себя от развития патологий, которые могут крайне негативно отразиться на здоровье или привести к бесплодию.
Анализы гинекологические позволяют медику составить полное представление о состоянии здоровья пациентки. Все дело в том, что многие гинекологические недуги практически не имеют симптомов, а проявляются только на поздней стадии. Рассмотрим, каков список гинекологических анализов.
Даже после тщательного осмотра пациентки на гинекологическом кресле, доктор не может с полной уверенностью делать выводы о состоянии ее здоровья. Влагалищное исследование и ультразвуковая диагностика обязательно должны дополняться сдачей лабораторных анализов. Только в этом случае гинеколог сможет поставить точный диагноз и назначить лечение, в случае обнаружения какого-либо недуга.
Многие пациентки считают, что сдавать мазок на цитологию нужно только при возникновении тревожной симптоматики. Однако это совсем не так. Некоторые патологии репродуктивной системы связаны с нарушением гормонального баланса в организме женщины.
При этом у представительницы прекрасного пола могут возникнуть симптомы, на первый взгляд никак не связанные с половыми органами – набор веса, ухудшение состояния кожи и волос, появление растительности на теле в несвойственных для женщины зонах.
Какие анализы берет гинеколог при осмотре у женщины? Здесь все зависит от индивидуальных особенностей, жалоб и возраста пациентки. Чаще всего медик берет мазок на исследование микрофлоры влагалища, выявление инфекционных и воспалительных заболеваний.
Сдать гинекологические анализы нужно обязательно, если:
- У вас бывают нарушения менструального цикла;
- Вы наблюдаете симптомы гормонального дисбаланса;
- Хотите подобрать наиболее подходящие гормональные контрацептивы;
- Планируете успешное зачатие и вынашивание ребенка;
- Чувствуете дискомфорт и болезненность в молочных железах;
- У вас проблемы с весом, волосами, ногтями;
- Появились симптомы инфекционного или воспалительного заболевания органов половой системы.
Анализы у гинеколога нужно сдавать регулярно для профилактики. Так вы сможете предотвратить прогрессирование опасных патологий, которые нередко приводят к бесплодию. Если во время стандартного обследования гинеколог выявил какие-либо отклонения от нормы, он может назначить пациентке сдачу дополнительных анализов для углубленного исследования и постановки максимально точного диагноза.
Какие бывают анализы у гинеколога? Ответ на этот вопрос волнует многих пациенток. Если женщина не имеет каких-либо жалоб и во время визуального осмотра отклонений от нормы не выявлено, доктор может ограничиться взятием мазка на определение состояния микрофлоры влагалища.
От флоры внутренних половых органов во многом зависит функционирование репродуктивной системы женщины. Мазок изымается для лабораторного анализа даже во время обычного профилактического осмотра у гинеколога.
Такая диагностика позволяет составить общую картину состояния здоровья пациентки. Если в процессе исследования обнаружены отклонения от нормы, назначается дополнительная комплексная диагностика, включающая анализ крови и мочи, определение гормонального фона и наличия инфекций.
При помощи мазка на флору можно получить следующую информацию:
- Узнать о наличии микроорганизмов во влагалищной среде, определить их тип и степень концентрации;
- Выявить атипичные клетки, которые могут сигнализировать о развитии серьезных гинекологических патологий;
- Сделать общий первичный анализ гормонального баланса в организме пациентки.
Чтобы результат лабораторного исследования мазка оказался максимально точным, необходимо следовать простым правилам подготовки к процедуре. Медики рекомендуют пациенткам за несколько дней до посещения гинеколога отказаться от интимной близости, не использовать вагинальные свечи, не делать спринцевания.
Осмотр во время менструации и сдача мазка могут оказаться не эффективными, поэтому следует дождаться остановки кровотечения. Для ежедневной интимной гигиены перед сдачей анализа используйте только обычное мыло с нейтральным Ph.
Как правило, мазок на флору сдается пациенткой перед началом терапии какого-либо заболевания, а также после завершения лечения для контроля результатов. Расшифровку результатов исследования нужно доверять только опытному медицинскому специалисту.
Все дело в том, что микрофлора влагалища женщины 50 лет значительно отличается от мазка молодой девушки. Показатели нормы зависят не только от возраста, но и от индивидуальных особенностей организма пациентки.
Цитологическое исследование флоры влагалища и матки позволит врачу сделать заключение о наличии или отсутствии воспалительных заболеваний различной этиологии. Такая диагностика поможет выявить как острые, так и хронические заболевания, позволит сделать вывод о состоянии иммунной системы пациентки.
Одним из наиболее распространенных гинекологических анализов на выявление инфекции является метод ПРЦ. Такой современный способ диагностики позволит выявить даже скрытую инфекцию, жизнедеятельность которой на ранних сроках развития не вызывает никакой симптоматики, но при этом представляет скрытую угрозу.
Многие инфекционные гинекологические заболевания, передающиеся половым путем, сложно выявить в самом начале прогрессирования. Все дело в том, что недуг может никак себя не проявить в течение нескольких недель, месяцев или даже лет. Пациентки иногда даже не догадываются о том, что заражены и являются носителями инфекционного заболевания.
При помощи исследования ПРЦ лаборант способен выявить в мазке даже отдельные клетки патогенного микроорганизма, и подобрать метод для его устранения. Используя такой метод диагностики гинеколог может предотвратить развитие многих опасных заболеваний еще до начала их прогрессирования.
Еще одним точным и эффективным методом выявления инфекций в женской половой системе является исследование под названием бактериологический посев. Для лабораторного исследования данного типа используется любой биоматериал – мазок из половых органов (влагалища, матки, шейки матки), моча, кровь пациентки.
Изъятый образец отправляется лаборантов в специальную питательную среду, в которой клетки патогенных микроорганизмов начинают активно размножаться. Зараженная инфекцией микрофлора содержится в благоприятных условиях определенный промежуток времени, после чего отправляется на тщательный анализ.
Используя бакпосев, медик может с легкостью выявить главного возбудителя заболевания, а также подобрать наиболее эффективные медикаменты, которые его быстро нейтрализуют. Колония размножившихся микроорганизмов тестируется, над ней проводятся медицинские эксперименты. Результат такой диагностики точно показывает, какие медикаменты будут эффективны в борьбе с выявленным вредоносным микроорганизмом.
Для комплексного гинекологического исследования пациентке придется сдать не только мазок, но и кровь, мочу. Это позволит выявить как явную, так и скрытую инфекцию в организме женщины, определить степень прогрессирования воспалительного заболевания, длительность инкубационного периода вредоносных микроорганизмов и пр. Анализ крови отдельно используется очень редко. Как правило, он является частью комплексной диагностики.
источник
Сказать с полной уверенностью, что женщина здорова, без специального медицинского обследования нельзя. Не всегда сделать подобное заключение можно с помощью обычного визуального осмотра или ультразвукового исследования. Только клинические лабораторные анализы помогут установить состояние женского здоровья.
Многие женщины думают, что сдавать гинекологические анализы следует только в случае явных проявлений какого-либо заболевания, связанного с дисфункцией женской половой системы. Это далеко не всегда так. Женщина, которая тщательно следит за своим здоровьем, обратится к углублённому гинекологическом у обследованию при избыточном весе, при появлении чрезмерного волосяного покрова, при резком изменении состояния кожи и по многим другим причинам, которые, на первый взгляд, не связаны с непосредственно половой системой женщины. Но это только на первый взгляд. Общее физическое здоровье, внешний вид, эмоциональное состояние женщины – всё это напрямую зависит от правильной работы репродуктивной системы женщины.
Причин, по которым женщине обязательно нужно пройти цитологическое и биохимическое обследование множество:
Любое заболевание или отклонение от нормального состояния, требующее уточнения причины, должно быть диагностировано вашим лечащим врачом, ним же определён комплекс анализов в строгой последовательнос ти. Поэтому самостоятельно искать частные лаборатории, делать расшифровку анализов у разных врачей, менять лаборатории с целью проверки точности исследования – это трата денег, времени и нервов. Поэтому начните с поиска своего гинеколога, которому вы будете полностью доверять, а он с вою очередь будет заинтересован избавить вас от проблем со здоровьем. Такой врач направит вас на обследование только в ту лабораторию, которой сам абсолютно доверяет.
Нормальное функционирование женской половой системы зависит, прежде всего, от состояния флоры внутренних органов, правильности их анатомического строения и гормонального фона. Поэтому для получения общей картины состояния здоровья пациентки берётся мазок на флору (это обязательная процедура при профилактическом осмотре) и при более серьёзных проблемах необходимо определение гормонального статуса. Если проводится углублённое комплексное обследование, обязательно назначается исследование мочи, развёрнутые исследования крови и другие назначения.
Этот анализ берётся со слизистых оболочек внутренних половых органов женщины и является наиболее распространённым при гинекологических обследованиях.
- анализ наличия бактерий определенной формы и концентрации;
- установить клетки, не характерные для нормальной флоры;
- сделать первичный анализ присутствующих гормонов.
Для чистоты результатов анализа следует придерживаться ряда правил: за 1-2 дня до сдачи мазка следует воздержаться от половых контактов; не применять вагинальные препараты; нельзя сдавать этот анализ во время кровотечений, в том числе менструальных; не рекомендуется проводить спринцевание; не принимать ванну. Перед посещением врача половые органы можно мыть только мылом.
Мазок на флору лучше сдавать на обработку в одну и ту же лабораторию, особенно, если на его основании подбирается терапия. Для отслеживания динамики лечения мазок сдают до начала лечения, в его ходе и после его окончания, чтобы отследить реакцию организма на назначенные медикаменты или процедуры.
Средние нормы показателей флоры рассчитываются для женщин до пятидесяти лет. У девочек, не достигших полового созревания, по составу микрофлора абсолютно другая, а у женщин после 50 лет результаты мазка значительно искажаются из-за нарушения гормонального фона.
При выявлении в мазке некоторых составляющих врач-гинеколог делает более точное заключение о наличии заболевания, особенно, если пациентка обратилась с жалобами, или назначает дополнительное исследование для уточнения диагноза.
Таким образом, проанализировав цитологический анализ на флору, гинеколог сделает заключение о наличии воспалительных процессов разной природы, выявит острые и хронические заболевания, сделает вывод о состоянии иммунной системы пациентки. С помощью этого исследования определяется степень чистоты влагалища женщины и соответственно её женское здоровье. Первая степень (норма) определяется наличием 95% лактобактерий; только в единичных проявлениях могут встречаться лейкоциты и клетки эпителиальной ткани.
источник
Для того чтобы на ранней стадии выявить женские заболевания, необходимо ежегодно сдавать стандартный перечень анализов. Благодаря этому вы не дадите проблеме укорениться и нанести серьёзный вред здоровью.
Давайте разбираться, что относиться к важным диагностическим процедурам. Ответственный подход к обследованиям в целях профилактики позволяет выявить воспалительные процессы, онкологические заболевания, следить за репродуктивной системой, течением беременности.
Данный анализ даёт подробную информацию о состоянии женского здоровья. В исследование включен:
- общий анализ крови;
- лейкоцитная формула;
- информация о скорости оседания эритроцитов (СОЭ).
Сдавать его нужно натощак (не кушать хотя бы за шесть часов до сдачи материала). Кровь берется из пальца или вены.
В общий анализ крови входят следующие показатели:
- лейкоциты (повышенное количество говорит о воспалении),
- эритроциты (отклонения свидетельствуют о нарушениях в функции кроветворения),
- гемоглобин (контроль анемии),
- тромбоциты (показывают способность крови к свёртываемости или образованию тромбов),
- цветной показатель (информирует о соотношении жидкой части плазмы и клеток крови).
Лейкоцитная формула информирует о состоянии иммунитета. Она подробно рассказывает о всех видах лейкоцитов. Протекание какого-либо заболевания провоцирует изменение формулы. Врач досконально их изучает и выявляет отклонения в женской половой системе (инфекция, вирусное заболевание или обострение хронического).
Скорость оседания эритроцитов напрямую зависит от наличия воспалительного процесса в организме. Чем выше показатель, тем сильнее воспаление.
Оценить здоровье мочевыделительной системы позволяет общий анализ мочи. Когда в организме протекают воспалительные процессы, продуцирует цистит или уретрит, то повышается показатель белка и лейкоцитов. Кроме того в мочу попадают бактерии и всевозможные соли.
Если выявлены бактерии, женщину отправляют на бактериологическое обследование. Оно даёт информацию о характере микробов, их количестве. Такой анализ позволяет также определить, какие лекарственные препараты способны справиться с паразитами (проверяется их чувствительность к антибиотикам). Анализ сдавать необходимо до начала лечения болезни, чтобы чётко видеть картину. Перед тем как собирать мочу, нужно выполнить гигиену половых губ и прикрыть вход во влагалище ватным тампоном. Это позволит исключить попадание выделений в стерильную ёмкость.
Во время гинекологического осмотра врач с помощью цитощётки берёт мазок из уретры, цервикального канала шейки матки и влагалища. В полученном материале определяют наличие болезнетворных микроорганизмов и состояние микрофлоры. Патологические изменения могут свидетельствовать о наличии серьёзных заболеваний.
- инфекции передающиеся половым путём;
- дисбактериоз влагалища (низкое количество полезных бактерий);
- гормональные нарушения в организме;
- развитие эрозии шейки матки.
Данный анализ важно делать раз в шесть-двенадцать месяцев. Он выявляет наличие предраковых или раковых клеток и позволяет на ранних стадиях определить развитие онкозаболевания. Незапущенный рак шейки матки легко поддаётся лечению. Соскоб берётся с помощью шпателя или специальной щёточки с шейки матки.
Чтобы получить реальные результаты за десять дней до похода в женскую консультацию необходимо закончить приём любых лекарств (антибиотиков, противомикробных и противовирусных препаратов), если они были назначены. Запрещено за неделю до анализа закладывать свечи во влагалище или спринцеваться. В течение двадцати четырёх часов необходимо воздержаться от интимной близости. Идеальным временем получения материалов являются дни после менструации или период за неделю до менструации. Середина цикла не подходит для проведения исследований. Если мазок будет браться из уретры, то два часа нельзя мочиться.
Сдать перечисленный перечень анализов можно в течение одного дня. Зато целый год вы будете уверенными в том, что с женским здоровьем всё в порядке. А если исследования что-то выявят, то есть шансы легко отделаться от заболеваний, так как форма будет не запущенной.
источник
С целью профилактики и успешной терапии женских болезней рекомендуется регулярное посещение врача-гинеколога и осмотр как минимум раз в полгода.
Комплекс плановых диагностических исследований включает в себя:
- УЗИ органов малого таза;
- цитологический мазок.
Надежно защитит от различных гинекологических заболеваний соблюдение следующих условий:
- разборчивость в выборе половых партнеров;
- применение барьерной контрацепции;
- соблюдение правил интимной гигиены;
- поддержание здорового образа жизни.
Микроскопические исследования влагалищного секрета при беременности проводятся трижды: при постановке на учет, на сроке 30 и 36 недель. При наличии специфических симптомов мазки могут быть назначены внепланово.
Количество лейкоцитов во время беременности может быть несколько выше (до 20), чем у небеременных женщин. Могут выявляться небольшие отклонения в большую сторону численности микроорганизмов, представляющих флору (до 108 КОЕ/г). В норме, среда кислая – до 4,5 PH. Флора преимущественно представлена палочками лактобацилл, патогенные микроорганизмы – трихомонады, гонококки отсутствуют, однако могут отмечаться дрожжеподобные грибки.
Анализ на микрофлору влагалища при беременности имеет важное клиническое значение. При наличии скрытых инфекций в организме женщины
может указывать на переход инфекции из латентной фазы в острую. Исследование с целью выявления скрытых инфекций проводится у беременной однократно на сроке 12 недель гестации, посредством диагностики крови методом ИФА.
ЗППП у женщин часто протекают почти без симптомов или со слабо выраженными признаками, на которые не обращают внимания. В последнее время у многих людей нарушена имунная система. При заражении ЗППП ослабленный организм не способен противостоять инфекции. При этом инфекция с самого начала принимает хронический характер, а симптомы сомнительные или вообще отсутствуют.
Заболевания, передающиеся половым путем, могут протекать как в острой, так и в хронической формах. При этом в большинстве случаев симптомы ЗППП бывают следующие:
- Необычные выделения из половых органов с запахом или без
- Учащенное или часто болезненное мочеиспускание
- Дискомфорт и неприятные ощущения в нижних отделах живота
- Зуд и жжение в наружных половых органах
- Появление боли при половом акте
- Появление на коже или на слизистых оболочках необычных пятен, язвочек, пузырьков
Инкубационный период ЗППП (время от заражения до появления первых признаков болезни) составляет, в среднем, от 1 до 7 дней, однако иногда инфекция может существовать латентно (быть скрытой) в организме в течение нескольких месяцев и проявиться только при ослаблении его иммунной защиты.
Женщина, которая обнаруживает у себя симптомы ЗППП, должна немедленно обратиться к гинекологу, который назначит лечение и поможет избежать серьёзных последствий.
ЗППП нельзя диагностировать только по симптомам. Диагноз ЗППП устанавливается только по результатам анализов.
К ДНК-диагностике относят несколько методов, но самый распространенный – полимеразная цепная реакция (ПЦР). Это обнаружение в материале ДНК возбудителя. ДНК – это молекула, в которой заключена вся информация о клетке. В клетках организмов одного вида (например, микоплазма генитальная) определенные участки ДНК одинаковые.
Метод хорош для диагностики инфекций, не обнаруживаемых в мазках: хламидиоза, уреа- и микоплазмоза, генитального герпеса. Однако для определения эффективности лечения тех же заболеваний метод неприемлем, т.к. и после распада клеток в организме могут остаться кусочки ДНК. Признаком неизлеченности могут служить только жизнеспособные размножающиеся микроорганизмы, а их можно обнаружить только с помощью посева.
Также нежелательно использоваться метод ПЦР для диагностики гарднереллеза, т.к. эти бактерии и в норме содержатся во влагалище. Их не должно быть в мазке, и в данном случае бактериоскопия – достаточный метод для диагностики гарднерелллеза и контроля лечения. А ДНК этих бактерий может и должна находиться, это не есть критерий болезни.
Материал для ПЦР берут из канала шейки матки, иногда — из наружного отверстия мочеиспускательного канала специальной стерильной одноразовой щеточкой. Перед взятием материала обязательно удаляют слизь и выделения ватным тампоном, невыполнение этого правила часто ведет к ложным результатам. Большинство исследуемых микроорганизмов – внутриклеточные паразиты, поэтому для их обнаружения необходим соскоб клеток, а не выделения, которые мешают добраться до эпителия.
1. Несоблюдение правил забора материала – неудаление слизи из канала шейки матки. Самая частая причина. Вы не можете ее контролировать. Единственное, что Вы можете – выбрать врача-гинеколога, которому доверяете.
2. Негодность реагентов. Эту причину вы тоже не можете контролировать, она лежит на совести лабораторий.
3. Опять же несоблюдение правил взятия материала – попадание в материал ДНК бактерий из воздуха, с рук, покровного стекла (почему-то часто материал на ПЦР сдается в виде обычного мазка на стекле. Это неправильно, ведь стекло не может быть стерильным). Стерильность может быть нарушена и в лаборатории, если посторонние люди будут часто ходить вокруг рабочего образца и «насыплют» разные ДНК со своей одежды.
Поэтому, несмотря на то, что ПЦР – самый чувствительный и специфичный метод диагностики, у него есть свои недостатки. Результаты должны быть проанализированы лечащим врачом с учетом возможности всего вышесказанного. Диагноз ставится на основании жалоб и симптомов. Любой диагностический метод –вспомогательный, на него нельзя 100%-но полагаться.
4. Определение антител в крови (серологический метод) . Дополнительный метод диагностики, позволяющий отличить острое заболевание, его первый эпизод от обострения хронической инфекции. Особенно часто этот метод используется у беременных после обнаружения возбудителя методом ПЦР для определения вероятности заражения ребенка.
Наиболее опасна для организма и наиболее часто передается ребенку именно первичная инфекция (первое попадание возбудителя), когда иммунная система еще не встречалась с этим микроорганизмом и не имеет опыта борьбы с ним. В ответ на попадание возбудителя в кровь образуются антитела – вещества, которые связываются с ним и стараются вывести из организма.
При первичной инфекции вырабатываются антитела одного класса – т.н. иммуноглобулины М. Их нахождение в крови говорит о том, что организм болеет, и является показанием для лечения инфекции. Позднее начинают вырабатываться другие антитела – иммуноглобулины класса G. Они сохраняются и после излечения, для некоторых инфекций (например, краснуха) – навсегда.
Нахождение в крови иммуноглобулинов G говорит о том, что организм раньше встречался с инфекцией и выработал против нее иммунитет, это благоприятный признак, он не требует лечения. Одновременное присутствие обоих классов иммуноглобулинов говорит об обострении хронической инфекции и требует лечения. При нахождении только иммуноглобулинов G и подозрении на инфекцию (признаки внутриутробной инфекции плода) через 2 недели делают повторный анализ с определением титра (количества) антител. Резкое возрастание титра говорит об активации инфекции и требует лечения.
Определение антител в крови к основным возбудителям (токсоплазма, краснуха, цитомегаловирус, герпес) у беременных называется TORCH-комплекс. Для всех этих инфекций очень важно, болела ли женщина ими раньше, т.е. есть ли у нее в крови иммуноглобулины G. Если нет, то есть вероятность развития первичной инфекции во время беременности и поражения плода. В этом случае нужно более тщательно беречься от возможного заражения и регулярно перепроверять содержание антител.
Антитела к герпесу . К сожалению, в России почти нет возможности определить отдельно антитела к вирусу герпеса 1 типа (на губе) и 2 типа (генитальному). Когда Вам берут кровь для определения антител к генитальному герпесу, Вас обманывают. Берут кровь на определения смешанных антител к обоим типам вируса.
А так как герпесом 1 типа мы почти все переболели в детстве, 98% взрослого населения имеет к нему антитела, и анализ будет положительным, даже если Вы никогда не болели генитальным герпесом. Поэтому этот анализ почти не имеет ценности и на нем можно сэкономить деньги. Единственное показание – Вы беременны, и Вам кажется, что и 1 типа герпеса (лихорадки на губах) у Вас никогда не было.
Тогда проводят этот анализ, и если действительно антител нет вообще, то тем более надо предохраняться от возможного заражения даже этим «безобидным» герпесом 1 типа, т.к. и его первичная инфекция может повредить плоду. (В Москве есть лаборатории, которые делают АТ к ВПГ 2 типа без АТ к ВПГ 1 типа, но, ввиду высокой стоимости импортных реагентов, такие анализы — редкость).
Для определения антител берут кровь из вены. Опять же многое зависит от уровня лаборатории и качества реактивов.
Диагностика заболеваний передающихся половым путем довольно сложна. Без анализов на ИППП диагноз поставить невозможно, даже при наличии явных характерных симптомов.
В настоящее время основным и самым точным методом диагностики ЗППП является ПЦР (полимеразная цепная реакция).
Анализ ПЦР — метод молекулярной диагностики, позволяющий диагностировать наличие возбудителей ИППП, не прибегая к микробиологическим методам (посевам), что актуально при диагностике урогенитальных инфекций и заболеваний, передающихся половым путем. Точность анализа ПЦР при правильном выполнении достигает 100%.
Особенно эффективен анализ ПЦР для диагностики скрыто существующих форм микроорганизмов, с которыми часто приходится сталкиваться при бессимптомных и хронических ЗППП.
Кроме определения самого возбудителя ИППП методом ПЦР-диагностики необходимо оценивать и иммунный ответ организма, который определяется серологическими методами – ИФА.
ИФА (иммуноферментный анализ крови) — лабораторное исследование, основанное на иммунологической реакции «антиген-антитело».
Обязательным исследованием является мазок на флору (общий мазок, бактериоскопия) – это лабораторный анализ выделений, который необходимо сдать, чтобы определить состояние микрофлоры влагалища, канала шейки матки и уретры (мочеиспускательного канала). Микрофлора — это присутствующие в норме и при гинекологических заболеваниях микроорганизмы.
Мазок на флору рекомендуется сдать всем женщинам, планирующим беременность, а также после длительного лечения антибиотиками или лекарствами, снижающими иммунитет.
Для уточнения бактериоскопии применяется бактериологический посев (культуральное или микробиологическое исследование) – анализ для выявления условно-патогенной микрофлоры и определения чувствительности возбудителя ИППП к антибиотикам (антибиотикограмма) при хронических инфекционно-воспалительных гинекологических заболеваниях и скрытых бессимптомных ЗППП.
Гинекология весьма тонкая и деликатная наука, поэтому методов диагностики здесь весьма большое количество. Одними из самых простых и бюджетных методов диагностики, которые проводятся в любой женской консультации или гинекологических стационарах являются различные мазки на флору.
Существует несколько видов мазков на флору:
- Бактериоскопический анализ или микроскопическое исследование (непосредственно мазок на флору).
- Цитологический анализ – для обнаружения нетипичных клеток для этой локализации (ПАП – тест).
- Бактериология или бакпосев для выявления патологической флоры.
Многие женщины задаются вопросом: «Когда именно можно сдавать анализ, и на какой день менструального цикла это нужно делать?». Строгих ограничений в этом вопросе нет. Однако гинекологи рекомендуют сдавать мазки в начале менструального цикла, непосредственно через несколько дней после месячных. Сдавать мазок можно и непосредственно перед месячными.
Любая женщина должна помнить, что проведению любой диагностической процедуры должна предшествовать определенная подготовка. Она проводится с целью избежания ложных результатов, которые могут подтолкнуть врача на постановку неверного диагноза и назначение неподходящего лечения.
Подготовка к взятию мазка из влагалища (правило «двойки») включает в себя:
- За два дня до обследования нужно отказаться от половых актов.
- За две недели прекратить прием антибиотиков.
- За 2 дня прекратить прием гормональных препаратов и введение вагинальных суппозиториев и кремов.
- За 2 часа до процедуры не рекомендуется мочиться.
Соблюдение этих несложных рекомендаций позволит повысить объективность результатов мазка из влагалища в несколько раз.
Как правило, мазок на флору берется при любом первичном обращении женщины к гинекологу.
Также показаниями к забору мазка и его последующей микроскопии являются:
- 1 Плановые профилактические осмотры и диспансеризация.
- 2 Патологические бели (отделяемое влагалища, шейки матки, уретры), неприятный их запах, обильный характер, изменение цвета.
- 3 Предгравидарная подготовка в рамках планирования естественной и ЭКО-индуцированной беременности.
- 4 Скрининг в период беременности.
- 5 Неприятные, болезненные ощущения в нижней части живота, которые женщина не связывает с менструальным циклом.
- 6 Болезненное мочеиспускание, дизурия, в том числе и симптомы уретрита, цистита. Урологическая патология у женщин, как правило, требует консультации и осмотра гинеколога.
- 7 Окончание приема курса антибиотиков с целью определения характера флоры и возможностей ее восстановления.
Материал для лабораторной диагностики получают методом соскоба из заднего свода влагалища и канала шейки матки.
Женская микрофлора влагалища заселена различными микроорганизмами, включая патогенные бактерии, грибки и вирусы, присутствие которых в незначительном количестве не наносит абсолютно никакого вреда организму. Однако увеличение их численности способствует развитию очагов воспаления и различных заболеваний.
Количественное содержание бактерий, характерное для нормальной микрофлоры влагалища представлено в таблице.
| Микроорганизм | Количественное содержание |
| Лактобактерии – грамположительные организмы, осуществляющие иммуностимулирующую функцию | 10 7 – 10 9 КОЕ/г |
| Бифидобактерии – обеспечивают синтез бактериоцинов, витаминов и аминокислот | 10 3 – 10 7 КОЕ/г |
| Пропионбактерии – обеспечивают иммуностимулирующую функцию | 10 4 КОЕ/г |
| Пептострептококки способствуют поддержанию нормальной PH среде. Однако, взаимодействуя с патогенными организмами, могут провоцировать развитие инфекций | 10 3 – 10 4 КОЕ/г |
| Бактероиды – в больших количествах способствуют развитию хронического воспаления | 10 3 – 10 4 КОЕ/г |
| Превотеллы – способствуют развитию гнойно-воспалительных инфекций | 10 4 КОЕ/г |
| Порфиромонасы — вызывают гнойно-воспалительные заболевания | 10 3 КОЕ/г |
| Фузобактерии – способны продуцировать клеточные яды | 10 3 КОЕ/г |
| Вейлонеллы – возбудители гнойных инфекций | 10 3 КОЕ/г |
| Гарднереллы способны провоцировать рост патогенных микроорганизмов, разрушая нормальную микрофлору | 10 6 КОЕ/г |
| Коринебактерии способны вызывать поражения кожных покровов | 10 4 – 10 5 КОЕ/г |
| Уреаплазма способствует возникновению уретритов, пиелонефритов. При беременности приводят к разрыву внутренних оболочек плодного пузыря | 10 4 – 10 5 КОЕ/г |
| Стафилококки — вырабатывают опасные токсины | 10 3 – 10 4 КОЕ/г |
| Стрептококки – вызывают тяжелые воспалительные болезни | 10 3 – 10 4 КОЕ/г |
| Энтерококки – способствуют очагов воспаления мочеполовой системы | 10 3 – 10 4 КОЕ/г |
| Грибы Candida– поражают слизистые оболочки, провоцируют развитие аллергий | 10 4 КОЕ/г |
| Клостридии способствуют развитию бактериальных вагинозов | В небольшом количестве |
| Классификация | Количество лейкоцитов | Среда (PH) | Состав | Клиническая оценка |
| 1 | Не наблюдается | 4,0 – 4,5 кислая | Клетки плоского эпителия и палочки в большом кол-ве | Норма |
| 2 | До 5 | 5,0 – 5,5 Слабокислая | Палочек меньше, наблюдаются диплококки | Норма |
| 3 | До 15 — 20 | 6,0 – 7,2 щелочная | Обилие кокков, палочек очень мало | Патология |
| 4 | Большое количество | Выше 7,2 щелочная | Палочек нет, обилие эпителиальных клеток, кокков и патогенных микроорганизмов | Патология |
Мазок на цитологию проводится с целью изучения функции яичников. Микроисследование основано на определении отдельных видов эпителия, в зависимости от дня менструального цикла. Диагностику необходимо проводить трижды в 1 цикл менструации. Однократный анализ дает неполную картину.
| Классификация | Клеточный состав | Клиническая оценка |
| 1 | Базальные и эритроциты | Патология – недостаточность эстрогенов |
| 2 | Парабазальные и базальные — незначительно | Патология – эстрогенная недостаточность |
| 3 | Промежуточные и в единичные парабазальные | Норма – слабая эстрогенная недостаточность |
| 4 | Ороговевающие и единичные промежуточные | Норма – эстрогенная насыщенность |
Данное цитологическое исследование в последнее время вытесняется альтернативным способом изменения уровня эстрогенов посредством лабораторной диагностики крови.
Мазок на онкоцитологию по Папаниколау производится с целью выявления патологических изменений эндометрия и включает в себя 5 степеней оценки.
| Классификация | Состав | Клиническая оценка |
| 1 | Атипические клетки отсутствуют | Норма |
| 2 | Изменения клеток, обусловленные воспалением | Наличие воспалительных процессов |
| 3 | Единичные аномальные клетки | Требуется повторный анализ на гистологию |
| 4 | Отдельные аномальные клетки с изменением структуры: измененные ядра с увеличением их массы, аномальная цитоплазма | Признаки злокачественных образований |
| 5 | Типично раковые клетки | Злокачественные образования |
Для гинекологической практики особенно важны новые ЗППП, особенностью которых является их, практически, бессимптомное течение. Хотя могут отмечаться зуд, жжение, покраснение в области половых органов, необычные выделения и запах, частое, болезненное мочеиспускание, боль внизу живота или боль во влагалище во время полового акта.
ИППП представляют собой отдельную, довольно обширную группу болезней в гинекологии:
- молочница (кандидоз);
- генитальный герпес;
- гонорея;
- вирус папилломы;
- СПИД;
- сифилис, трихомониаз;
- хламидиоз;
- бактериальный вагиноз;
- микоплазмоз;
- гарднереллез;
- уреаплазмоз.
Симптомы заболеваний во многом схожи с любой другой патологией в гинекологии. Однако инфекции в отличие от других болезней, оказывают на женский организм более пагубное воздействие.
В последнее время очень распространено бессимптомное течение многих гинекологических заболеваний, в том числе ЗППП. Даже патологические выделения из влагалища при таких заболеваниях не всегда бывают. Без анализов на ИППП отличить их от нормальных выделений сложно. При скрытом течении ЗППП нет боли в животе, кровотечений, нарушений менструального цикла и других симптомов заболевания.
Возбудители многих новых заболеваний передающихся половым путем были открыты сравнительно недавно. Наибольшую опасность представляют осложнения ИППП. Например, с вирусом папилломы человека связывают возникновение рака шейки матки, а с вирусом гепатита B — рак печени и цирроз. Заражение женщины во время беременности и внутриутробное заражение вирусом простого герпеса или другими инфекциями передающимися половым путем может вызвать тяжелую патологию плода.
Обращайтесь в Скандинавский центр здоровья, чтобы пройти комплекс диагностики ИППП и курс лечения с использованием эффективных современных методик.
Большинство ИППП поддается лечению, если правильно поставлен диагноз, лечение начато своевременно и доведено до конца. Самоизлечения при ИППП не происходит. А если через некоторое время симптомы ЗППП исчезают – этого является признаком перехода инфекции в скрытую форму. Поэтому, чем раньше выявлено ЗППП и начато лечение, тем больше шансов излечиться без развития осложнений.
Самостоятельное лечение при ЗППП недопустимо – это приводит к переходу заболевания в хроническую стадию. Только комплексное лечение у специалиста, проведенное на основе тщательной лабораторной диагностики, позволит свести к минимуму негативные последствия болезни.
К ЗППП никогда не вырабатывается иммунитет, поэтому лечиться придется после каждого случая заражения. Основной принцип лечения заболеваний, передающихся половым путём, — это одновременное лечение сексуальных партнеров, даже если у одного из них анализ не выявил заболевание. В этом случае всё равно необходимо пройти курс лечения, так как он может являться бессимптомным носителем болезни.
После лечения ЗППП необходимо повторно обследоваться и сдать анализы, пройти контрольную ПЦР диагностику.
- Приём ведут высококвалифицированные врачи гинекологи с большим опытом работы
- Современные методы диагностики и лечения заболеваний
- Лечение заболеваний без госпитализации (амбулаторное)
- Удобное расположение
- Удобный график работы по предварительной записи на консультацию и осмотр
Если у Вас есть вопросы или проблемы, которые Вы хотите обсудить со специалистом, врач — гинеколог Скандинавского центра здоровья даст Вам квалифицированную консультацию, в том числе и по вопросам диагностики и лечения ЗППП.
Даже после тщательного осмотра пациентки на гинекологическом кресле, доктор не может с полной уверенностью делать выводы о состоянии ее здоровья. Влагалищное исследование и ультразвуковая диагностика обязательно должны дополняться сдачей лабораторных анализов. Только в этом случае гинеколог сможет поставить точный диагноз и назначить лечение, в случае обнаружения какого-либо недуга.
Многие пациентки считают, что сдавать мазок на цитологию нужно только при возникновении тревожной симптоматики. Однако это совсем не так. Некоторые патологии репродуктивной системы связаны с нарушением гормонального баланса в организме женщины.
При этом у представительницы прекрасного пола могут возникнуть симптомы, на первый взгляд никак не связанные с половыми органами – набор веса, ухудшение состояния кожи и волос, появление растительности на теле в несвойственных для женщины зонах.
Какие анализы берет гинеколог при осмотре у женщины? Здесь все зависит от индивидуальных особенностей, жалоб и возраста пациентки. Чаще всего медик берет мазок на исследование микрофлоры влагалища, выявление инфекционных и воспалительных заболеваний.
Анализы у гинеколога нужно сдавать регулярно для профилактики. Так вы сможете предотвратить прогрессирование опасных патологий, которые нередко приводят к бесплодию. Если во время стандартного обследования гинеколог выявил какие-либо отклонения от нормы, он может назначить пациентке сдачу дополнительных анализов для углубленного исследования и постановки максимально точного диагноза.
Последствия определенных инфекционных заболеваний в гинекологии не так опасны, как последствия ВИЧ-инфекции или сифилиса. Но они не только подрывают иммунную систему, открывая «зеленый свет» различным заболеваниям, но и становятся причиной женского бесплодия.
В большинстве случаев из-за женских половых инфекций у будущей мамы возникали проблемы во время родов. Такие болезни также оказывают негативное воздействие на развитие плода.
Дисбактериоз — еще одно распространенное осложнение женских половых инфекций. Оно представляет собой нарушение нормальной микрофлоры влагалища, так как возбудитель болезни, попадая в половые пути, превращает нормальную микрофлору в патогенную. Это дает старт воспалительному процессу, который также может затронуть яичники и матку.
Прогрессирование ЗППП у женщин может привести к развитию эрозии, эндометрита, аднексита, сальпингита, спаечного процесса в малом тазу, непроходимости маточных труб, к воспалительным процессам органов малого таза.
Многие ЗППП переносятся на сперматозоидах, поэтому женщина в процессе заражения может получить еще более серьезные осложнения, чем мужчина – вплоть до холециститов, аппендицита и других заболеваний. Поэтому при выявлении ЗППП очень важно пролечиться обоим половым партнерам. Ведь даже если у одного из них анализы на половые инфекции отрицательные, это значит лишь одно – пока что их количество небольшое и обнаружить их крайне сложно. Но нужно обязательно пройти необходимый курс лечения!
источник
Воспаление женских половых органов – это обширная и очень распространённая группа заболеваний в гинекологии. Она включает в себя целый комплекс патологий, которые затрагивают все отделы женской репродуктивной системы. Идёт их деление на воспаление наружных и внутренних половых органов.
Так к наружным принято относить вульву, большие и малые половые губы, влагалище и шейку матки. А к внутренним относится матка, маточные трубы, яичники, а также их связки, которые являются неотъемлемой частью женской половой системы.
Чаще всего с проблемой воспаления органов репродуктивной системы сталкиваются женщины репродуктивного возраста.
Поскольку основным способом передачи уже длительное время считают незащищённый половой акт, то воспаление возникает преимущественно у сексуально активной части женского населения. Средний возраст это 20 – 40 лет.
При этом необходимо отметить, что группу риска по воспалениям занимают девушки и женщины имеющие более 3 половых партнеров, в таком случае частота развития патологии возрастает в несколько раз. Из наиболее распространённых воспалений выделяют вагинит, цервицит, эндометрит, эрозию шейки матки и реже аднексит.
Что касается таких заболеваний как вульвит, вагинит, цервицит, эндометрит, то это достаточно много возбудителей. Не всегда это специфические микроорганизмы.
При снижении защитных сил организма проявлять свою патогенность могут также условно-патогенные микроорганизмы, которые в норме находятся в женском организме, но иммунные силы не дают им проявить свои воздействия.
К ним относят преимущественно стафилококка, стрептококка, грибы рода Кандида, некоторые вирусные частицы. Из патогенных оказывают своё отрицательное воздействие гонококки, хламидии, трихомонады, и другие.
Зависеть они будут от формы процесса:
-
В первую очередь, это передача половым путём как специфических инфекций, так и условно-патогенных микроорганизмов.
- Нарушение правил личной гигиены. Неправильное использование гигиенических средств.
- Наличие сопутствующих заболеваний, как воспалительного, так и не воспалительного происхождения.
- Использование некачественного нижнего белья, не соответствующего размеру или из синтетического материала. Некоторые модели белья могут спровоцировать появление заболеваний.
- Снижение иммунных сил организма. Одним из самых частых провоцирующих факторов могут быть очаги хронической инфекции или переохлаждения.
- Недостаточно полноценное питание. Особенно в данном случае провоцирующим выступает употребление большого количества простых углеводов и сахара.
- Сахарный диабет является одним из провоцирующих факторов в развитии кандидоза.
Они могут быть абсолютно различными:
-
Среди них самым распространённым является боль. Характеристика ее может быть острой или тупой, ноющей.
- Также это выделения из половых путей, характер при разном воспалении различный, но всегда патологический.
- Кроме того, это может быть зуд и жжение в области половых органов. В некоторых случаях подобный признаке воспаления настолько выражен, что нарушает образ жизни женщины и приводит к повышению нервной возбудимости.
- Может возникать и нарушение общего состояния, оно выражается в проявлении интоксикации, связанной с воспалительным процессом, повышением температуры тела и в некоторых случаях изменением работы органов и систем.
Во первых, разделяю все воспаления женских половых органов по причине, способствующей ее формированию:
Также это стадии развития воспаления:
Это воспаление наружного отдела вульвы. Встречается у представительниц женского пола, девочки наиболее подвержены данному воспалительному процессу.
При этом частота данного воспаления связана с тем, что вульва имеет доступное в анатомическое плане расположение для проникновения инфекционного фактора.
В настоящее время выделено несколько вариантов развития воспаления,среди них инфекционный вульвит неспецифической причины, а также специфическое воспаление и строфическое поражение, связанное с недостаточностью гормонального фона.
Симптомы вульвита:
-
Общее самочувствие, обычно не нарушается, температура тела не повышается и признаков интоксикации не отмечается.
- Некоторые женщины даже не замечают каких-либо симптомов, а выявляется воспаление лишь при осмотре у специалиста.
- А также это наличие покраснения наружных половых органов, присоединение зуда, жжения.
- Выделения имеют патологический воспалительный характер, зависеть они будут от того, кем спровоцирован процесс. Количество их также зависит от развития и степени воспаления. В некоторых случаях может присоединяться выраженный дискомфорт, появляются позывы к мочеиспусканию, дизурия и рези.
- Во время полового акта имеется сильное болевое раздражение, в последствии женщины видят появление кровянистых выделений, связанных с повреждением слизистой. Она становится во время воспаления вульвы отечной, рыхлой и уязвимой.
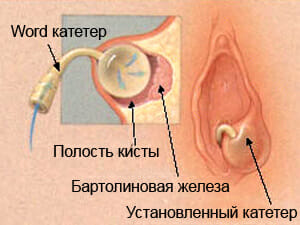
Это воспалительное поражение наружного отдела половых путей – бартолиновых желёз. В норме они выполняют очень важные функции, направлены на выработку слизи в область влагалища, а также смазки для обеспечения полноценного акта.
Рассмотрим данное заболевание подробнее:
- Механизм заражения связан с анатомическими особенностями расположением железы. Это связано с тем, что выводной проток расположен в области преддверия влагалища, поэтому имеется широкий доступ поступления микроорганизмов.
- Могут быть возбудители из влагалищной среды или из окружающего пространства, из-за тесной анатомической связи с прямой кишкой.
- Кроме того, для того, чтобы возбудитель проявил свои патогенные свойства необходимо воздействовать провоцирующим факторам, способствующим снижению иммунитета, в основном местного. К ним относят бритьё чужими инструментами или старыми лезвиями, несоблюдение правил личной гигиены, ношение тесного белья, особенно из синтетических материалов.
- Воспаление достаточно редко встречающееся, преимущественно возникает в возрасте 25 – 35 лет, очень часто может сочетаться с другими воспалительными патологиями половых органов. Начинает первоначально, как правило, остро.
Женщина отмечает:
- Появление сильного болевого раздражения в области входа во влагалище.
- Она не может нормально работать, с трудом садиться и половой контакт невозможен.
- На половой губе можно пропальпировать образование, размеры могут быть различными, от 2-3 см до 10 см, консистенция на начальном этапе мягковатая.
- Кожа имеет повышенную температуру, по сравнению с другими участками.
Если воспаление не вылечить на данном этапе, то в последствии оно переходит в хроническое течение или развитие таких осложнений как кисты или абсцессы.
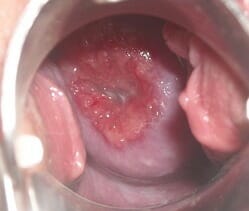
Это воспаление шейки матки. Она является промежуточным участком между внутренними и наружными половыми органами. При этом идёт вовлечение в патологический процесс слизистой оболочки. Поскольку шейка матки имеет разделение на два основных участка— экзоцервикс и эндоцервикс.
На наружных отделах преимущественно расположен многослойный плоский эпителий, в то время как внутри ее выстилает цилиндрический. Именно воспаление цилиндрического эпителия наиболее опасно, так как повышается риск перехода его на матку.
Вызывать цервицит могут различные факторы, среди них бактерии, вирусы или грибы. Большое значение играет наличие провоцирующих факторов, способствующих развитию воспаления.
Для цервицита это:
-
Частая смена половых партнеров без использования презервативов.
- Наличие инфекций передающихся половым путём, а также нарушение микробиоценоза влагалища.
- Частые переохлаждения, воспаления во влагалище или матке, а также снижение иммунитета. Этому может способствовать вирус иммунодефицита человека.
- Наличие вируса папилломы человека, именно тех типов, которые являются тропарями к шейке матки.
В большинстве случаев воспаление шейки матки протекает бессимптомно. Поэтому выявляется оно часто лишь при осмотре женщины специалистом.
Лишь в некоторых случаях это наличие выделений из половых путей. Во время влагалищного осмотра выявляется покраснение слизистой оболочки, наличие усиленного сосудистого рисунка, а также очаговых дефектов слизистой оболочки. Из наружного зева появляется отделяемое преимущественно патологического характера, от сливкообразного до гнойного.
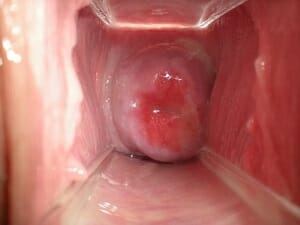
Возникать данный процесс может у женщин в любом возрасте, но частота повышается у сексуально-активных женщин.
Средний возраст данной группы это 18 – 35 лет. Это связано с частой сменой половых партнеров.
Особую опасность данная патология вызывает при сочетании папилломавирусной инфекции с дефектом слизистой оболочки.
Наиболее опасными типами считают 16 и 18, они могут способствовать развитию онкологического процесса. В большинстве случаев эрозия шейки матки сочетается с воспалением в шейке и влагалище, может становиться следствием этого процесса.
Протекает она, как правило, бессимптомно. Женщина не будет чувствовать боли из-за того, что шейка матки лишена болевых рецепторов, а значит воспаление будет проявляться только морфологически. Может лишь проявляться появлением кровянистых или коричневых выделений, особенно после полового акта.
Это воспалительный процесс, который характеризуется поражением слизистой оболочке полости матки.
Патологическое состояние затрагивает функциональные клетки, которые отторгаются при менструации.
Процесс может иметь различное течение, это либо острое или хроническое .
Острый процесс имеет яркую клинику:
-
Женщина отмечает выраженную болезненность, в области нижних отделов живота.
- Половой акт становится резко болезненным. Боль имеет острый характер, в последствии она становится тянувшейся и ноющей. Она нарушает нормальную жизнь женщины, ухудшает работоспособность и переносимость физической нагрузки.
- Может повышаться температура тела, она достигает фебрильных и субфебрильных цифр.
- Из половых путей могут быть выделения патологического характера, на начальных этапах этотсерозные, в последствии это сукровичные и реже гнойные.
При хроническом течении процесса симптоматика, как правило, стёрта. Болевой синдром в данном случае имеет стертое течение, боль ноющая незначительно выраженная. Она усиливается при физической нагрузке, половом акте и т.д.
В осенне-весенний период может происходить обострение процесса. Температура при хроническом процессе обычно не поднимается, лишь в редких случаях бывает субфебрильной.
Может отмечаться также и латентная, при которой клиника бывает очень стертой, но она как правило самая коварная, так как идёт нарушение в органе, и очень часто развиваются осложнения, а лечения, как правило, не назначается.
Это распространённое воспаление яичников у женщины. Является очень опасной патологией, так как не вовремя вылеченный процесс приводит к развитию осложнений. Группу риска по воспалению придатков составляют женщины молодого возраста, это 20 – 30 лет.
Острый процесс начинает развиваться как правило быстро:
Это воспалительное заболевание органов половой системы. Может возникать на любых этапах наружных половых органов. Причиной данного воспаления является гриб рода Candida .
Это условно-патогенный возбудитель, который в норме находится на кожных покровах и слизистых оболочках и при нормальном состоянии иммунитета не возникает воспаления.
Характеристика кандидоза:
- Для развития патологического процесса необходимо воздействие провоцирующих факторов. Среди них тяжелые эндокринные и соматические заболевания, нарушение образа жизни, гигиены и питания, а также половой путь передачи.
- Характеризуется кандидозное воспаление появлением сильного зуда и жжения, способствующего раздражению слизистых оболочек и кожных покровов. На месте поражения появляется в различной степени выраженности отек, который так же сопровождается покраснением слизистой оболочки.
- Для женщины подобный симптом способствует нарушению общего состояния, появляется ухудшение самочувствия, изменяется качество сна, а также повышается нервозность и переносимость к стрессу. Мочеиспускание проявляется императивными позывами, резями и в некоторых случаях выраженной болью.
- Температура тела, как правило, остаётся нормальной. Обычно она повышается после присоединения бактериальной или вирусной инфекции.
- Основным проявлением кандидоза половых органов являются обильные творожистые выделения из половых путей. Обычно цвет их белый или слегка желтоватый. Консистенция густая, имеющая плотные вкрапления. Именно за счёт этого их называют творожистыми, а заболевание молочницей.
Гонорея – это воспалительное поражение, относящееся к классу специфических. Вызвано оно специфическим микроорганизмом, относящимся к грамотрицательным группам.
Характеристика заболевания:
- Данный возбудитель относится к специфическим, поражает преимущественно слизистые оболочки мочеполового тракта. В результате идёт воспалительный процесс, который может затрагивать все отделы половой системы.
- Возбудитель является чувствительным, поэтому в окружающей среде быстро погибает.
Воспаление вызывается в большей степени среди лиц женского пола.
-
Проявляется гнойным воспалительным процессом. Женщина отмечает такие симптомы как зуд и жжение в области наружных половых органов.
- Выделения имеют гнойный характер, достаточно обильные с желто-зелёным оттенком и неприятным запахом.
- При переходе процесса на верхние отделы мочеполового тракта нарушается общее состояние, повышается температура тела до фебрильных цифр, реже она субфебрильная.
- Появляется боль в нижних отделах живота, она может стать интенсивной. При несвоевременном лечении процесса происходит переход гонококковой инфекции на другие участки, что ведёт к развитию перитонита или объемного образования.
Это одно из специфических воспалительных заболеваний мочеполового тракта. В настоящее время данная патология является очень распространённой. Это связано с тем, что возбудитель это хламидий – внутриклеточный микроорганизм, который является тропным к органам мочеполовой системы.
Он устойчив к факторам окружающей среды, легко передаётся при контакте, а также слабо восприимчив к лекарственным средствам. Именно поэтому это воспалительное заболевание у многих женщин приводит к развитию осложнений. Среди них самыми распространёнными являются бесплодие и спаечный процесс.
- Очень часто хламидиоз никак себя не проявляет или симптоматика слабо выражена. В большинстве случаев выявляется это воспаление лишь при случайном исследовании по поводу периодических тазовых болей или бесплодия.
- Иногда женщину беспокоит зуд и выделения из половых путей. Появляются выделения имеющие патологический характер, они становятся жидкими, почти прозрачными, сопровождающиеся иногда зудом. Отделение происходит обычно в утренние часы, спустя 20 – 30 минут после пробуждения.
- При длительном течении выявляется болевой синдром, имеющий слабо выраженное течение, усиливается при физической нагрузке или половом акте. В последствии приводит к таким осложнениям как внематочная беременность или бесплодие, связанное с хроническим воспалением в полости матки.
Это вирусное поражение органов репродуктивной системы. Вызывается заболевание вирусом простого герпеса.
Существует несколько его разновидностей, каждый из которых вызывает поражение того или иного отдела в организме.
В данном случае идёт преимущественное поражение органов репродуктивной системы, в частности, наружных отделов.
При этом встречается герпес как у мужчин, так и женщин, но представительницы прекрасного пола более подвержены данной патологии.
Возрастные группы, которые имеют воспаление половых органов, вызванное герпесом также различны, но большая часть это 20 – 40 лет. Подобный коридор обусловлен тем, что именно в данном периоде человек может иметь наибольшее количество партнеров и сексуальная жизнь является очень разнообразной.
- Характеризуется заболевание вовлечением в патологический процесс слизистых оболочек половых органов, а также кожных покровов.
- При этом отмечается появление пузырьков, которые наполнены жидким содержимым, имеющие слегка желтоватый цвет. Размеры данных образований различны, от нескольких миллиметров до сантиметров, это связано с тем, что они могут сливаться. При этом проявляется выраженная болезненность, постоянный зуд, а при нарушении целостности и жжение.
- В последствии элементы, лишенные защитной плёнки покрываются корками и к ним может присоединиться бактериальный процесс. Изменяется общее состояние, может повышаться температура тела и нарастать интоксикация.
- Одним из самых распространённых осложнений является переход воспаления в хроническое течение.
- Кроме того, могут развиваться рецидивы процесса.
- При воспалении шейки матки может развиваться хронический процесс с дальнейшим формированием злокачественного процесса.
- Верхние половые органы склонны к развитию бесплодия у женщин репродуктивного возраста, а так же невынашивания и самопроизвольных выкидышей.
- У женщин на фоне воспалительных процессов может нарушаться менструальный цикл и менструация становится более болезненной и продолжительной.
- При массивном воспалении может возникать гнойный очаг, который требует оперативного лечения.
- При распространении воспаления на соседних органах есть риск угрозы жизни.
Лечить воспаление вульвы рекомендуется преимущественно местными средствами. Выбор препаратов будет зависеть от этиологического фактора.
- У девочек, а также при неспецифическом поражении можно воспользоваться назначением подмываний. К ним следует отнести хорошие растворы с противовоспалительным эффектом, такими как Фурацилин, Хлоргексидин и отвар ромашки или календулы.
- При выраженном воспалении могут быть использованы антибактериальные или противовирусные, а также противогрибковые средства в виде кремов и гелей.
Данный вид воспалён я требует, как правило, назначения комплексного лечения.
- В развитии процесса требуется исключить вирусное поражение шейки матки. Применяются таблетированные средства и местные формы лекарственных препаратов.
- При точном уточнении причины воспаления средства подбираются с учетом чувствительности, а при неспецифическом процессе данное воспаление обычно устраняется при правильно подобранном лечении без проблем.
- Женщине не требуется госпитализация в стационар, а так же прерывания рабочего процесса.
Эти воспаления требуют обязательного и своевременного лечения из-за высокого риска развития осложнений.
Режим будет подбираться исходя из стадии течения процесса:
- При тяжелых состояниях требуется госпитализация в стационар. Этиопатогенетической терапией считается антибактериальное или противовирусное лечение. Путь введения подбирается исключительно парентеральный, лишь по окончании лечения можно выбирать лекарства в таблетированной форме.
- Кроме этого, нужно проводить дезинтоксикационную терапию. Для этого используются кровозамещающие и изотонические растворы в сочетании с витаминами.
- После основного курса требуется проведение противорецидивных курсов, направленных на предотвращение развитие осложнений или повторных воспалений.
- При формировании объёмного образования или переходе воспаления на другие органы с развитием гнойного процесса требуется хирургическое вмешательство с возможным промыванием, удалением образований и дренированием с введением антибактериальных средств.
Тактика в данном случае будет зависеть от стадии воспалительного процесса:
- На начальных этапах это может быть назначение противовоспалительных препаратов и антибиотиков, а также местных антисептиков.
- При развитии гнойного процесса и развития отграниченного образования или переходе в абсцесс необходимо хирургическое вмешательство с последующим дренированием воспалённой полости.
- Назначение тепловых или физиопроцедур до вскрытия полости строго противопоказано, так как это может привести к генерализации процесса.
Воспаление половых органов требует назначения этиотропной терапии, это противогрибковые средства. Форма лекарственных средств подбирается исходя из уровня поражения:
- При вульвитах это могут быть крема или растворы, обладающие противогрибковой активностью. К ним относится раствор пищевой соды, который наносится на кожные покровы и снимает воспаление.
- При воспалениях полости влагалища можно использовать не только форму крема и мази, но наиболее эффективной и распространённой являются вагинальные свечи или таблетки. Это могут быть препараты только с противогрибковым механизмом или же комплексным действием (недорогой Флуконазол или Флюкостат). Кроме этого в комплексе с местной терапией назначаются системные таблетированные формы.
- Лечение воспалений, вызванных инфекциями передающимися половым путём, требуется после точного подтверждения причины. Для этого необходимо подбирать средства после определения чувствительности. После проведения лечения необходимо проводить дополнительный контроль лечения.
- Эрозия шейки матки. Это особая группа заболеваний женских половых органов. При сочетании с вирусной инфекцией требуется обязательное лечение воспаления с назначением противовирусных препаратов. Большой популярностью пользуется хирургическое лечение воспалительного процесса. Среди них это диатермокоагуляция или криодеструция.
Именно народная терапия широко применяется, чтобы вылечить болезнь половых органов:
-
Большой популярностью пользуется отвар ромашки, который готовится как из аптечной смеси, так и из готовых пакетов. Приготовление не составляет труда, поэтому можно использовать его без нарушений подбора условий. Курс терапии составляет в среднем 7 – 14 дней, очень часто подбирается в комплексе с этиотропной терапией. Может назначаться при воспалении как для взрослых, так и в детском возрасте. Ромашка оказывает мощное противовоспалительное действие.
- Подобным действием обладает и раствор календулы. Данное растение обладает большим преимуществом в связи с протиаллергическими компонентами, у людей, склонных к таким проявлениям.
- Также при грибковом воспалении в домашних условиях применяется содовый раствор, который способен расщеплять мицеллий.
- С воспалением верхних отделов половых путей эффективно справляется боровая матка. Назначается она в виде отвара или настоя. При этом курс терапии длительный, в некоторых случаях это может быть курсовое профилактическое назначение в периоды ремиссий.
Это достаточно широкое понятие, которое касается гинекологической патологии.
Для профилактики воспаления следует соблюдать несколько правил:
-
В первую очередь, рекомендуется соблюдать правила личной гигиены, которые включают регулярный туалет половых органов. Во время гигиенических процедур требуется применять лишь специализированные средства, предназначенные для интимных зон, без добавления консервантов и красителей.
- Нельзя часто спринцеваться, а также применять введения во влагалище лекарственных или растительных средств.
- Нельзя бесконтрольно принимать препараты без назначения врача.
- Следить за своим образом жизни. Это правила полового отношения, рекомендуется избегать частой смены половых партнеров, а так же секса без использования защитных средств. Единственным средством, который предотвратит заражение от воспалительных заболеваний, передающихся половым путём, является презерватив. Не стоит думать, что спермициды или оральные контрацептивы защищают от воспалительных патологий.
- Подбирать режим труда и отдыха, избегать тяжелой физической работы, а также переохлаждений.
- Следить за питанием. Оно должно быть регулярным, полноценным и сбалансированным.
- Контролировать состояние иммунитета, требуется избегать его снижения.
- Спровоцировать это могут тяжелые и хронические эндокринные и соматические заболевания, а также вирусные патологии, снижающие иммунные факторы.
- Для профилактики осложнений, требуется своевременно лечить воспаления придатков и регулярно посещать специалистов соответствующего профиля.
- Тщательно подбирать средства контрацепции, для того, чтобы предотвратить последующие прерывания беременности и возможные выскабливания полости матки.
источник

 В первую очередь, это передача половым путём как специфических инфекций, так и условно-патогенных микроорганизмов.
В первую очередь, это передача половым путём как специфических инфекций, так и условно-патогенных микроорганизмов. Среди них самым распространённым является боль. Характеристика ее может быть острой или тупой, ноющей.
Среди них самым распространённым является боль. Характеристика ее может быть острой или тупой, ноющей.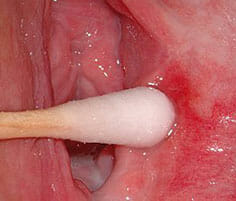 Общее самочувствие, обычно не нарушается, температура тела не повышается и признаков интоксикации не отмечается.
Общее самочувствие, обычно не нарушается, температура тела не повышается и признаков интоксикации не отмечается.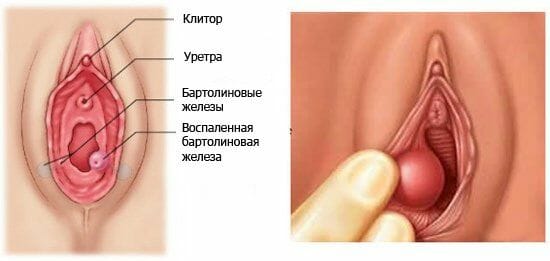
 Частая смена половых партнеров без использования презервативов.
Частая смена половых партнеров без использования презервативов.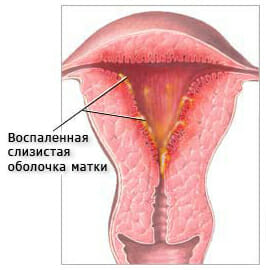 Женщина отмечает выраженную болезненность, в области нижних отделов живота.
Женщина отмечает выраженную болезненность, в области нижних отделов живота.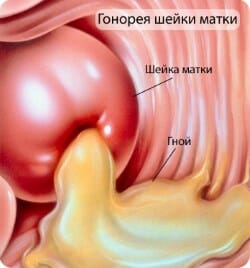 Проявляется гнойным воспалительным процессом. Женщина отмечает такие симптомы как зуд и жжение в области наружных половых органов.
Проявляется гнойным воспалительным процессом. Женщина отмечает такие симптомы как зуд и жжение в области наружных половых органов.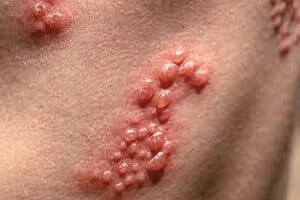 Это вирусное поражение органов репродуктивной системы. Вызывается заболевание вирусом простого герпеса.
Это вирусное поражение органов репродуктивной системы. Вызывается заболевание вирусом простого герпеса.

 Большой популярностью пользуется отвар ромашки, который готовится как из аптечной смеси, так и из готовых пакетов. Приготовление не составляет труда, поэтому можно использовать его без нарушений подбора условий. Курс терапии составляет в среднем 7 – 14 дней, очень часто подбирается в комплексе с этиотропной терапией. Может назначаться при воспалении как для взрослых, так и в детском возрасте. Ромашка оказывает мощное противовоспалительное действие.
Большой популярностью пользуется отвар ромашки, который готовится как из аптечной смеси, так и из готовых пакетов. Приготовление не составляет труда, поэтому можно использовать его без нарушений подбора условий. Курс терапии составляет в среднем 7 – 14 дней, очень часто подбирается в комплексе с этиотропной терапией. Может назначаться при воспалении как для взрослых, так и в детском возрасте. Ромашка оказывает мощное противовоспалительное действие. В первую очередь, рекомендуется соблюдать правила личной гигиены, которые включают регулярный туалет половых органов. Во время гигиенических процедур требуется применять лишь специализированные средства, предназначенные для интимных зон, без добавления консервантов и красителей.
В первую очередь, рекомендуется соблюдать правила личной гигиены, которые включают регулярный туалет половых органов. Во время гигиенических процедур требуется применять лишь специализированные средства, предназначенные для интимных зон, без добавления консервантов и красителей.