Современная женщина знает много способов определить, беременна она или нет. Сейчас многое доступно – экспресс-тесты можно купить в любой аптеке. И есть много таких женщин, которые определяют «интересное положение» с помощью народных и уже проверенных способов.
Какую бы точность ни гарантировали производители современных тестеров, шансы на ошибку всегда существуют. Поэтому те, кто хочет узнать положение, сроки с точностью до дня, всегда могут воспользоваться таким вариантом, как анализ крови на беременность.
Кого-то направляют на него специалисты, многих – это удивляет. Этот тест проводится при ранней диагностике. Исследование показывает, произошло зачатие или нет, уже на шестой день после оплодотворения.
Этот анализ основывается на том факте, что у женщин, которые беременны, повышаются гормоны, их еще называют гормон беременности. После того как эмбрион закрепляется в полости матки, организм женщины повышает хорионический гонадотропин человека (ХГЧ).
Его выработка происходит из оболочки зародыша, поэтому если зачатие произошло, то гормон обязательно будет отображаться. И в зависимости от срока будет отображаться его количество.
Тесты обычно не показывают на ранних сроках беременность, так как норма ХГЧ, которая необходима для чувствительного тестера, еще не достигнута. Поэтому анализ крови на беременность является самым точным и надежным на ранних сроках.
Специалист может назначить такой тест для следующих целей:
- определить степень развития беременности, правильно ли развивается плод на определенном сроке;
- исключить развитие внематочной, замершей беременности;
- определить степень риска выкидыша.
Иногда случается так, что такое исследование назначают не только небеременным женщинам, а даже мужчинам. Потому что ХГЧ может повышаться, если у человека присутствуют гормонпродуцирующие опухоли.
Анализ обычно проводят после недели задержки менструации в специальной лаборатории. Для этого берут кровь из вены натощак – до этого нельзя есть минимум восемь часов. Также женщина может самостоятельно провести такой анализ крови на беременность дома, просто приобретя его в аптеке. Но точность будет в разы ниже лабораторных исследований.
Специалист может назначить много разных исследований, точно сказать какой именно даст положительный результат, трудно. ХГЧ гормон состоит из нескольких частиц – альфа и бета. Гормон бета-ХГЧ увеличивается при беременности.
Когда бета-ХГЧ находится в количестве не меньше 15 мЕд/мл – это норма как для мужчины, так и для женщины:
- на первой недели беременности уровень превышается в несколько раз;
- на пятой-шестой неделе анализ может показывать от 50 до 200 т мЕд/мл;
- десятая-одиннадцатая неделя – концентрация гормона показывает свой предел, и потом начинает постепенно спадать.
Причины отклонения от нормы гормона ХГЧ, когда делают исследование крови:
- когда уровень гормона превышает норму – это говорит о проблеме в том, как проходит беременность, например, при токсикозе;
- когда сахарный диабет;
- уровень может повышаться, если в утробе более одного плода;
- неверно определили срок беременности;
- недостаточное количество гормона – это говорит о патологии плода;
- внематочная, замершая беременность;
- гибель плода;
- преждевременные роды;
- плацентарная недостаточность.
Поэтому этот анализ очень важен для беременных, благодаря ему можно определить патологию и вовремя назначить необходимое лечение.
Еще беременность можно определить.
- При помощи обычного аптечного теста с использованием мочи. Определяет после двух, трех дней задержки. Тесты могут быть следующих видов: обычный тест-полоска, струйный, планшетный, электронный.
- Измерение базальной температуры – она должна быть выше 37 градусов, но проводить такой тест можно лишь в первые дни задержки.
- УЗИ.
Определение беременности с помощью теста
Анализы крови на антитела, которые проводят при беременности, делаются для того, чтобы уточнить состояние иммунной системы пациента. Антитела – это белки, которые имеют функции связывания антигенов. Таким образом, создавая труднорастворимые комплексы, антитела вырабатывают лимфоциты, указывают на инфекционные заболевания, которые были перенесены в прошлом, или на инфекцию, только развивающуюся.
Также антитела к инфекционным антигенам помогают выявлять вирусы, бактерии, которые установить другими способами не получается. То есть наш организм вырабатывает антитела на любое чужеродное вторжение (бактерии, вирусы, паразиты и т. п.).
Когда проводят такой анализ крови на определение беременности, можно выявить такие инфекции:
- вирусный гепатит;
- вирусы герпеса;
- цитомегаловирус;
- хламидиоз;
- лептоспироз;
- микоплазмоз;
- уреаплазмоз;
- клостридиальная инфекция (столбняк);
- дифтерия;
- коклюш;
- сифилис;
- ВИЧ.
При наличии аутоантител можно вынести решающий фактор для диагноза аутоиммунного заболевания. При наличии антиспермальных, антиовариальных антител – могут поставить такой диагноз, как бесплодие. Всего такой анализ можно проводить до четырех раз за всю беременность.
Для того, чтобы иметь полное представление о работе какого-то конкретного органа тела (в данном случае женских половых органов), проводят биохимический анализ крови при беременности. Этот способ является одним из самых точных. Он не только показывает полную картину функционирования органов, но и рассказывает о том, имеет ли орган какие-либо недостатки в витаминах микроэлементах. При любом изменении химического состава крови, показания говорят о том, что необходимо вмешательство.
Для того чтобы его сделать, берут пять миллилитров крови из локтевой вены. Изучают ее состав и заносят в специальный бланк, там отображаются основные компоненты, которые имеются в крови и их содержание.
Перед сдачей анализа нельзя есть не меньше двенадцати часов, и желательно не пить, чтобы данные небыли искажены. Когда беременность протекает без осложнений, биохимический анализ делают два раза, при постановке на учет и в 30 недель беременности.
Все показатели биохимического анализа крови обычно не имеют определенной нормы и четких значений, они определяются относительно каждого параметра (имеют рамки от и до). Часто одни и те же анализы трактуются совершенно по-разному – это вызвано тем, что специфика в каждой поликлинике устанавливает определенные критерии по-разному.
Опытный специалист по вашим результатам легко выявит симптоматику и вынесет определенный диагноз.
- общего белка – 63 – 83 г/л;
- липидов – 6,0 – 6,02 ммоль/л;
- глюкозы – 3,5 – 4 ммоль/л;
- фосфатазы щелочной – до 240 Ед/л;
- амилаза панкреатической – при повышенном уровне, возможны патологии (до 50 Ед/л);
- мочевины – 2,5 – 6,3 ммоль/л;
- креатина – 53 – 97 ммоль/л.
Анализ крови на свертываемость (коагулограмма) – это проводимые исследования свертываемости крови. Сдают анализ натощак (не менее 8 часов), можно пить только воду. Назначают такой анализ один раз в триместр, то есть три раза за всю беременность. Но если есть патологии, его могут назначать дополнительно.
Проверка на свёртываемость
На что обращают внимание при обработке результатов:
- концентрация фибриногена – белок, который представляет собой сгусток крови, его норма – 2,0 – 4,0 г/л, перед родами необходимое значение 6,0;
- АЧТВ – норма 24 – 35, время свертываемости;
- волчаночного антикоагулянта – у беременной его быть не должно;
- протромбина, норма – 78 – 143%: важный элемент, если показатель повышается, возможно произошла отслойка плаценты;
- эндометрит – воспаление оболочки матки.
Об авторе: Боровикова Ольга
гинеколог, врач УЗИ, генетик
Окончила Кубанский государственный медицинский университет, интернатуру по специальности «Генетика».
источник
В известной анекдотической ситуации женщина требует уступить ей место в переполненном транспорте, ссылаясь на то, что она уже «полчаса как беременна».
В настоящее время эта ситуация уже не кажется такой забавной. Разумеется, назавтра после незащищенного полового акта, пытаться получить ответ о том, случилось ли зачатие, неразумно.
Однако надо отметить, что современные методы диагностики действительно позволяют достоверно констатировать факт беременности на довольно ранних сроках.
Современные будущие мамочки – крайне занятые особы поэтому, прежде чем бежать в клинику по поводу предполагаемой беременности, они, чаще всего, предпочитают свои предположения подкрепить результатами экспресс-теста, купленного в аптеке.
Это вполне целесообразно, так как достоверность результатов, выдаваемых тестами, в большинстве случаев, не оставляет желать лучшего.
На каком сроке можно определить беременность тестом?
Многообразие различных по виду и цене аптечных тестов, в большинстве своем, обусловлено лишь удобством их применения.
Суть действия всех видов тестов одинакова – определение в моче повышенного уровня, специфического для этого состояния, гормона β-ХГЧ.
Стандартные тесты с чувствительностью 25 – 30 мМе/мл.могут дать положительный результат в случае наступления беременности через 10 – 14 дней после факта зачатия.
Обычно, в рекомендациях по использованию к таким тестам так и указано: дождаться задержки месячных.
Однако есть и сверхчувствительные тесты (Evitest, ББ-тест, Мама Test, Test for Best, Премиум диагностикс), которые могут определять наличие «гормона беременности» в моче уже с 7-ого дня после оплодотворения яйцеклетки.
Разумеется, учитывая вероятность, хоть и небольшую, получения ложных результатов, в случае экспресс-тестирования, после любого ответа тест следует повторить через несколько дней, а окончательное подтверждение факта беременности должно происходить в специализированной клинике.
Однако часто будущие мамочки, увидав заветные две тестовые полоски, торопятся получить визуальное подтверждение своей беременности на мониторе аппарата УЗИ.
УЗИ интравагинальным датчиком, при условии, что диагностику проводит опытный специалист на современном УЗ-оборудовании, позволяет впервые установить факт наступления беременности уже к окончанию 2 – ой недели после зачатия.
Это значит, что на экране аппарата УЗИ возможно разглядеть в матке плодное яйцо диаметром менее 0,5 см примерно через неделю после задержки регулярной менструации или на 5-ой неделе по акушерскому сроку.
А, если подойти на УЗИ чуть позже – на 7-ой акушерской неделе, то можно увидеть, как бьется сердечко будущего малыша.
Абдоминальное УЗИ покажет беременность лишь на 5-ой неделе возраста зародыша или, как минимум, через 14 – 20 дней после первого дня задержки месячных. Однако если есть риск выкидыша, то прибегают именно к абдоминальному УЗИ, так же, о вагинальных манипуляциях не может идти речи, в случае выделений кровянистого цвета.
Согласно рекомендациям ВОЗ, на ранних сроках, без особой необходимости, воздействия ультразвуком на зародыш желательно избегать. Памятуя об этом, для подтверждения факта беременности, женщине следует посетить акушера.
Однако если срок слишком маленький, врач не сможет диагностировать беременность.
Доктор, определяя наступление беременности у пациентки, ориентируется, прежде всего, на совокупность симптомов со стороны органов малого таза, а именно: на размер, форму и состояние тканей матки, изменение окраса и структуры половых органов: влагалища, шейки матки и т. п.
Характерные изменения половых органов доктор может заметить уже примерно через 1,5 – 2 недели после зачатия. Явно «беременная» матка отлично визуализируется при осмотре на 2 – 3 неделе со дня имплантации в ней плодного яйца.
И в этот момент будущая мама впервые может услышать, что срок беременности, который объявляет ей врач, на неделю – две превышает предполагаемый ею. Такая разница, порой, весьма озадачивает будущих родителей. Однако ошибки в этом может и не быть.
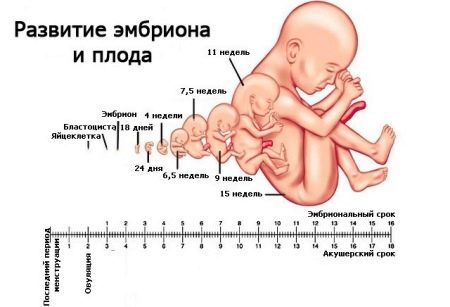
Срок беременности, который указан в материнском паспорте, заполняемом при постановке будущей мамы на учет в женскую консультацию, отличается от периода, реально прошедшего со дня зачатия, как правило, на 14 – 15 дней.
Однако, могут быть и другие варианты, например, на 7 – 21 дней, в зависимости, от длительности менструального цикла. И это совершенно нормально, так как речь идет о разных сроках: акушерском и эмбриональном.
Эмбриональный срок беременности, который также называют «реальный», «истинный», отсчитывают непосредственно от фактической даты зачатия, которая совпадает с датой овуляции. Поэтому, если женщина ведет календарь овуляторного цикла, то определить день наступления зачатия не сложно.
И, как правило, на соответствие определенному эмбриональному возрасту, оценивают параметры эмбриона плода, а именно, его копчико-теменной размер, на УЗИ, проводимом на ранних сроках.
Понятие «акушерский» срок беременности применяют, когда заведомо имеют в виду не точный возраст плода, а период (в неделях), прошедший со дня наступления последней менструации, после которой произошло зачатие.
Исторически сложилось так, что именно акушерский срок беременности, как легко определяемый по дате первого дня последней менструации используют как контрольный, для выбора времени назначения будущей маме всех скрининговых обследований (включая анализы крови, мочи, консультации узких специалистов и т. д.), а также для установления предполагаемой даты родов.
Тогда как день «свидания» яйцеклетки со сперматозоидом однозначно может быть известен лишь в случае ЭКО.
Тем не менее, записав в материнский паспорт акушерский возраст беременности, доктор осведомляется у будущей мамочки о предполагаемом дне зачатия и отправляет ее на анализ крови для определения ХГЧ.
Повышенный уровень ХГЧ в крови женщины, характерный для состояния беременности, определяется уже через 7 дней после случившегося зачатия.
Тогда, сопоставляя предполагаемый день зачатия со значениями β-ХГЧ по результатам анализа крови, можно будет исключить развитие внематочной беременности, при котором уровень ХГЧ, хоть и повышен, но отстает от гормональных значений при беременности маточной.
В случае подозрений на внематочную беременность или на остановку развития беременности, женщину отправляют на УЗИ.
Между тем, следует понимать, что методы ранней диагностики необходимы не только и не столько для того, чтобы порадовать будущих родителей, планирующих пополнение семьи. Крайне важно раннее обращение по беременности к доктору для своевременной профилактики осложнений как в гестационном, так и в послеродовом периоде.
Лично у меня тест показал две через неделю после задержки, в 11 вечера… Поэтому считаю, что когда наступает задержка, неважно, когда сделать тест – утром или позже, все равно покажет…
У меня показал две полоски, где одна ещё не совсем яркая. Но если честно я даже не помню когда у меня последний раз менструация так как увеличить сбит и всегда по разному.
Прочитав много статей о беременности мне стало страшно если честно. Не знаю кому верить. Я сейчас далеко от дома, на заработках и не могу сходить к геникологу. И если честно даже не знаю во что и кому верить.
Где пишут что и на 3-й неделе тест не может определить беременность, где пишут что и через 7 дней может. Пишут так же что на второй неделе беременности совсем нет, а это все но лишь овуляция.
Девочки, подскажите мне пожалуйста стоит ли переживать или нет?
Перед тем, как ответить, возникает ряд вопросов:
- Если вы не помните дату последней менструации, что побудило вас сделать тест не беременность?
- Планировали ли вы беременность?
- Если беременность подтвердиться, будете ли вы рожать?
- С какой чувствительностью вы делали тест на беременность?
- Минимальная и максимальная разбежка в месячных, если у вас нерегулярный менструальный цикл.
Даже если у вас нерегулярный менструальный цикл, необходимо вести менструальный календарь. При посещении гинеколога врач сразу отметит разбежку и сможет помочь нормализовать цикл.
Для того, чтобы тест на беременность был достоверным, необходимо правильно его делать, строго следуя инструкции.
Любой тест на беременность основан на определении в моче ХГЧ, или гормона беременности. Гормон начинает вырабатываться с момента имплантации оплодотворенной яйцеклетки в полости матки. Далее его уровень увеличивается каждый 2–3 суток. Максимум отмечается в 7–12 недель беременности, после чего концентрации гормона снижается.
Для получения максимально достоверной информации тест на беременность необходимо проводить с первой утренней порцией мочи, которая наиболее концентрированная.
Струйные тесты имеют максимальную чувствительность и их можно применять в любое время суток.
Время, когда тест может показать положительный результат, зависит от его чувствительности. Наиболее распространены тесты с чувствительностью 20–25 мМЕ/мл. Положительный результат они могут показать в первый день задержки, если у женщины не было поздней овуляции.
Тесты с чувствительностью 10 мМЕ/мл могут показать наступление беременности через 7–10 дней от даты предполагаемого зачатия.
Для того, чтобы получить достоверный результат, рекомендовано проводить тесты на беременность через 7–10 дней от задержки. Это позволит избежать получения ложноотрицательного результата.
Слабая вторая полоска на тесте может быть:
- при малой концентрации ХГЧ в крови. Для подтверждения беременности необходимо повторить тест через 3–4 дня. При этом полоска должна быть ярче по сравнению с первым исследованием;
- развитие внематочной беременности. При этом имплантация происходит вне полости матки, а концентрация ХГЧ ниже, чем при нормально протекающей беременности;
- ложноположительным может быть тест при приеме препаратов с содержанием ХГЧ или после самопроизвольного выкидыша с наличием в матке остатков плодного яйца.
В вашем случае необходимо:
- Сделать повторный тест на беременность через 3–4 суток.
- Сдать кровь в лаборатории на ХГЧ. Это будет лучший вариант.
- Сделать УЗИ малого таза.
- Для того, чтобы убедиться в наличии беременности, стать на учет или сдать необходимые анализы для аборта, вам необходима обязательная консультация гинеколога.
Девочки подскажите пожалуйста! Па был до овуляции и после, овуляция была 17 дней назад. Сегодня один день задержки. Тянет низ живота, не переношу некоторые запахи, болит спина, утомляемость. Тест пока ничего не показывает. Сегодня обнаружила коричневые выделения, небольшие. Как думаете возможна ли беременность? ?? Очень хотим ребеночка!!
К вам осталось несколько вопросов:
- Характер менструального цикла: регулярность, длительность и продолжительность кровянистых выделений.
- Были ли ранее нарушения менструального цикла?
- Наличие гинекологических заболеваний.
- Сопутствующая патология.
- Были ли ранее ПМС и как проявлялись?
- Как определяли день овуляции? Использовали специальный тест или измеряли базальную температуру?
- С какой чувствительностью ХГЧ вы делали тест на беременность?
После выхода яйцеклетки из фолликула, или овуляции, длительность ее жизни составляет 1 сутки. Сперматозоиды живут от 5 до 7 суток. Если условия для оплодотворения благоприятные, наступает беременность. Спустя 6–12 дней после оплодотворения протекает период имплантации оплодотворенной яйцеклетки в полости матки. Процесс имплантации занимает от нескольких часов до 3 суток.
Имплантация может сопровождаться характерными признаками:
- скудными мажущими кровянистыми выделениями из половых путей бежевого, темно-красного или сукровичного цвета. Возникает из-за повреждения кровеносных сосудов в месте прикрепления плодного яйца;
- болями внизу живота тянущего характера различной интенсивности;
- субфебрильной температурой из-за гормональной перестройки женского организма;
- изменениями в пищеварительной системе: тошнотой, рвотой;
- в результате гормональных перестроек возможен перепад настроения, изменение реакции на запахи, слабость, головокружения.
Тест на беременность основан на увеличении концентрации ХГЧ в моче. Гормон увеличивается каждые 2–3 дня, достигая максимального значения в 7–12 недель беременности, после чего начинает снижаться.
Самый чувствительный тест на ХГЧ 10 мМе/мл может показать положительный результат через 7–10 дней после даты предполагаемого зачатия. Самые распространенные тесты на беременность имеют чувствительность 20–25 мМе/мл. Максимальная концентрация ХГЧ в моче отмечается в утренней моче.
Через 7–14 дней от момента задержки месячных любой тест на беременность будет положительным при беременности.
Если вы не дождетесь месячных, можете:
- повторить тест на беременность через 2–3 дня;
- сделать тест на беременность с более высокой чувствительностью;
- сдать кровь на ХГЧ.
При возникновении любых отклонений обратитесь к врачу женской консультации.
Девочки помогите! У меня МС не регулярные и из за этого овуляцию определить точно не могу. МС уже нет 64 дня, сходила к геникологу сдала анализы на мазок, анализы крови врач сказала сдать в определенные дни МС, а их все ещё нет. Дело в том что у меня тянет низ живота и все отдаёт в поясницу (уже третий день) думала МС начинаются, но нет, болит грудь немного так, мочеиспускание чаще обычного. Подскажите что это? Это сбой в организме или беременность? Сделала тест показывает отрицательный, пытаемся с мужем уже 9 месяцев забеременеть(
Для того, чтобы ответить на ваш вопрос, не хватает данных. Необходимо знать ответы на следующие вопросы:
- Месячные нерегулярные постоянно?
- Как обычно начинаются месячные? Есть ли боли внизу живота и пояснице? Нагрубают ли молочные железы?
- Минимальные и максимальные значения между месячными?
- Частота половой жизни?
- Ваш рост и вес?
- Сопутствующие заболевания, в том числе эндокринных органов.
На месте вашего врача я бы рекомендовала вам провести следующие действия:
- Повторно сделать тест на беременность с большей чувствительностью.
- Сдать анализ крови на ХГЧ, который даст достоверный результат о наличии или отсутствии беременности.
- Сделать УЗИ органов малого таза для определения состояния яичников и матки с обязательным контролем эндометрия.
В случае, если беременность наступила, вам необходимо стать на учет по беременности и выполнять все рекомендации лечащего врача.
Если по результатам исследования беременности нет, вам необходимо начинать подготовку к ней. В качестве подготовки следует:
- При отсутствии месячных вызвать их искусственно медикаментозными препаратами.
- Первый день менструалоподобной реакции считать первым днем месячных.
- Сдать кровь на гормоны.
- По результатам исследования начинать прием контрацептивного препарата или Дюфастона по схеме.
- В зависимости от анамнеза возможно назначение дополнительных методов исследования.
Назначение препарата осуществляет лечащий врач строго по показаниям. Если отмечается недостаточность второй фазы цикла, возможен прием Дюфастона. При наличии других отклонений вам будет предложен иной лекарственный препарат.
У меня такая ситуация: месячные регулярные, цикл 31-32дня. Начала проходить обследование по поводу бесплодия 4 г. Не можем забеременеть. У мужа спермаграмма в норме. Последний цикл был 13 июля. Всегда обильные первые три дня месячные, а потом слабые продолжительность 7 дней. На 22 день цикла сделала узи -сказали овуляция была, эндометрий нормальный но плохое кровоснабжение в матке. Врач назначил утрожестан на 8 дней с 22 по 29 день цикла. По графику базальной температуры овуляция настала на 18,19,или 20 день цикла. В это время я была в командировке, когда приехала температура уже стала 37,00. Далее температура держится 37,1 до сих пор. Вчера (на 5 день задержки) начались выделения коричневого цвета, тесты отрицательные. Днем выделения стали красноватыми и больше, а вечером снова коричневые и что то вышло розово-серого цвета. Похоже на червячков(( далее выделения стали просто коричневыми и сегодня тоже чуть чуть идут, просто мажут и все. Получается овуляция произошла 29,30 или 31 июля. Если плодное яйцо прикрепилось через 10 дней только, то я рано делала тесты? Кровь на хгч сдала на третий день задержки 15 августа. Отрицательный. Почему такие выделения? Почему еще температура может держаться 37,1? Только делала узи и мазок сдавала-воспалений не было
Вам необходима срочная консультация лечащего врача!
Вы предоставляете недостаточное количество данных:
- Ваш возраст?
- Возраст менархе?
- Ваш рост и вес?
- Есть ли заболевания гинекологического характера?
- Есть ли сопутствующие заболевания? Особое внимание требует к себе эндокринная система.
- Были ли ранее беременности? Если да, то чем закончились? Если нет, предохранялись ли вы от наступления беременности и чем?
- Какие лекарственные препараты принимаете?
- Какие обследования были проведены при установлении диагноза бесплодие?
- Сколько по времени у вас выставлен диагноз бесплодие?
- Сколько циклов вы измеряете базальную температуру? Как она себя вела ранее?
- Какая была базальная температура в первой половине цикла?
Исходя из предоставленных вами данных можно сделать следующие выводы.
Если вы правильно измеряли базальную температуру, то можно говорить о поздней овуляции. В норме овуляция наступает в середине менструального цикла. После 18 дня от первого дня месячных овуляция считается поздней.
В норме для наступления беременности необходима разбежка между базальной температурой в первой и второй фазах менструального цикла в 0,4°С.
О беременности можно говорить, так как базальная температура держится на уровне в 37,1°С.
Если овуляция была поздней, то тесты на беременность станут положительными позже на 7–10 дней после задержки месячных. При поздней овуляции тест на беременность имеет смысл делать через 18–20 дней от полового акта или овуляции. Это касается исследования и мочи, и крови.
В вашем случае необходимо сделать повторные тесты через 7–10 дней.
Появление кровянистых выделений из половых путей, не характерных для обычной менструации, может являться признаком угрозы прерывания беременности. Вам необходимо немедленно обратиться к лечащему врачу для определения дальнейшей тактики вашего ведения.
Здравствуйте, подскажите пожалуйста, ПА был 3 и 4 месяца назад, во время овуляции, МС идут, сегодня сделала тест, отрицательный, НО я поправилась на 4 кг, болит грудь(до МС еще 2 недели) и часто хожу в туалет по маленькому. Могу ли я быть беременной?
Беременность в вашем случае маловероятна. Однако, для получения ответа на ваш вопрос недостаточно данных:
- ваш возраст;
- регулярность менструального цикла;
- наличие гормональных заболеваний;
- состояние гормонального фона, в том числе половых гормонов и гормонов щитовидной железы;
- применялись ли вами методы контрацепции. Если да, то какие;
- планировали ли вы беременность при совершении половых актов во время овуляции.
По указанным вами данным я бы рекомендовала вам сделать следующие шаги:
- посетить акушер-гинеколога по месту жительства;
- сделать УЗИ органов малого таза;
- сдать кровь для определения гормонального профиля;
- пройти обследование у эндокринолога;
- сдать общий анализ крови и мочи.
При посещении гинеколога врач соберет полный анамнез, проведет гинекологический осмотр с описанием шейки матки, матки и придатков. По результатам осмотра вам будет назначен дальнейший комплекс обследования.
УЗИ органов малого таза позволит узнать состояние детородных органов.
Исследование гормонального фона может выявить недостаток или избыток тех или иных гормонов, которые могут вызывать перечисленные вами признаки. Особое значение имеют: ЛГ, ФСГ, пролактин, гормоны щитовидной железы.
Обследование у эндокринолога может выявить заболевания щитовидной железы или гипофиза, которые могут приводить к увеличению веса и возникновении неприятных ощущений в молочных железах.
По результатам общего анализа крови можно выявить отклонения в виде воспалительного процесса или других патологий. Общий анализ мочи может быть изменен в результате патологии мочевыводящих путей, которые приводят к учащенному мочеиспусканию.
Здравствуйте, Ирина!
Мне 22 года, менструальный цикл регулярный, заболеваний никаких нет, предохранялись только 1 раз, сразу же второй – нет, беременность не планировалась. Могла ли я не догадываться несколько месяцев о беременности? И могли ли признаки проявиться только на 3-4 месяц? И может быть такое что хороший тест врет и до сих пор идти месячные?
Добрый день. У меня нерегулярный цикл от 28-32 дней. Незащищённый ПА был 29 и 31 августа. Последнии М были 16 августа. Когда я смогу точно узнать беременна я или нет.
Здравствуйте!У меня цыкл регулярный последние минструацыя была 10.10.17. в ноябре их нет сделала два теста 6 ноября и 12 очень слабая полоска. узи делала 10 ноября ничего нет кроме маленькой кисты и миомы но при узи с праврй стороны очень было больно. тест на хгч 10 числа показал 80 после этога подазрение на внематочную. но у меня нет никаких выделений.13 ноября снова пошла на узи только в другую клинику и там ничего нет кроме кисты и миомы. подскажите что мне делать ждать или бежать в больницу и еще раз перепроверить внематочная или нет.
Добрый день. 4 цикл принимаю Дюфастон согласно рекомендациям врача. Цикл пока не установился было 2 цикла по 22 дня, и 1 -33 дня. Сегодня седьмой день задержки. В этом цикле делали фолликулометрию, доминантный фолликул перезрел, овуляции не было. Эндометрий тоньше нормы. Диагноз МФЯ. Тест отрицательный. Как долго стоит еще просто ждать месячных и есть ли в такой ситуации какая-то вероятность беременности?
Хотелось бы уточнить некоторые вопросы:
- Какой диагноз вам был выставлен гинекологом.
- Причина назначения Дюфастона.
- В каком режиме и с какого дня менструального цикла вам назначен прием Дюфастона.
- Первый день последней менструации.
- Какой был цикл без приема лекарственного препарата.
- Ваш возраст.
- Если у вас нерегулярный менструальный цикл, то когда он приобрел нерегулярность: с менархе или имеет вторичный генез.
- Планируете ли вы беременность.
- Какие результаты гормонального исследования.
По результатам УЗИ у вас выявлена патология в виде мультифолликулярных яичников, или МФЯ.
МФЯ представляет собой патологию, при которой отмечается созревание от 8 до 12 фолликулов при норме в 2 диаметром не более 9 мм. При этом отсутствует созревание доминантного фолликула, что приводит к ановулции. Отсутствие овуляции препятствует наступлению беременности и приводит к бесплодию.
Необходимо пройти обязательное гормональное обследование, на основании которого будет назначена коррекция гинекологической патологии.
Дюфастон назначается при планировании беременности при отсутствии овуляции и недостатке второй фазы менструального цикла. Препарат содержит в себе искусственный прогестрон.
Назначение Дюфастона может производиться по следующим схемам:
- С 5 по 25-ый дни цикла;
- с 11 по 25-ый дни цикла;
- с 14 по 25-ый дни цикла;
- с 16 по 25-ый дни цикла.
При этом Дюфастон может приниматься:
- в непрерывном режиме;
- с перерывом на менструацию.
В вашем случае необходимо пересмотреть режим приема Дюфастона. Рекомендую вам обратиться к лечащему врачу для корректировки лечения, не дожидаясь менструации. Ожидание может усугубить ситуацию.
Как узнать пить Дюфастон после 25 дня? Прием с 11-25 день цикла. А вдруг беременность наступила? Как знать? Продолжать? Или закончить пить на 25 дне? Если беременность наступила надо же продолжать? А в 25 день цикла еще сложно определить- беременность есть или нет
Здравствуйте! 18 лет. Относительно регулярный цикл 34 дня. Последние М были 07.10.2017-12.10.2017, первый ПА был 04.11.2017(прерванный)- сегодня 4 день задержки, делала два теста, один 10.11.2017 другой 13.11.2017- оба отрицательные. Подскажите пожалуйста, какова вероятность того, что я беременна?
Хотелось бы уточнить несколько вопросов:
- Что вы понимаете под «относительно регулярным» менструальном цикле? Цикл бывает или регулярным, или нерегулярным.
- Возраст наступления менархе, или первых месячных.
- Через какое время от менархе менструации стали регулярными.
- Сколько дней длятся месячные.
- Возраст начала половой жизни.
- Были ранее задержки менструаций. Если да, то насколько дней.
- Тест на беременность с какой чувствительностью вы использовали?
В норме длина менструального цикла варьирует от 21 до 35 дней. Уменьшение или увеличение количества дней свидетельствуют о нарушении менструального цикла.
Под регулярным менструальным циклом подразумевают наступление месячных через регулярный промежуток времени. Если отмечается значительное колебание в днях, то цикл считается нерегулярным.
Если у вас регулярный менструальный цикл длиной 34 дня, то дата следующих предполагаемых месячных — 09.11. Дата предполагаемой овуляции — 17-ый день цикла, или 23.11.
Прерванный половой акт был на 29-ый день менструального цикла.
Исключить позднюю овуляцию нет возможности.
Для того, чтобы определить наличие или отсутствия беременности, вам необходимо:
- Сделать тест на беременность с наибольшей чувствительностью, или 10мМе/мл.
- Сдать кровь на ХГЧ.
- Посетить гинеколога по месту жительства.
Задержка 5день тошната чуть чуть и головокружение один раз поесница бегаю в туалет очень часто
Но когда зачатие делали в первые месяц шли месячные три дня четыре
Могу ли я быть беременной
Здравствуйте .Мне 27.ПА был 27/06..Болит грудь ,тошнит..побаливает живот.Тест на беременость даёт отрицательный результат.Менструальный цикл 30-32дня.Последние КД прошли 9/06-13/06..Следующие должны быть 11/07Темпратура 3 день 37,0..Вялость и усталость, постоянно хочется спать. какова вероятность что я беременна?или какова вероятность что это предменструальный синдром.Заранее спасибо.
Здравствуйте ! У меня задержка 11 дней,но не было до этого никогда половой жизни. И 4 для назад это произошло. Хотелось бы сделать тест на беременность. Когда это можно сделать? Если задержка произошла до первого секса? ??
Добрый день.Дайте совет,пожалуйста
Был незащищённый половой акт крайний 25 июня,29 июня пришли месячные,продолжились до 3 июля.После этих месячных близости не было вообще.Сегодня 15 августа и задержка по моему календарю 18 дней!
Так как мч у меня были,значит я не могу быть беременна?что тогда это может быть?в пятницу иду к врачу,но хочу очень услышать совет от вас.
Добрый день!
Три дня назад ПА в последний день месячных. Беременность не планировала, но так получилось.. месячные регулярные, ничего не беспокоит… Но когда можно делать тест? Ждать следующих?
Здраствуйте ! У меня болить живот и позвоночник и я часто очень часто иду в по большому и по маленькому я беременна или нет возрасть 20 весь 45
Здравствуйте, подскажите пожалуйста!
ПА был до овуляции , во время овуляции появились выделения прозрачного цвета с примесью крови.
Начиталась в интернете, что это может быть признаком беременности. До месячных ещё 13 дней, побаливает низ живота и тошнота.
Сделала тест-показал ошибочно 2раза м 3-й тест-не беременна.
Что это может быть, боюсь что это что-то не здоровое
Здравствуйте, никогда не думала то что буду писать в соц сетях .
Мне 21 , цикл регулярный , 28 дней . Сейчас у меня 5 день задержки .
Последние мес были 13 октября , следовательно эвуляция 27 , ха два дня и в день был па.
Делала тесты , все отрицательные , но месячных то нет , грудь слегка побаливает , отметить сонливость не могу , так как вечно спать хочу ?
Если и беременна рожать буду конечно , просто не понимаю что это может быть ?
мы хочем с мужем ребенка но после чистки что то не получается
Здравствуйте у меня месячные нет уже 10 дней. Но тест на беременность не показывает. Я ходила на узи они сказали что нет малыша и нет менструации…
источник
Современная медицина располагает обширным арсеналом способов достоверно убедиться в наступлении беременности и определить ее срок. Одним из таких способов является определение уровня хориогонического гонадотропина человека (ХГЧ) в крови. Методика обладает практически стопроцентной информативностью и достаточной надежностью.
Данный вид исследования доступен всем, провести анализ может любая биохимическая лаборатория.
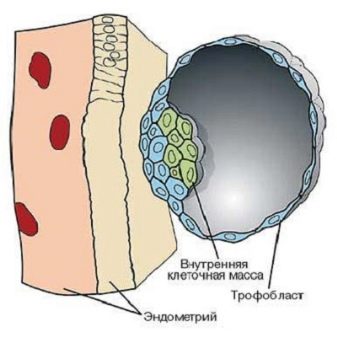
ХГЧ – это гормональное вещество белкового происхождения, которое относится к классу гонадотропинов, вырабатываемых передней долей гипофизарного отдела мозга и хорионом эмбриона. ХГЧ активно начинает поступать в кровеносные сосуды буквально с момента оплодотворения яйцеклетки и образования эмбрионального зародыша.
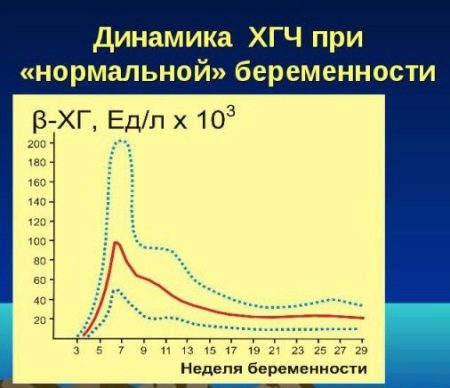
С ростом плодного яйца количество гонадотропина стремительно возрастает, а вот после 11 недели развития плода его продуцирование уменьшается. Для подтверждения беременности показатель гонадотропина можно определить по тестированию плазмы крови или мочи.
С точки зрения диагностики, данные о количестве гонадотропина в организме человека представляют большую ценность, так как с их помощью можно определить, развивается ли беременность, нет ли угрозы выкидыша, а также своевременно выявить внематочную беременность. При искусственном методе прерывания беременности анализ ХГЧ покажет, насколько качественно проведена операция, и не требуется ли дополнительная чистка стенок матки от остатков плодных оболочек эмбриона.
Кроме того, появление в крови гормона гонадотропина у мужчины или небеременной женщины, может свидетельствовать о наличии опухолевого новообразования, продуцирующего данный гормон.
Благодаря гонадотропину активизируется гормональное сопровождение беременности, с его участием начинается продуцирование эстрогенов и прогестерона, которые так важны для полноценного формирования зародыша на начальных этапах его жизнедеятельности. Любая беременная женщина на себе ощутила воздействие хорионического гонадотропина на свой организм – тошнота и рвота, которые так часто мучают будущую маму на первых порах беременности, как раз являются результатом повышения уровня ХГЧ в организме.
Как только эмбрион закрепляется в матке и начинают разрастаться ворсины плацентарного хориона, гонадотропин появляется в кровеносной системе, а спустя пару дней – и в моче женщины, готовящейся к материнству. На этом факте основаны все аптечные экспресс-тесты, которые улавливают пограничный показатель ХГЧ в порции мочи. Если он превышает определенный порог, тест показывает заветные две окрашенные полоски, говорящие о том, что женщина скоро станет мамой.
Наиболее информативным и точным методом определения показателей гонадотропина является тестирование плазмы крови. Оно очень точно покажет, какое количество ХГЧ содержится в организме на момент исследования, обеспечивая точность результата с самого начала задержки наступления месячных. Бесспорно, такая оперативность диагностики беременности имеет свои определенные преимущества.
Для определения уровня гормона существуют специальные нормативные показатели ХГЧ, соответствующие дням развития беременности с момента оплодотворения яйцеклетки.
Однако каждая лаборатория, в зависимости от используемого оборудования и его калибровки, имеет свои стандарты в расшифровке полученных показателей. Уровень ХГЧ обозначают в мМЕ/мл – миллиМеждународных единицах содержания вещества из расчета на 1 миллилитр исследуемого объема крови. В норме у женщины, не имеющей беременности, такой показатель равен нулю или не превышает 5 мМЕ/мл.
Гонадотропин во время беременности выполняет определенный набор важных функций.
- Эмбрион, который прикрепляется для своего дальнейшего роста к стенке матки, воспринимается женским организмом как инородное тело белкового происхождения. Иммунная система пытается справиться с ним и удалить его из организма. Однако ХГЧ «отключает» на ранних сроках развития эмбриона эту функцию иммунитета, благодаря чему у женщины появляется возможность не потерять беременность и дать полноценно развиваться эмбриону.
- ХГЧ воздействует на определенные зоны головного мозга, стимулируя выработку тех веществ, которые нужны эмбриону для развития.
- Уровень ХГЧ тоже регулируется по мере роста эмбриона – чем больше его степень зрелости, тем меньшее количество ХГЧ вырабатывается организмом, а к моменту, когда эмбрион переходит рубеж 11 недели и становится полноценным плодом, уровень ХГЧ падает до определенной нормы и остается на этой отметке до конца срока.
- Количественный показатель гонадотропина определенным образом изменяется при патологических вариантах развития эмбриона.
- При прекращении развития плодного эмбриона, которое случается в первом триместре, показатели гонадотропина некоторое время еще остаются на определенном уровне, а потом, в момент открепления эмбриона от стенки матки, гормон резко перестает вырабатываться.
- При внематочной беременности гонадотропина в крови меньше нормы. Если смотреть его прирост в динамике, то она будет заметно уступать быстрому темпу увеличения, наблюдаемому при маточной локализации эмбриона. Иногда вместо повышения показателя ХГЧ может наблюдаться его уменьшение.
Используя маркер уровня гонадотропина в плазме, достаточно достоверно узнают о том, как проходит рост эмбриона. При его несоответствии физиологическим нормам своевременно принимают необходимые меры.
Для проведения анализа производится забор крови из вены. Сделать это лучше всего утром, до 10 часов, не принимая никакой пищи. Однако, если нет возможности для утренней сдачи крови, это можно осуществить в любое другое время, но так, чтобы от момента принятия любой пищи прошло не менее 8 часов. Перед проведением анализа необходимо сообщить врачу о препаратах, которые вы принимаете.
Пить воду разрешается в любое время, даже перед моментом взятия крови, потому что на гормональный фон она влияния не оказывает. Накануне сдачи теста старайтесь не употреблять жирную и белковую пищу.
Тестирование плазмы на количество в ней гонадотропина можно сделать бесплатно по направлению из женской консультации либо по собственному желанию в любом медицинском центре. Срок выполнения анализа составляет приблизительно 3-5 часов, однако при этом играет роль тот факт, что аппарат запускают только в том случае, когда набирается число образцов с исследуемым материалом, кратное 15.
Негосударственные медицинские центры часто являются лишь посредниками по передаче исследуемого материала в крупные лаборатории, поэтому срок ожидания результата может составить несколько дней.
Существуют определенные стандарты взятия крови на гормон гонадотропин.
- Провести тестирование уровня ХГЧ имеет смысл при наличии задержки менструального цикла на срок более 3 дней или на 12 день предполагаемого зачатия. Эти сроки являются наиболее информативными, а исследование, проведенное раньше этих сроков, будет недостаточно точным.
- После проведения операции по искусственному прерыванию беременности анализ крови на уровень хорионического гонадотропина сдают на вторые сутки после проведения операции. Врачи рекомендуют через 3-5 дней сделать повторное исследование, желательно – в той же лаборатории, где был проведен и первичный тест. Это необходимо для стопроцентной гарантии успешности проведенного аборта.
- С целью подтверждения у женщины беременности и для определения ее сроков тестирование на ХГЧ также осуществляют дважды – это делают с той целью, чтобы оценить масштабы увеличения количества гонадотропина и подтвердить факт жизнеспособности эмбриона.
- Для выявления патологического развития беременности кровь на гонадотропин сдают два раза – на сроке с 8 по 12 и с 15 по 20 неделю беременности. В норме показатели первого анализа должны быть выше, чем второго.
При определении результатов ХГЧ первые результаты теста не считают определяющими, так как он не показывает динамики по обновлению уровня гонадотропина в организме. Кроме того, показатель нормы у каждого человека индивидуален. Ввиду этого только в сравнении уровней прироста количества гормона можно определить его возрастание либо спад, а сами исследования делаются минимум дважды.
Обычно для тестирования количества гонадотропина проводят венозный забор крови, однако есть некоторые лаборатории, допускающие забор крови из пальца. Пугаться нет причин, так как капиллярная и венозная кровь – это одна и та же биосреда, которая содержит гонадотропин, если имеется беременность. Выбор метода забора крови объясняется тем, что разные лаборатории используют различные модификации оборудования.
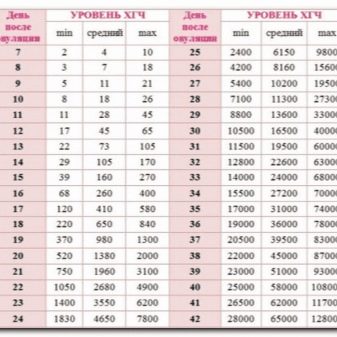
Для того чтобы подтвердить наличие беременности и определить ее точные сроки, анализ уровня хорионического гонадотропина делают с учетом определенного дня после совершившегося процесса овуляции. С целью удобства понимания цели назначения анализа ХГЧ его обозначают аббревиатурой ДПО, которая расшифровывается как «день после овуляции». Такие тесты проводят не беременным, а тем женщинам, которые еще только планируют материнство.
Рост количественного показателя гонадотропина в данном случае происходит не так бурно, как, например, во время состоявшейся беременности, где уровни гонадотропина удваиваются каждый день. При прочтении полученных данных об уровне гонадотропина результат будет выглядеть следующим образом: «10 ДПО — 18 мМЕ/мл».
Любая медицинская лаборатория использует свою определенную таблицу значений ДПО, где каждому дню после овуляции соответствует минимальный, средний и максимальный показатель уровня ХГЧ. Начинается отсчет в этой таблице с 7 дня, а заканчивается 42 ДПО.
По усредненным данным, на 7 ДПО минимальный показатель гонадотропина будет соответствовать 2 мМЕ/мл, средний — 4 мМЕ/мл, максимальный — 10 мМЕ/мл. Всего в таблице содержится 42 показателя ДПО. Для сравнения, 42 ДПО имеет минимальный уровень, равный 28000 мМЕ/мл, средний — 65000 мМЕ/мл, максимальный — 128000 мМЕ/мл.
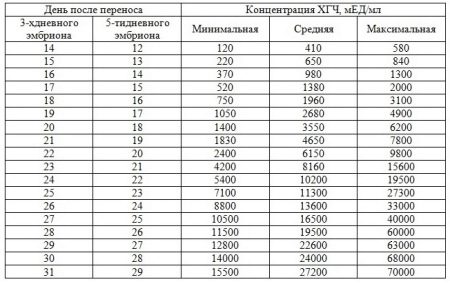
Для наблюдения по итогам анализа на уровень ХГЧ при уже состоявшейся беременности также существуют определенные таблицы. Отправной точкой в данном случае считают момент прикрепления плодного яйца в матке, обозначается этот момент аббревиатурой ДПП. В таблице будут указаны дни беременности и показатели уровня ХГЧ.
Стоит обратить внимание, что при естественно наступившей беременности и при беременности, созданной методом экстракорпорального оплодотворения (ЭКО), таблицы будут отдельные. Так, в таблице для беременных методом ЭКО будут указаны дни и показатели для эмбрионов, которые внедрили на 3 (трехдневки) и 5 (пятидневки) день после оплодотворения.
В таблице для беременных, чей эмбрион прикрепился к матке естественным путем, таблица содержит день и показатель ХГЧ. В анализе ХГЧ результат выглядит так: «18 ДПП – 3550 мМЕ/мл» – это означает, что 18 дню прикрепления эмбриона к матке соответствует уровень ХГЧ, равный 3550 мМЕ/мл. Третий и пятый день внедрения эмбриона объясняется тем, что при ЭКО для повышения шансов возникновения развивающейся беременности женщине подсаживают два эмбриона с промежутком в несколько дней между одной и другой подсадкой.
Полученный анализ уровня ХГЧ не обязательно должен соответствовать таблицам, которые вы увидите на просторах интернета. Как уже говорилось ранее, калибровка аппаратов и стандарты расшифровки показателей отличаются друг от друга у разных лабораторий.
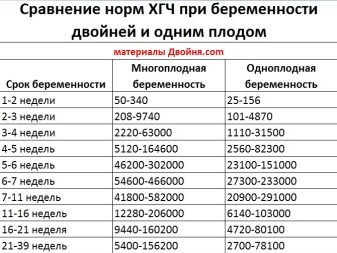
Полученные показатели уровня хорионического гонадотропина сравнивают с эталонами нормы и оценивают в динамике. Увеличение содержания гормона в крови говорит о нормально развивающейся беременности, а снижение показателей либо отрицательный результат теста говорят о патологии развития эмбриона или о прервавшейся по той или иной причине беременности. При расшифровке показателей ХГЧ в обязательном порядке принимают во внимание то, одноплодная или многоплодная беременность у женщины.
Так, при ЭКО довольно часто случается, что в матке прикрепляются и начинают развиваться оба эмбриона. При многоплодной беременности показатели ХГЧ будут выше, чем при беременности одним плодом. Например, если показатель ХГЧ на 17 ДПП пятидневок (аббревиатура сохранена из названия дня прикрепления эмбриона) будет составлять в среднем 2680 мМЕ/мл, то при развивающейся двойне нормальным средним показателем будет 5360 мМЕ/мл и более.
С целью выявления тяжелых патологий у еще не родившегося ребенка специалисты-перинатологи предлагают женщине пройти не только УЗИ-скрининговые тесты, но и проверить уровень ХГЧ.
Особое внимание уделяют второму триместру беременности, когда, помимо ультразвукового обследования, женщине делают тройное тестирование уровня ХГЧ, АФП и количества гормона эстрадиола. АФП — это альфа-фетопротеин, являющийся онкологическим маркером. Обобщенно о результатах расшифровки этих трех показателей можно сказать следующее.
- Если на фоне небольших показателей АФП и низкого эстрадиола уровень гонадотропина сильно завышен относительно средних показателей нормы, есть все основания направить женщину на консультацию к генетику по вопросу наличия у ее ребенка синдрома Дауна.
- Если все три маркера имеют низкий уровень показателей, а беременность продолжает развиваться, у ребенка подозревают хромосомные отклонения, называемые синдромом Эдвардса, или синдром Патау. Для более точного определения существует определенный ряд методик, которыми занимаются генетики.
- Если показатели уровня ХГЧ находятся в пределах нормы, но АФП и эстрадиол – низкие, у ребенка можно подозревать наличие синдрома Тернера.
И хотя все прогнозы подобных генетических отклонений делаются с учетом возраста женщины, ее анамнеза, веса, наличия вредных привычек, наследственных и других факторов, важную роль в диагностике играет уровень хорионического гонадотропина.
Расшифровкой показаний результатов теста на уровень содержания в организме ХГЧ должен заниматься врач, так как только опытный специалист сможет определить, насколько ситуация соответствует норме. Таблицы усредненных норм показателей уровня хорионического гонадотропина – это достаточно удобное подспорье, чтобы определить, состоялась ли у женщины беременность, а также рассчитать точные сроки уже сформировавшейся беременности.
Ввиду того что определить точную дату зачатия, как правило, бывает очень сложно, гинекологи ориентируются на первый день последней менструации. В этом случае речь идет о так называемых акушерских неделях беременности, исчисляемых с момента овуляции. Однако акушерский срок достаточно приблизителен – на самом деле развитие беременности в матке начинается несколько позднее. Эмбриональный срок развития беременности отличается от акушерского – он всегда меньше предполагаемого примерно на две недели. На это влияет продолжительность регулярного месячного цикла.
Определить точный эмбриональный срок беременности можно с помощью ХГЧ, ведь гормон начинает вырабатываться с первых же часов прикрепления эмбриона к стенке матки, а его количество указывает на день развития эмбриона. Окончательно уточнить сроки беременности поможет обследование ультразвуком – УЗИ.
Нередко на УЗИ в стенках матки обнаруживают доброкачественное новообразование – миому.
Некоторые женщины беспокоятся о том, нельзя ли миому спутать с развивающимся эмбрионом. У врачей на этот вопрос ответ однозначный – миома не влияет на уровень ХГЧ, а определить, доброкачественное ли это образование, поможет анализ крови на онкомаркер.
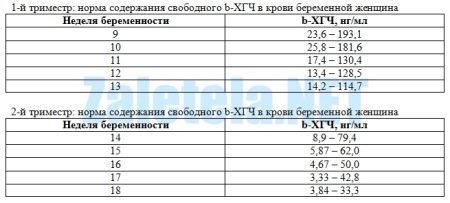
Как уже говорилось ранее, разброс в средних показателях ХГЧ достаточно велик. Однако некоторые опорные данные все-таки существуют, но как эталон их воспринимать нельзя:
- 2 недели – 50-300 мМЕ/мл;
- 3-4 недели – 1500-5000 мМЕ/мл;
- 4-5 недель – 10000-30000 мМЕ/мл;
- 5-6 недель – 20000-100000 мМЕ/мл;
- 6-7 недель – 50000-200000 мМЕ/мл;
- 7-8 недель – 100000-200000 мМЕ/мл;
- 8-9 недель – 35000-145000 мМЕ/мл;
- 9-10 недель – 32500-130000 мМЕ/мл;
- 10-11 недель – 30000-120000 мМЕ/мл;
- 11-12 недель – 27500-110000 мМЕ/мл;
- 13-14 недель – 25000-100000 мМЕ/мл;
- 15-16 недель – 20000-80000 мМЕ/мл;
- 17-21 недель – 15000-60000 мМЕ/мл.
Для определения того, состоялась беременность или нет, женщины самостоятельно используют экспресс-тесты, содержащие реагенты, которые определяют в моче наличие гонадотропина. Если тест показал одну полоску – беременность не состоялась, а вот если на тесте окрашены две полоски, значит, в матке есть живой эмбрион. Часто к этому общему анализу прибегают в домашних условиях, когда есть задержка месячных, однако такие тесты помогают только определить факт беременности, но не информируют о ее правильном расположении и развитии.
Уровень показателей ХГЧ более информативен. Нормой считается содержание в крови у небеременной женщины ХГЧ на уровне от 0 до 5 ММЕ/мл, а о беременности можно говорить при ХГЧ 25 мМЕ/мл. Поэтому если при анализе получен результат ХГЧ, равный, к примеру, 7 мМЕ/мл, вопрос о беременности остается открытым и требует дополнительных тестов для анализа показателей в динамике, так как иногда ряд опухолей либо сахарный диабет дают небольшое повышение уровня ХГЧ в организме человека.
В том случае, если ХГЧ составляет более 25 мМЕ/мл, можно предполагать наличие беременности. Для того чтобы получить абсолютно достоверный диагноз, вторую процедуру проведения теста на уровень ХГЧ проводят через неделю.
Если показатель возрос в несколько раз по сравнению с предыдущим уровнем – беременность полностью подтверждена. Кроме того, сдача анализа крови из вены на уровень ХГЧ поможет опытному врачу по полученным результатам теста вовремя распознать внематочную беременность либо замершее развитие эмбриона. Поздняя диагностика таких патологий может привести к тяжелым последствиям.
Довольно часто женщин волнует мысль о том, насколько достоверен анализ уровня содержания в крови хорионического гонадотропина. Современный уровень лабораторной диагностики позволяет проводить быстрый анализ и получать данные, достоверность которых составляет 99,9%. Анализ крови, проведенный в лабораторных условиях, считают намного более точным, чем экспресс-тесты, приобретаемые в аптечной сети для определения предполагаемого наступления беременности по моче.
Метод тестирования уровня ХГЧ доступен каждой женщине. В том случае, если есть подозрения на наступившую беременность, уже не требуется ожидать для ее подтверждения задержки менструального цикла.
Чтобы не терзаться сомнениями, можно в любое время обратиться в женскую консультацию или любой частный медицинский центр и сдать анализ.
Лаборатории могут проводить анализ самостоятельно либо оказывать услуги по забору крови и передаче ее в более крупные лаборатории, выполняя лишь роль посредника между пациентом и лаборантом. Возвращаясь к вопросу достоверности результата анализа, не следует исключать и такой момент, как человеческий фактор.
Очень редко, но все-таки происходят случаи, когда результаты могут быть перепутаны, или лаборант допустил какую-либо ошибку. Поэтому по одному анализу ответственный врач, который будет оценивать результаты теста, выводов делать не станет. Тест ХГЧ всегда оценивают по 2-3 результатам в их динамике.
Для достоверности результата нужно соблюдать условия, которые касаются диеты накануне сдачи анализа, правильности забора крови и достаточного ее количества. Также необходимо исключить прием лекарственных препаратов, содержащих гонадотропин, перед проведением анализа, или предупредить об их приеме врача. При оценке результатов теста очень важно их корректное истолкование.
При повышенных относительно нормы показателях и подозрении на беременность важно соблюдать временной интервал между проведениями повторных тестов, которые осуществляются в обязательном порядке. Обычно такой интервал составляет не менее 7 дней. Медицинский работник, который проводит оценку результатов теста уровня ХГЧ, также может допустить ошибку. Хотя это и маловероятно, но исключить полностью такой риск, к сожалению, нельзя.
Результаты тестирования на гормон ХГЧ могут быть в некоторых отдельных случаях ложноположительными. Как правило, такое может произойти в следующих ситуациях.
- Анализ крови был взят в период приема женщиной оральных противозачаточных медицинских препаратов. Среди врачей мнения о влиянии контрацептивов на показатели хорионического гонадотропина расходятся. Некоторые из них утверждают, что уровень ХГЧ в это время может быть повышен, другие считают, что гормональные средства не влияют на общий фон гонадотропина. Так или иначе, доказанных и научно подтвержденных данных о влиянии препаратов контрацепции на ХГЧ нет, однако при оценке показателей теста врач делает тот вывод, в котором он сам уверен.
- Анализ крови на ХГЧ после искусственного прерывания беременности в норме должен снижаться в течение недели. Обычно тестирование после такого хирургического вмешательства делают дважды с недельным интервалом. Если снижения уровня ХГЧ не происходит, не стоит думать о том, что беременность сохранена. Этот анализ повторяют в третий раз – уже на 42 сутки. В том случае, когда уровень ХГЧ по-прежнему выше нормы для небеременной женщины, есть все основания подозревать развитие у нее злокачественного новообразования, которое принято называть трофобластомой. При этом развитие такой опухоли может быть локализовано не только в области малого таза или в матке – это может быть опухоль в любой части организма.
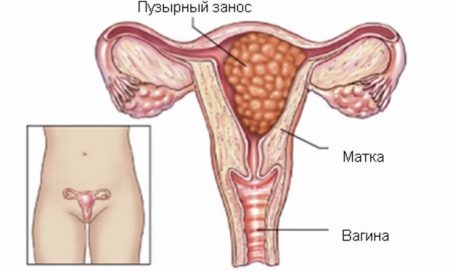
- Ложный признак беременности может дать развитие внутри матки так называемого пузырного заноса. Это состояние характеризуется тем, что хорионические ворсины эмбриона начали свое развитие не физиологическим образом, а в виде множественных пузырьков, содержащих внутри себя жидкость. Такое развитие событий обусловлено тем, что оплодотворенная яйцеклетка была неполноценной, то есть не содержала в себе определенного количества набора хромосом. Уровень хорионического гонадотропина в этом случае все-таки повышается, так как элементы эмбриона в матке присутствуют, а рост хориона хоть и патологическим образом, но происходит, выделяя в кровеносную систему женщины гонадотропин.
На ранних стадиях распознать пузырный занос довольно сложно, ведь поначалу его развитие похоже на настоящую беременность. Не выявленный своевременно пузырный занос грозит женщине смертельно опасными осложнениями – стремительно развивающейся преэклампсией либо обильным маточным кровотечением с острыми болями.
На сегодняшний день тестирование крови на гонадотропин признано наиболее показательным и точным методом при диагностировании беременности на начальных стадиях ее развития.
Полезную информацию об анализе крови на ХГЧ и правилах его проведения смотрите в следующем видео.
источник