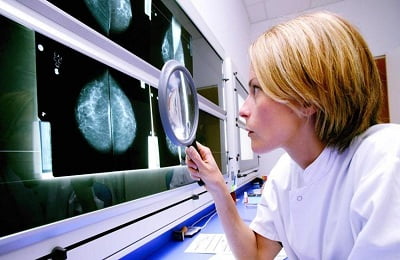
Если положительный результат бронхоскопии с биопсией имеет решающее значение для диагноза, то отрицательные данные совсем не исключают наличия опухоли. При расположении ее в глубине верхнедолевого бронха, если опухоль не выступает в просвет главного бронха, бронхоскопия может не отметить никаких патологических изменений в бронхиальном дереве.
Поэтому при наличии клинических данных, указывающих на опухоль легкого, отрицательный результат бронхоскопии должен не отвергать этот диагноз, а только заставлять применить другие методы диагностики, до торакотомии включительно. Убедившись, что при раке верхнедолевого бронха бронхоскопия, как правило, дает отрицательный результат, мы последнее время перестали посылать больных на бронхоскопию с такой локализацией. В этих случаях томография, безусловно, может дать более ценные сведения.
Признавая всю ценность бронхоскопии в диагностике рака легкого, мы не можем отрицать того, что почти каждая бронхоскопия вызывает некоторое обострение вторичных воспалительных явлений в легком. Мы не раз наблюдали после бронхоскопии повышение температуры, усиление кашля, заметное ухудшение на какой-то промежуток времени общего состояния.
Поэтому за последнее время в тех случаях, когда мы не рассчитывали на положительный результат от бронхоскопии, например при верхнедолевом расположении опухоли, особенно если имеется достаточно клинически обоснованный диагноз, подтвержденный томограммой, вопрос о пробной торакотомии решаем без предварительной бронхоскопии.
Большое значение в диагностике рака легкого имеет исследование мокроты на туберкулезные палочки, на наличие эритроцитов, эластических волокон и опухолевых клеток.
Я. Г. Диллон предлагает исследовать мокроту больного ежедневно в течение нескольких дней для подсчета измененных эритроцитов в каждом поле зрения. Наличие более или менее увеличенного против нормы количества эритроцитов указывает на существование микроскопического кровотечения (скрытого для невооруженного глаза), что может свидетельствовать о нарушении целости стенки бронха и о наличии изъязвления в ней.
Кроме того, Я. Г. Диллон предлагает в течение 10—15 дней ежедневно исследовать мокроту, причем присутствие в ней даже единичных эластических волокон может указывать на какое-то разрушение легочной ткани и, если в легких нет нагноительного или кавернозного процесса, на возможность злокачественного новообразования. Такое исследование мокроты на скрытую кровь и эластические волокна, доступное каждой лаборатории, может оказать существенную помощь в диагностике первичного рака легкого.
За последние годы при специальном гистологическом исследовании все более подтверждается возможность обнаружения в мокроте опухолевых клеток в нативных препаратах по методике А. Я. Альтгаузена или в окрашенных по методу Папаниколау. При таком исследовании авторы получали до 70% правильных диагнозов.
Цитологическое исследование мокроты на раковые клетки, проведенное в нашей клинике В. Н. Зубцовским, показало, что этот метод заслуживает внимания и дальнейшего развития.
Цитологическому исследованию подвергались мокрота больных, пунктат из легкого в тех случаях, когда, вводя пенициллин в ателектазированный и содержащий гной участок легкого, хирург попадает в гнойную полость и откачивает некоторое количество гноя, наконец, мазки с бронхиальной стенки при бронхоскопии.
Трактовка получаемых данных чрезвычайно трудна. Даже очень опытные патологоанатомы затрудняются дать категорический ответ на основании указанных разрозненных клеток. Далеко не всегда они могут дать ответ сразу, увидев даже целую группу таких клеток. Только постепенно, приобретя опыт в правильной трактовке полученных результатов, проверяя данные своих находок на операционном столе или на секции, исследующий может научиться правильно ставить диагноз рака легкого на основании цитологических исследований.
источник
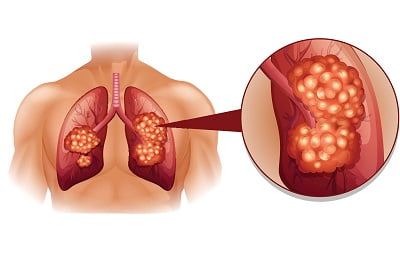
Рак легких — злокачественное образование эпителиального происхождения, которое берет свое начало из слизистых оболочек бронхиального дерева.
Каждый год на всем земном шаре диагноз рак легких регистрирует более 930 тысяч летальных исходов.. В нашей же стране за последние 20 лет смертность от онкологии легких увеличилась на 40%. К большому сожалению, но пока что медицине не под силу предупреждать онкологические заболевания. Методы современного квалифицированного лечения рака легких также не дают гарантию полного излечения. Вся проблема заключается в поздней диагностики злокачественного образования.
Первые признаки рака легких
Важно знать! Диагностика рака легких на ранних стадиях, является первостепенной важностью не только в установлении диагноза, но самое главное в правильном и своевременном лечении.
Самое опасное, то, что в начале заболевания болезнь практически никак себя не проявляет и очень длительное время является практически бессимптомной, поэтому человек не обращается в медицинские учреждения за врачебной помощью дабы распознания страшного заболевания.
- прекращение ежегодных профилактических осмотров является одной из главных причин поздней диагностики рака легких, ну а количество пациентов с запущенными формами рака поступающих в онкологические учреждения увеличилось в несколько раз. Одним из важных моментов в прохождении профилактических осмотров является рентген легких, рак при котором может себя показать;
- главный возбудитель рака легких — это курение;
- профессиональные факторы;
- загрязненная атмосфера;
- генетика.
Важно! При наличии у человека, каких либо признаков заболевания необходимо немедленно обратиться за помощью к квалифицированным докторам, провести полную диагностику всего организма. Для этого врачи используют целый комплекс методов диагностических процедур и тестов.
- затруднение дыхания;
- закупорка дыхательных путей либо наличие инфекции в легких;
- цианоз (изменение цвета кожи в легких в связи с недостатком кислорода в крови);
- жидкость в легком при раке;
- хронические болезни легких.
Перед началом обследования врач обязан детально изучить все симптомы пациента, составить историю болезни провести ряд методов диагностики и только после этого может поставить диагноз заболевания.
Методы диагностирования рака легких:
- дифференциальная диагностика рака легкого;
- рентгенография органов грудной клетки;
- компьютерная томография (КТ);
- бронхоскопическая диагностика;
- низкодозовая спиральная компьютерная томография (НСКТ);
- магнитно резонансная томография (МРТ);
- позитронно-эмиссионная томография (ПЭТ);
- цитологическое исследование мокроты;
- биопсия;
- торакоцентез (плевральная пункция);
- анализ крови при раке легких;
- онкомаркеры.
Основана эта методика преимущественно на рентгенологическом исследовании. Несмотря на то что, определить злокачественное образование в легких является довольно не сложной задачей, а скорее всего наоборот, то распознать рак легких на ранних стадиях при первичном обращении к врачу очень сложно. Связано это с тем, что множество заболевание могут иметь похожую симптоматику. При дифференцированной диагностике рентгеновские снимки очень четко могут показывать образования в легочных тканях, что собственного говоря и является сигналом для продолжения обследования. При данном методе диагностики особое внимание стоит обратить на размер опухоли и ее состав.
Рак легких на флюорографии
Затруднением в дифференциальной диагностике является определение характера опухоли. Темпы разрастания опухоли, а гистологическое исследование материала в данном случае имеют очень большое значение.
Сложность при выявлении рака представляет наличие абсцесса легкого. Чтобы поставить правильный диагноз необходимо основываться на клинические признаки заболевания.
Дифференциальная диагностика рака легкого не всегда может помочь выявить рак на ранних стадиях, если присутствует киста. В дополнение к дифференциальной диагностике часто используется ультразвук и томография.
Показывает ли флюорография рак легких? Огромное количество людей интересует этот вопрос. Несомненно, рак легких видно на флюорографии, но его не достаточно увидеть, его необходимо распознать и не в коем случае не спутать с другим менее опасными легочными заболеваниями.
Зачастую проводится двумя методами:
Пройдя рентгенографию, пациент получает небольшую долю облучения.
При проведении рентгенограммы органов грудной клетки можно обнаружить подозрительные участки в легких, но, не смотря на это, она не способна определить какого характера образование. В частности рак легких могут имитировать обнаруживаемые на снимке кальцификации легочной ткани и доброкачественные опухоли под названием гамартомы.
КТ (компьютерная аксиальная томография КАТ) делается как грудной клетки, головного мозга, так и брюшной полости. Как распознать рак легких при помощи КТ? Эта процедура проводится для выявления, как опухоли, так и метастаз. Представляет с себя практически как рентген. С помощью компьютера делается множество снимков всего тела. Получаются снимки с помощью кальцевидного рентгеновского аппарата. Делаются снимки одновременно с разных углов. Преимущества компьютерной томографии в том, что она покажет все очаги легочных образований в отличии от стандартной рентгенографии.
Визуальное обследование дыхательных путей с помощью тонкого оптоволоконного зонда, который вставляется через нос или рот и является одним из основных методов диагностики. Уникальность этого метода заключается в том, что он показывает, как выглядит рак легких внутри, дает возможность исследовать трахею, главные и долевые сегментарные и мелкие бронхи. Также бронхоскопия дает возможность для взятия морфологического подтверждения диагноза, уточнить диагноз и структуру опухоли.
Существуют прямые и непрямые, анатомические и функциональные признаки рака легких.
Бронхоскопия при раке легких
Прямые признаки:
- бугристые, папилломатозные, опухолевые разрастания разнообразного размера и цвета;
- различного вида инфильтрат слизистой оболочки в виде возвышения с гладкой и блестящей, бугристой, шершавой поверхностью;
- сужение просвета бронха эксцентрического или концентрического характера с ригидностью стенок;
- триада Икеды, в свою очередь подразделяется:
- инфильтрат с расширением сосудов;
- патологическое изменение слизистой оболочки;
- размытый рисунок хрящей.
Непрямые признаки:
- седлообразная, сплющенная шпора бифуркации трахеи;
- уплотнение стенок бронхов, обусловлено инструментальной пальпацией;
- дислокация начал сегментарных бронхов;
- деформация и деструкция гребня межсегментарной и субсегментарной шпоры;
- нечеткость рисунка хрящевых колец;
- рыхлая, отечная, с локальной гиперемией кровоточивая слизистая оболочка.
Для этого метода диагностики присущий особый вид КТ-сканера. Спиральная КТ наиболее эффективно обнаруживает раковые опухоли в легких курильщиков либо бывших курильщиков. Данный метод исследования оказывает повышенную чувствительность и является одним из препятствий к его применению. Выявлено, что у 20% людей спиральная КТ выявляет образования в легких, которые требуют дальнейшего обследования и зачастую эти обнаружения не являются злокачественными это практически в 90% случаев. Ведется полное исследование по определению выгодности данного метода обследования рака легких.
МРТ (магнитно резонансная томография) позволяет определить точное местоположение опухоли. При использовании такого метода диагностики получение изображений органов используется явление магнетизма (радиоволн) в совокупности с компьютерным обеспечением. Метод исследования МРТ имеет сходство с КТ так как пациент помещается на кушетку, которая находится внутри МРТ-сканера. МРТ не оказывает на пациента лучевое воздействие и не имеет побочных эффектов. При использовании данного метода диагностики есть возможность получать более детальные изображения с высоким расширением, что дает возможность, для обнаружение даже самых мелких структурных изменений органов. МРТ противопоказано людям с металлическими имплантатами, искусственными клапанами сердца и другими хирургическими имплантированными структурами.
Методика исследования, которая основана на короткоживущих радиоактивных препаратах , которые создают изображения внутренних органов. В отличии КТ и МРТ, которые оценивают анатомическое строение органа, то ПЭТ измеряет метаболическую активность и функционирование тканей. Данный метод диагностики рака легких позволяет выявить активный рост опухоли и помогает в идентификации вида клеток внутри конкретной опухоли. При проведении ПЭТ – сканирование человек получает излучение равное двум рентгенографиям, поэтому он получает радиоактивный препарат с коротким периодом полураспада. При получении пациентом препарата, он накапливается в тканях, что зависит от вида введенного радиоактивного вещества. Независимо от вида поглотивших лекарство тканей, оно начинает выделять частицы под названием позитроны. При столкновении позитронов с электронами в тканях организма возникает реакция с образованием гамма-излучения. Сканер фиксирует данные гамма-лучи и отмечает зону, где накопился радиоактивный препарат. В частности, при сочетании радиоактивного вещества с глюкозой (основным источником энергии в организме) можно обнаружить место ее наиболее быстрого расходования, например, растущую опухоль. Также ПЭТ может совмещаться с компьютерной томографией в технологии под названием ПЭТ-КТ. Показано, что ПЭТ-КТ намного точнее определяет стадию опухоли, чем ПЭТ по отдельности.
Как определить рак легких на ранней стадии? Самым простым исследованием мокроты на рак является проведение исследования под микроскопом. Цитологическое исследование мокроты на рак легких покажет онкологию в легких в том случае, если она находится в центральном отделе и при этом затрагивает дыхательные пути. Этот метод является одним из самых недорогих. Однако, несмотря на все это его ценность ограничена в том, что даже при наличии онкологии дыхательных путей, клетки злокачественного образования присутствуют не всегда. Кроме того, доброкачественны клетки, могут визуально изменяться при воспалительном процессе или их повреждении.
Представляет собой процедуру в виде извлечения небольшого количества ткани легкого для исследования под микроскопом. Проводится данная процедура в случае патологических изменений в легких либо в грудной клетке. Проведение биопсии необходимо для того, чтобы исключить либо подтвердить онкологию легких. Назначают биопсию после проведения рентгеновского излучения и КТ. Проводится биопсия 4 способами. Выбор одного из методов проведения исследования зависит от состояния пациента и участка проведения биопсии.
Как следует подготовить себя для проведения биопсии?
- ограничить прием пищи и жидкости на протяжении 6-12 часов до ее проведения;
- воздержаться от нестероидных противовоспалительных препаратов (ибупрофен, препаратов для разжижения крови).
Обязательно должны указать врачу:
- если вы беременны;
- если у вас аллергия;
- если у вас нарушение свертываемости крови;
- сообщить о всех препаратах, которые вы принимаете.
Важно! Перед тем, как провести биопсию необходимо выполнить: рентген либо КТ грудной клетки, провести полный анализ крови.
Биопсия бронхоскопом выполняется во время бронхоскопии либо медиастиноскопии. Проводится этот метод при подозрении на инфекционные заболевания либо рак. Бронхоскоп вводят пациенту через рот или нос в дыхательные пути. Делают биопсию, отщипывая при этом кусочек ткани в той части, где выявлены аномальные ткани. Занимает такая процедура в пределах от 30 до 60 минут. После проведения биопсии пациент может ощущать: боль в горле, легкую хрипоту, сухость во рту.
Чрескожная пункционная биопсия легких: берется пункция патологического участка легочной ткани для получения клеточного образца с тканей легкого. Выполняется этот метод биопсии при помощи длинной иглы, которая видна через грудную клетку. Данный метод биопсии легко выполняется при рентгеновском контроле либо КТ грудной клетки. Проводится биопсия в положении лежа если сопровождается КТ либо сидя при рентгеновском излучении. При проведении чрескожной биопсии пациенту нельзя шевелиться, кашлять и требуется задержка дыхания.
При выполнении процедуры врач делает небольшой надрез (4 мм) и прокалывает иглой опухоль, после чего удаляет кусочек этой ткани и отправляет в лабораторию. Гистология рака легкого проводится в специализированных лабораториях с новейшим оборудованием и занимает анализ несколько дней. На место, где проводилась биопсия накладывают тугую повязку.
Открытая биопсия легких проводится в виде удаления кусочка ткани через разрез в области легких. После чего образец ткани исследуется на рак легких. Чаще всего использование этого метода в том случае, когда необходима большая часть легочной ткани. Проводится открытая биопсия под общим наркозом в операционном зале. Во время проведения процедуры пациент спит и ничего не чувствует. После проведения биопсии на рану накладывают швы.
Видеоторакоскопическая биопсия проводится путем 2 надрезов в области легких. Процедура проводится безболезненно и восстановления проходит гораздо быстрее. Данный метод биопсии проводят большинство современных клиник, так как проводится он с использованием камеры и крошечных инструментов для проведения биопсии легких.
Расшифровка показателей биопсии
Нормальные показатели легочной ткани:
- легкие и легочные ткани в норме;
- нет роста бактерий, вирусов и грибков;
- симптомы инфекции, воспаления или рака не выявлены.
Ненормальными показателями легочной ткани являются:
- наличие бактериальной, вирусной или грибковой инфекции в легких;
- раковые клетки (рак легких, мезотелиомы);
- очаги пневмонии;
- доброкачественные опухоли;
- болезни легких (фиброз).
Проводится этот метод диагностики в том случае, когда злокачественная опухоль затрагивает ткань выстилающую легкие (плевру), что в конечности приводит к накоплению жидкости между легкими и стенкой грудной полости. Берется такой образец с помощью тонкой иглы в процессе исследования можно обнаружить раковые клетки и поставить правильный диагноз.
Анализ крови при раке легких – является самым распространенным методом диагностики. Несмотря на это, в общем анализе крови на начальной стадии заболевания особых изменений не видно, лишь позднее отмечается эозинофилия и лейкоцитоз. Анемия начинает появляться когда уже пошло метастазирование в костный мозг, что может свидетельствовать о более поздней стадии онкологического заболевания. Сделав биохимический анализ крови можно увидеть пониженный уровень сывороточного альбумина, начинают повышаться показатели альфа-2 и гамма – глобулинов, уровень кальция, картизола.
В последнее время учеными разработана новая методика исследования крови при раке легкого на наличие определенных белков. Белки вырабатываются либо организмом больного человека, либо клетками с самого их образования в ответ на появление злокачественной опухоли. Их присутствие в организме человека зафиксировано с самого начала болезни. Данное исследование настолько чувствительно, что может обнаружить присутствие онкомаркеров раньше других методов диагностики. Допустим, КТ может обнаружить опухоль самых маленьких размеров, но это образование может быть как злокачественное, так и доброкачественное.
По сути, анализ крови очень простая процедура, которая не требует перед ее проведением никакой подготовки и не доставляет неприятных ощущений при ее проведении.
Действие онкомарекров очень широко, и благодаря этому исследованию возможно:
- обнаружение злокачественного образования на ранних стадиях;
- определение характера опухоли: злокачественная, доброкачественная;
- своевременное обнаружение метастазов;
- наблюдение за эффективностью лечения рака легких;
- предупреждение возможных рецидивов;
- использование в качестве профилактического метода у здоровых людей.
Очень часто рак легких обнаруживается у людей в семьях, которых родные болели таким заболеванием. Поэтому этот метод дает возможность для обнаружения заболевания у людей, которые относятся к группе риска.
Диагностировать заболевание лишь по анализу онкомаркер на рак легких невозможно. Большое количество аналогичных белков вырабатываются также здоровыми клетками. Кроме того, показатель антигена довольна часто может повышаться не только при наличии злокачественного образования, но и при других состояниях человеческого организма. Бывают такие случаи, что результат может оказаться отрицательным даже у больного.
В таком случае необходимо провести ряд исследований наиболее часто используемых маркеров:
- РЭА – универсальный онкомаркер, способен выявить онкологическую патологию дыхательных органов в 50-90% случаев заболевания;
- NEC – нейрон специфическая енолаза – применяется для диагностики мелкоклеточного рака;
- SCC, CYFRA 21-1 – используется для диагностики плоскоклеточного рака и аденокарциномы;
- ТПА;
- СА 125;
Важно! После проведения лечения рака легких, уровень онкомаркеров в крови понижается. Если в каком либо случае это не происходит необходимо сменить методику лечения на более эффективную. Благодаря этому улучшение либо ухудшение состояния больного можно увидеть без появления симптомов.
Онкомаркеры – вещества, которые являются результатом жизнедеятельности раковых клеток. Существует очень много различных по своей природе онкомаркеров, однако большая их часть является белком либо его производным. Выявляют их в крови либо в моче пациентов больных раком. В теории онкомаркеры практически всегда способны дать ответ на вопрос, но в практике, к сожалению не всегда.
Точность данных полученных их применением вплотную зависит от:
Специфичность маркера напрямую связана с одним онкологическим заболеванием, то есть с его помощью можно определить онкологию, но не ее разновидность.
Чувствительность онкомаркера — это способность маркера выявлять заболевание и отражать его развитие. Низкая чувствительность маркера, способна указать на присутствие степени развития опухолевого процесса в организме пациента, но несмотря на это присутствие такого маркера говорит о том, что человек болен.
Большинство онкоопухолей легких гетерогенны по гистологической структуре, Европейская группа по онкомаркерам (EGTM) очень часто рекомендует для диагностики и контроля применять следующие онкомаркеры рака легких:
- раковоэмбриональный антиген (РЭА) или карциноидоэмбриональный антиген (CEA);
- нейронспецифическая енолаза (NSE);
- фрагмент Цитокератина 19 (Cyfra-21-1).
При этом, в зависимости от гистологического строения опухоли рекомендованы к использованию следующие комбинации маркеров:
- мелкоклеточная карцинома (МКРЛ): NSE и Cyfra 21-1;
- немелкоклеточная карцинома (НМКРЛ): Cyfra 21-1 и РЭА;
- аденокарцинома: Cyfra 21-1;
- плоскоклеточная карцинома: Cyfra 21-1 и РЭА;
- крупноклеточная карцинома: Cyfra 21-1, NSE и РЭА.
Выше указанные маркеры используются при диагностике пациентов, получающих специальное лечении или перенесших операцию на легких.
Врачи, используя эту информацию в комплексе с другими методами диагностики, которые способны распознать прогрессирование болезни еще до появления выраженных клинических признаков и соответственно скорректировать схему лечения. Однако если тесты проводились после химиотерапии то рост онкомаркеров не всегда свидетельствует о распространении и росте заболевания.
Важно! Успешное лечение это массовая и быстрая гибель раковых клеток, в результате чего в кровь поступает большое количество онкомаркеров. Это является хорошим показателем и благоприятным признаком и говорит о том, что удачно выбрана комбинация препаратов для химиотерапии.
Рак легких весьма сложно распознается. Иногда трудности с его диагностикой связаны с отсутствием специфических симптомов, сопровождающих именно это заболевание. Такие симптомы, как кашель и нарушение дыхания, обычно приписываются больным с хроническим легочным заболеваниям, но несмотря на это не пренебрегайте своим здоровьем и при первых же признаках стоит обратиться к врачу дабы предупредить либо своевременно начать лечение этого страшного заболевания.
источник
Самой распространенной онкопатологией среди мужского населения планеты считается легочный рак, возникновение которого обусловлено проникновением в легочную систему разного рода канцерогенов вроде сигаретного дыма, химических промышленных выбросов, примесей на вредных производствах и пр.
Раковые процессы проявляются не сразу, поэтому пациенты нередко обращаются к онкологу уже при запущенной болезни, которая редко поддается терапевтическому воздействию.
Первичная симптоматика легочного рака имеет важное значение, потому как своевременное ее выявление побуждает пациента посетить специалиста и помогает диагностировать онкопроцессы на ранних стадиях их развития.
О начавшейся легочной онкологии говорят такие проявления:
- Частые и беспричинные, трудно поддающиеся лечению легочные воспаления и бронхиты;
- Частая одышка, сначала после физического напряжения, а потом и в покое;
- Кашель, поначалу сухой, а потом, сопровождающийся выделением мокроты. Приступы кашля возникают внезапно и беспокоят редко, но с дальнейшим прогрессированием онкопроцесса они возникают все чаще, сопровождаясь выделением мокроты с кровянистыми прожилками;
- Грудные боли;
- Стойкая и беспричинная гипертермия субфебрильного характера (37,5-38°С);
- Стенокардические нарушения;
- Депрессивное состояние, сопряженное с хронической усталостью.
Самым распространенным диагностическим методом считается анализ крови. Но общее исследование не дает необходимой картины состояния на начальных этапах онкопроцесса. Поэтому специалисты долгое время искали другие способы раннего диагностирования легочного рака.
Некоторые белковые вещества отличаются особенной уникальностью и обнаруживаются только при наличии определенной онкологии, другие являются универсальными онкомаркерами и выявляются при разнообразных опухолевых процессах.
Исследование позволяет:
- Обнаружить опухоль на начальном этапе ее возникновения;
- Определить характер новообразования, степень его злокачественности;
- Вовремя выявить метастазирование опухолевого процесса;
- Определить эффективность терапии и контролировать прогрессирование патологии;
- Избежать возможного обострения либо рецидива опухоли;
- Профилактировать возникновение рака, например, у лиц, находящихся в группе риска онкологии.
И все же наверняка сказать о наличии рака только по результатам анализов крови невозможно. Поэтому диагностика легочного рака включает целый комплекс исследований.
Лабораторное исследование крови показывает уровень эритроцитарных и лейкоцитарных клеток, содержание гемоглобина, скорость оседания и пр.
При проведении биохимического и анализа на онкомаркеры специалисты получают более точные и информативные данные относительно состояния пациента.
Некоторым пациентам особенно рекомендуется сдавать анализы крови с профилактической целью.
К группе таких больных можно отнести:
- Курильщиков;
- Людей с наследственно обусловленной предрасположенностью к легочному раку;
- Тех, кто занят на вредных производствах, работает с тяжелыми металлами либо ядовитыми химическими соединениями;
- Страдающих хроническими дыхательными патологиями вроде обструкции или пневмосклероза и пр.;
- Контактирующих с радоном;
- Проживающих в экологически неблагоприятных районах, крупных городах с загрязненным выхлопными газами воздухом и др.
При общем анализе крови биоматериалы извлекают из пальца (из капилляра) на голодный желудок в утренние часы.
Накануне забора крови не рекомендуется кушать жирные, тяжело перевариваемые блюда, потому как в крови будет обнаружено повышенное содержание лейкоцитов. Кроме того, искажает результаты стрессовое состояние, физическое перенапряжение и пр.
Также показательным считается и уровень гемоглобина, который для специалистов выступает в роли своеобразного индикатора, указывающего на развитие опухоли.
На фоне прогрессирующих онкопроцессов показатели гемоглобина нередко составляют порядка 60-70 ед. Помимо эритроцитов и гемоглобина, на наличие рака может указывать и повышенное содержание лейкоцитов.
Поэтому ОАК нередко оказывается весьма информативным, но только по этому исследованию судить о наличии опухоли нельзя. Выявленные отклонения в общем исследовании говорят о необходимости комплексного обследования.
Биохимическое исследование крови тоже может показать специалисту, что у пациента развивается опухолевая патология. Перед забором крови примерно за 12 часов пациенту необходимо отказаться от еды и пить только обычную воду.
При легочном раке биохимические показатели крови будут содержать такую информацию:
- Повышенное содержание α-2-глобулина;
- Дефицит сывороточного альбумина;
- Превышение уровня кальция;
- Избыточное содержание лактодегидрогеназы;
- Возрастание кортизола.
Биоматериалы берутся из вены, через 3-5 дней проводится повторное биохимическое исследование. Подобные действия необходимы для отслеживания динамики онкомаркеров.
Как ранее уточнялось, опухоль продуцирует специфические белковые вещества, которые еще называют онкомаркерами или антигенами.
В соответствии с разновидностью онкомаркеров можно определить локализацию ракового процесса. В норме клетки организма угнетают продуцирование антигенов, поэтому их присутствие в составе крови указывает на наличие онкопроцесса.
Подобные исследования крови необходимо проводить многократно, чтобы отследить динамику опухолевых процессов. Подобные исследования позволяют определить скорость увеличения концентрации онкомаркеров, что поможет спрогнозировать прогрессирование опухолевого процесса.
Онкомаркеры на рак легких также сдают в утренние часы, для исследования кровь набирают из вены. Необходимо за несколько суток до исследования исключить спиртное.
Подобная диагностика отличается высокой стоимостью, а результаты может дать неточные. Показатели уровня некоторых онкомаркеров повышаются на фоне недостаточности миокарда и гепатита, печеночного цирроза и желудочной язвы, панкреатита и пр.
Чаще всего при диагностике легочного рака применяются такие онкомаркеры:
- РЭА – относится к онкомаркерам универсального характера, помогает определить наличие онкопатологии у 50-90% пациентов. Это раково-эмбриональный антиген, уровень которого поднимается не только при раковых опухолях, но и при печеночном циррозе;
- ТПА – тканевый полипептидный антиген, является общим антигеном, продуцируемым различными образованиями;
- NCE или нейроспецифическая енолаза – применяется при выявлении мелкоклеточных разновидностей легочного рака;
- SCC, CYFRA 21-1 – используется в процессе выявления плоскоклеточных форм онкологии легких либо аденокарцином.
Незначительное превышение содержания в крови антигенов может быть обусловлено менее «агрессивными» процессами, нежели рак, поэтому данный анализ необходимо сочетать и с другими диагностическими процедурами.
Анализы крови всегда сдаются натощак и только по утрам, последний раз поесть перед исследованием можно за 8-12 часов. Из напитков допускается пить лишь воду.
Также не рекомендуется проходить процедуру вскоре после массажа, физиотерапии, бани, рентгенографического исследования или какой-либо другой инструментальной диагностики.
Если лечение пациенту уже проводилось, то повторные анализы на онкомаркеры сдают в 3 месяца раз. Обычно сразу после терапии концентрация антигенов резко падает, если же подобная реакция отсутствует, то необходима смена терапевтического подхода.
Видеоролик о подготовке к анализу крови:
источник
Рак легких – это заболевание, которому характерно неконтролируемое размножение и разрастание клеток опухоли, возникающих из ткани легкого. Эта болезнь очень опасна для человека, потому как зачастую диагностируется уже в запущенной стадии. Анализы при раке легких помогают специалистам увидеть полную картину заболевания и подобрать эффективное лечение.
Симптоматика рака легкого неспецифична и в основном проявляется у человека уже при распространенном опухолевом процессе. К точной симптоматике рака легкого относятся:
Сначала появляется просто редкий сухой кашель, при котором не выделяется мокрота. Затем приступы начинают увеличиваться и становятся продолжительными, что свидетельствует о подключении к заболеванию бронхов.
Частые болезни дыхательных путей :
Учащаются инфекционные заболевания дыхательных путей (особенно бронхит и пневмония). В легких прослушиваются хрипы.
Отсутствует аппетит и человек теряет в весе :
Такой симптом характеризует запущенный рак легких, при котором продвижение пищи по пищеводу становится затруднительным в следствие метастаз в лимфоузлах, которые его сдавливают.
При кашле выделяется мокрота с кровью или же имеющая коричневый цвет. Это один из симптомов, заставляющих человека срочно бежать к врачу за помощью. Возникает он после поражения стенок бронхов, разрушения сосудов крови и слизистых оболочек бронхов. Кровохарканье также указывает на то, что рак легкого уже находится в очень запущенной форме.
Человек страдает одышкой, появляются трудности в процессе дыхания и стенокардия – это характерно запущенной форме рака легких, когда обширные отделы легких уже не участвуют в дыхательном процессе, начинает сокращаться сосудистое русло малого круга кровотока, а также могут сдавливаться анатомические структуры средостения.
Боли в грудине и повышение температуры :
Болезненные ощущения в грудине бывают в той части, где располагается раковая опухоль на запущенных стадиях онкологического заболевания. При этом, зачастую такой симптом воспринимают как появление межреберной невралгии. Боль может иметь разную интенсивность, которая зависима от вовлечения в процесс плевры. Также, болезненные ощущения становятся сильнее, когда опухоль активно прогрессирует и в процесс попадают межреберные нервные окончания. При этом боли приобретают невыносимый характер и не купируются при помощи обезболивающих препаратов.
Без адекватной на то причины может начаться лихорадочное состояние.
Человек может терять сознание, появляются сильные головные боли, головокружение, наблюдаются отклонения в речи и падение зрения.
При проведении общего и биохимического анализа крови, а также анализа на онкомаркеры, специалисты могут получить наиболее информативную картину состояния здоровья пациента.
Общий анализ крови при раке легких
Рассказывает специалистам о скорость оседания эритроцитов и уровне гемоглобина. Судить однозначно о имеющемся раке легких исходя из исследования нельзя. Показатели лишь свидетельствуют о том, что требуется проводить комплексное исследование больного.
Биохимический анализ крови
Также может говорить о наличии опухоли. Если у человека онкология легких, то биохимия крови покажет повышенный уровень α-2-глобулина, кальция, кортизола, лактогидрогеназы и нехватку сывороточного альбумина. Данное исследование важно во время контроля уровня онкомаркеров в крови.
Анализ на онкомаркеры легких помогает определять скорость роста количества определенных веществ в составе крови, что способствует прогнозированию процесса прогрессирования опухоли. Стоимость анализа значительно высокая, однако не всегда результаты свидетельствуют именно о наличии рака. Некоторые показатели могут быть высокими вследствие недостаточности миокарда и гепатита, цирроза печени, язвы желудка, панкреатита и других патологий.
Зачастую в процессе диагностики легочной онкологии применяют такие онкомаркеры:
- РЭА – онкомаркер универсального характера, позволяющий определить имеющиеся онкологические заболевания. Но уровень этого антигена растет не только при раке легких, но и при циррозе печени.
- NCE – используется для определения мелкоклеточных видов опухолей в легких.
- SCC, CYFRA 21-1 – применяют для определения плоскоклеточных разновидностей онкологии легких.
Несущественное повышение концентрации в составе крови антигенов может быть спровоцировано менее серьезными процессами, нежели рак легких, поэтому анализ на онкомаркеры следует сдавать в комплексе с диагностическими процедурами.
Анализ мокроты
Способствует обнаружению раковых или атипичных клеток. При раке легкого цитологический анализ мокроты показывает положительный результат в 50 % случаев, при центральном раке бронхов — до 88 %.
Анализы, показывающие рак легких, можно проводить до госпитализации и до появления первых симптомов. Это поможет вовремя диагностировать болезнь и избежать ее прогрессирования. Рекомендовано сдавать анализы людям:
- Злоупотребляющих курением.
- Имеющим наследственную предрасположенность к раку легких.
- Работающим на вредоносных производственных объектах.
- Имеющим хронические заболевания легких.
- Находящимся в контакте с радоном.
- Живущим в районах с неблагоприятной экологической ситуацией.
Тем, кто находится в группе риска, следует относиться к сдаче анализов серьезно и делать это регулярно, ежегодно. Это поможет не запустить болезнь и провести удаление опухоли до того, как она начнет расти и даст метастазы.
Анализы крови всегда необходимо сдавать утром. Крайний прием пищи перед сдачей биоматериала должен быть не меньше чем за 8 часов. Выпить разрешается только воды.
Неделя до анализа должна быть без приема спиртных напитков. Также, за час до исследования не разрешено курить. Чтобы информативность анализа была наиболее высокой и достоверной, перед процедурой необходимо успокоится и не нервничать, хорошо выспаться и избегать чрезмерной физической нагрузки на организм.
Не рекомендовано сдавать кровь на анализ после сеанса массажа, физиотерапии, бани, рентгенографии и других диагностик. Если человеку уже проводилось необходимое лечение, следующее исследование крови на онкомаркеры сдается не ранее чем через три месяца. Зачастую, сразу после проведения терапии, количество антигенов существенно падает. Если этого не произошло – возникает необходимость полностью пересмотреть курс лечения.
Цены на анализы при раке легких в Украине:
- общий анализ крови – 70 гривен;
- биохимический анализ крови – 580 гривен;
- анализ на онкомаркеры легких: РЭА – 160 гривен, NCE – 335 гривен, SCC, CYFRA 21-1 – 290 гривен;
- анализ мокроты – 250 гривен.
Цены на анализы при раке легких в России:
- общий анализ крови – 315 рублей;
- биохимический анализ крови – 3690 рублей;
- анализ на онкомаркеры легких: РЭА – 805 рублей, NCE – 1650 рублей, SCC, CYFRA 21-1 – 1240 рублей;
- анализ мокроты – 845 рублей.
Все цены указаны из официального прайса лаборатории Инвитро как для Украины, так и для России (2017 год).
Необходима срочная медицинская помощь, если у человека имеется хотя бы один из следующих симптомов:
- кашель в течение длительного времени, который не проходит даже после лечения медицинскими препаратами;
- сильная боль в грудине при глубоком вдохе;
- хриплость голоса;
- пропадает аппетит и человек резко сбрасывает в весе;
- одышка;
- затяжное течение заболеваний легких, а также его рецидив уже в скором времени.
Прогрессирование онкологии легких может провоцировать:
- боли в костях;
- ослабленность конечностей;
- увеличение лимфоузлов;
- симптомы неврологического характера, например, когда сильно кружится голова;
- появление желтизны на лице и в глазах.
При появлении первых симптомов онкологии необходимо незамедлительно обратиться к специалистам. Анализы при раке легких помогут им вовремя диагностировать заболевание и назначить своевременное эффективное лечение, чтобы опухоль не достигла запущенной стадии и не стала опасной для жизни и здоровья человека.
источник
В онкологической практике применяют множество диагностических методов: рентгенологических, эндоскопических, пункционных, лабораторных. Онкологическая лабораторная диагностика включает целый комплекс клинических, биохимических, иммунологических, серологических и бактериологических исследований образцов разнообразного биоматериала человеческого организма (крови, мочи, мокроты, плеврального выпота, ликвора, желудочного сока).
Современная медицина не стоит на месте, внедряя в практику новейшие лабораторные исследования, которые с каждым годом играют все большую роль в обследовании онкологических больных, в том числе и раком легких.
Врач любой специальности, в том числе семейный, к которому чаще всего впервые обращается онкологический больной, несет за него моральную и юридическую ответственность, поскольку успех лечения злокачественных новообразований главным образом зависит от своевременности их распознавания.
- Доклинический. Длится он от момента возникновения опухоли до появления ее первых клинических признаков.
- Клинический. В этом периоде у пациентов появляются первые клинические симптомы, но зачастую они свидетельствуют об обширном онкологическом процессе.
Следует отдельно выделить также предопухолевый (предраковый, пребластоматозный) период. Для рака легких 100%-ной предраковой патологии нет, но наличие у больного хронического рецидивирующего бронхита, хронических абсцессов, бронхоэктазов, каверн, кист, пневмофиброза, хронической интерстициальной пневмонии значительно повышают риск возникновения рака легких.
Для ранней диагностики рака легких большое значение имеют лабораторные методы исследований. Используя только результаты анализов, установить диагноз «рак легких» практически невозможно, но можно его заподозрить или уточнить.
Так, например, с помощью лабораторных анализов в крови пациента можно выявить онкомаркеры рака легких – соединения, которые являются тревожным сигналом наличия опухоли в организме. Для диагностики рака легких наиболее показанными лабораторными исследованиями являются:
-
клинические анализы (крови, мочи, мокроты);
- биохимические анализы (выявление ферментов, гормонов);
- иммунологические тесты (определение онкомаркеров и моноклональных антител в крови);
- морфологические исследования (гистология, цитология).
Лабораторные исследования для выявления признаков карциномы легких показаны пациентам из группы риска, к которой относятся:
- курильщики;
- люди, проживающие в регионах с неблагоприятной экологической ситуацией и имеющие хронические заболевания легких;
- работники профессий, связанных с вредными условиями труда;
- лица после лучевой и химиотерапии;
- пациенты, имеющие отягощенную наследственность.
Наибольшую прогностическую значимость в раннем выявлении рака легкого имеют лабораторные исследования, проведенные при наличии у пациента предраковых заболеваний или в доклиническом периоде онкопатологии.
Внедрение нового медицинского оборудования для клинической лабораторной диагностики, например, тест-систем и приборов для иммуноферментного анализа, привело к принципиально новым возможностям – определению онкомаркеров. В злокачественных клетках содержатся антигены, характерные для ранних периодов онтогенеза (в частности, эмбиональные антигены) и не определяющиеся в нормальных клетках. Это опухолеспецифичные антигены.
Но есть и другие антигены, имеющиеся в здоровых клетках в норме, но при наличии онкологического процесса определяющиеся в количествах, которые значительно превышают их предельное содержание у здорового человека. Это опухолеассоциированные антигены.
Основной целью определения онкомаркеров является установление этого специфичного вещества в крови пациента, с помощью которого можно было определить раннюю стадию озлокачествления клеток до появления клинической картины и начала метастазирования.
В диагностике рака легких применяют выявление в крови онкомаркеров: CEA, NSE, ProGRP, CYFRA 21.1, CEA, SCCA. Анализ крови при раке легких на наличие онкомаркеров показывает гистологический тип онкологии при определении разных их комбинаций:
-
при аденокарциноме и крупноклеточном раке – комбинация маркеров CEA и CYFRA 21.1;
- при мелкоклеточном раке – комбинация ProGRP и NSE;
- при плоскоклеточной карциноме – комбинации CEA, CYFRA 21.1 и SCCA;
- при неустановленном гистологическом типе – комбинации CEA, CYFRA 21.1, NSE и ProGRP.
Значительным достижением в сфере иммунодиагностики является освоение биотехнологии получения моноклональных антител (МКАТ).
Получают такие антитела путем образования комплекса гибрида лимфоцита мыши и клетки опухоли человека, которая способна продуцировать абсолютно идентичные специфичные антитела.
В настоящее время получены МКАТ против разных опухолеассоциированных антигенов и их внутриклеточных органоидов (микросом, лизосом и других). Полученные МКАТ помечают радионуклидами, что значительно повышает точность диагностики онкологии.
Для отбора исследуемого материала при раке легких никакой особенной подготовки не требуется, но при этом необходимо все же соблюдать определенные правила:
-
забор крови осуществляется натощак, чтобы прием пищи не исказил результаты;
- для анализа мочи отбирается средняя порция утренней мочи, взятая после гигиенических процедур наружных половых органов;
- отбор мокроты осуществляется в стерильную тару после утренней чистки зубов и полоскания ротовой полости, чтобы избежать попадания остатков пищи или клеток слизистой полости рта.
Определить наличие онкологического процесса в организме на основании общего или биохимического анализа крови сложно, поскольку их изменения не являются специфичными для онкологии. Лабораторные анализы при раке легких, в первую очередь, направлены на определение состояния пациента при раковой интоксикации и оценку работоспособности его органов и систем.
Общий анализ крови при раке легких может показать на начальных стадиях рака:
- лейкоцитоз (повышение количества лейкоцитов в крови);
- сдвиг лейкоформулы влево;
- эозинофилию (увеличение количества эозинофилов);
- увеличение количества тромбоцитов;
- ускорение СОЭ.
- анемию (низкий гемоглобин);
- лейкопению (снижение количества лейкоцитов в крови);
- тромбоцитопению (увеличение количества кровяных пластинок крови).
Общий анализ мочи в большинстве случаев неинформативен, поскольку не указывает на наличие онкопатологии в легких, однако он может выявить нарушение выделительной функции почек при раковой интоксикации.
Биохимические показатели крови показывают функциональное состояние почек, печени, определяют нарушения белкового обмена.
Злокачественные опухоли увеличивают процесс распада белка и угнетают синтез протеинов, поэтому при биохимическом исследовании в крови будут определяться:
- снижение общего количества белка и сывороточного альбумина;
- повышение альфа-2-глобулина и гамма-глобулина;
- увеличение уровня альдолазы и лактатдегидрогеназы;
- повышение концентрации кортизола в крови;
- повышение содержания мочевины и креатинина (указывает на нарушение мочевыделительной функции почек);
- увеличение щелочной фосфатазы, АлАТ и АсАТ (указывает о метастазировании опухоли в печень);
- увеличение концентрации кальция в крови;
- повышение уровня калия в крови на фоне нормального количества натрия (указывает на раковую кахексию).
Общий анализ мокроты также является одним из лабораторных методов, имеющих диагностическую ценность при раке легкого. Отхождение мокроты является одним из наиболее ранних симптомов центрального рака легких. По запаху, характеру и клеточному составу мокроты можно заподозрить, а в некоторых случаях и установить онкологию в органах дыхания.
- гнилостный (трупный) запах;
- появление прожилок крови или кровавой мокроты (на поздних стадиях в виде «малинового желе»);
- жемчужная (глянцевая, блестящая с блестящими включениями) мокрота характерна для плоскоклеточного рака легкого;
- иногда обнаруживаются кусочки опухолевой ткани.
Учитывая низкую выявляемость рака легких при профилактических осмотрах (около 16%) и высокой заболеваемости этой онкопатологией, ведущие онкологи ищут эффективные, но доступные методы для скрининга.
Лабораторные методы диагностики вполне могут быть скрининговыми исследованиями, но в настоящий момент самые эффективные из них (онкомаркеры, МКАТ) являются дорогостоящими для массового проведения, поэтому в нашей стране флюорография остается единственным массовым методом диагностики рака легких.
источник
Когда случилось подозрение на онкологическое заболевание, возникает вопрос: каким образом сделать анализы, показывающие рак легких.
В чем заключаются анализы на наличие злокачественной опухоли? Как легкие можно излечить при появлении тревожных симптомов? Своевременная сдача анализов вполне поможет избежать риска заболевания.
Для того, чтобы определить любое заболевание, делается jбщий анализ крови, при этом лаборант определяет нарушения в ее составе.
Анализ крови состоит из таких действий:
Биохимический – для того, чтобы выяснить, каким образом происходит повышение глобулина;
Исследование онкологических маркеров на предмет наличия нейроэнолаза, цитокератина ( то же самое, что плоскоклеточный рак);
Анализ крови при раке легких показывает снижение уровня сыворотночного альбумина;
Маркеры опухолей считаются эффективными способами определения степени заболевания;
Обычно симптомы заболевания проявляются на поздних стадиях, а вот какие анализы сдают при раке легких, больные чаще всего не знают. Наиболее распространенные методы диагностики помогают диагностировать рак в начальной стадии.
При малейших подозрениях на опухоль, больному нужно принять все возможные меры к медицинскому исследованию. И если проведенные анализы дали подтверждение рака, чтобы убедиться в правильности диагноза нужно провести такие обследования:
Биопсию легких, в ходе которой извлекаются некоторое количество ткани для рассмотрения под микроскопом. Как правило, такой анализ назначается после выявления опухоли на рентгеновском снимке грудной клетки или с помощью компьютерной томографии;
Медиастиноскопою – пальпаторное или визуальное исследование верхних и нижних лимфатических узлов трахеи. Для этого используют специальное зеркало со светодиодом;
С помощью таких действий можно выявить, поразил ли рак органы, расположенные рядом с легкими. Анализ крови при заболевании – самый популярный способ диагностики. Но в таком случае специфических изменений не наблюдается, а лейкоцитоз проявляется позже. В биохимическом исследовании крови обнаруживается пониженный уровень сыворотночного альбумина и показатели альфа-2 и гамма глобулинов повышаются.
Автор статьи: Быков Евгений Павлович | Врач-онколог, хирург
Образование: окончил ординатуру в «Российском научном онкологическом центре им. Н. Н. Блохина» и получил диплом по специальности «Онколог»
Эффективные средства и маски от выпадения волос (домашние рецепты)
Что делать при сильной изжоге?
В народной медицине имеется много рекомендаций и рецептов лечения рака с применением, в основном, целительных качеств растений. Растения, которые используются в народной медицине для лечения рака, способны сдерживать рост новообразований, уничтожают поражённые клетки и позволяют расти здоровым клеткам.
В структуре онкозаболеваний это одна из самых распространенных патологий. В основе рака легких лежит злокачественное перерождение эпителия легочной ткани и нарушение воздухообмена. Заболевание характеризуется высокой летальностью. Основную группу риска составляют курящие мужчины в возрасте 50-80 лет. Особенность современного.
Рак желудка – это злокачественное перерождение клеток желудочного эпителия. В болезнь 71-95% случаев ассоциируется с поражением стенок желудка бактериями Helicobacter Pylori и относится к распространенным онкологическим заболеваниям людей в возрасте от 50 до 70 лет. У мужчин рак желудка диагностируется на 10-20% чаще, чем у женщин того же возраста.
Рак шейки матки (цервикальный рак) – вирусозависимое онкогинекологическое заболевание. Первичная опухоль – это перерожденная железистая ткань (аденокарцинома) или плоскоклеточный рак эпителия детородного органа. Болеют женщины от 15 до 70 лет. В возрасте от 18 до 40 лет заболевание является значимой причиной ранней смерти.
Рак кожи – это заболевание, получающее свое развитие из многослойного плоского эпителия, представляющее собой злокачественную опухоль. Чаще всего он появляется на открытых участках кожи, весьма возникновение опухоли на лице, больше всего подвержены нос и лоб, а также уголки глаз и уши. Тело подобные образования «не любят» и образуются.
Рак кишечника – это злокачественное перерождение железистого эпителия преимущественно ободочной или прямой кишки. На первых стадиях характерна вялая симптоматика, отвлекающая от первичной патологии и напоминающая расстройство желудочно-кишечного тракта. Ведущий радикальный метод лечения – хирургическое иссечение пораженной ткани.
источник
Главная Признаки рака легких
Такой вид опухолей является самым частым среди онкологических заболеваний. Ранее он относился только к мужскому полу, но в последнее время недуг стал встречаться часто и среди женщин. Диагностируются признаки рака легких у каждого 10-го онкобольного. Представляет собой болезнь злокачественную эпителиальную опухоль с возможностью распространения метастаз. Главная сложность в том, что на ранней стадии рак легких протекает практически бессимптомно, а к врачу человек обращается слишком поздно.
В зависимости от вида клеток, из которых сформировалась опухоль, выделяют мелкоклеточный рак легкого и немелкоклеточный. Симптоматика среди мужчин и женщин схожа, не имеет кардинальных отличий. Как правило, при развитии опухоли длительное время не наблюдается каких-либо настораживающих, неприятных признаков. Это характерная особенность при длительном росте опухоли. Выделяют три фазы развития заболевания, которые обладают следующей клинической картиной:
- Биологический. Определяется с момента возникновения опухоли до проявления рентгенологических признаков.
- Бессимптомный (доклинический). Появляются рентгенологические признаки.
- Клинический. Помимо рентгенологических наблюдаются симптомы клинического характера.
Признаки рака легких на разных стадиях:
- Опухоль находится в одном месте, не дает метастаз, диаметр образования не более 4 см. Внешние и рентгенологические симптомы на этой фазе отсутствуют либо проявляются настолько незначительно, что человек не придает им значения. На этой фазе беспокоит кашель, головная боль, общее недомогание, снижение аппетита, повышение температуры. Диагностировать рак легких по этим симптомам, исходя из жалоб пациента, невозможно. Для этого следует сделать МРТ или флюорографию.
- Вторая стадия может иметь первичные метастазы в лимфоузлах, размер новообразования растет. Симптомы все еще смазанные, но уже более ощутимые, что должно насторожить пациента и врача. В этот период могут начаться кровохарканья, боли в груди, появление хрипов при дыхании наряду с вышеописанными симптомами.
- На третьей стадии рак может быть диагностирован на основе жалоб больного и медобследования. Подтверждением становится наличие метастазов во всех региональных лимфоузлах, некоторых отдаленных. Опухоль разрастается настолько, что выходит за пределы легкого. Симптомы такие же, как на второй стадии, но с более высокой интенсивностью. Отмечается мокрый кашель со слизью, иногда с кровью и гноем, дыхание затруднено, одышка, боль в горле при глотании.
- На четвертой стадии наблюдается тяжелое течение болезни с яркими симптомами. Кашель становится постоянным, беспокоящим и надсадным, регулярные кровохарканья, накапливается жидкость в легком при раке, боль в груди разной интенсивности. Помимо дыхательной системы, к признакам рака легких относят симптомы со стороны сердечно сосудистой, пищеварительной. Связано это с увеличением, разрастанием опухоли.
Для успешного лечения важно выявить первые симптомы на ранней стадии. Сложность в том, что проявления неспецифичны, их можно спутать со множеством других заболеваний: это становится причиной несвоевременного обращения в больницу. При наличии таких симптомов необходимо уделить внимание своему состоянию и пойти на прием к врачу. Список первичных явных признаков рака легких:
- кашель;
- боль в грудной клетке;
- потеря массы тела;
- повышение температуры;
- одышка;
- кровохарканье.
Один из симптомов рака легких – повышение температуры тела. Проблема этого признака в его неспецифичности, множество других заболеваний имеют такое же проявление. Важным проявлением для вас должна стать регулярность высокой температуры (38°С) на протяжении длительного срока. Большинство людей при этом симптоме просто принимают жаропонижающие средства и на непродолжительный срок они действительно помогают. Возвращается температура через 2-3 дня к прежним показателям.
Типичный симптом при раке легких – кашель. Это защитная реакция организма на раздражение специфических рецепторов. Возникает при длительном внутреннем или внешнем воздействии на них. Для разных стадий опухоли легких характерен разный тип кашля. Это один из первых признаков развития болезни, на который редко обращают внимание. Кашель при раке может быть следующего характера:
- Короткий кашель. Обладает особенный тембром и характеризуется сильным, быстрым сокращением брюшных мышц. Для рака легких типично регулярное и частое покашливание такого типа.
- Сильный кашель. Имеет судорожный и постоянный характер. Приступы чаще возникают перед сном, напоминают судороги дыхательных путей, при худшем случае сопровождается рвотой. Иногда из-за подобного кашля может нарушиться ритм сердца, случиться обморок или потеря сознания.
- Сухой кашель. В случае рака легких имеет надрывный характер, как правило, слегка приглушенный, сиплый, порой беззвучный и без мокрот.
В более поздних стадиях заболевания симптомы становятся более специфичными. Стоит заметить, что это проявление может быть признаком туберкулеза или просто разрыва кровеносного сосуда. Кровохарканье при раке легких появляется на второй стадии недуга. Внешне кровь может быть в виде прожилок в мокроте или сгустков. В худшем случае может начаться легочное кровотечение при распаде опухоли, когда больной отхаркивает кровь полным ртом, захлебывается ею. При наличии кровяных сгустков или прожилок в мокроте следует обратиться к врачу.
Типичным проявлением рака легких является отхаркивание мокроты при кашле. Визуально она светлая, слизистая, иногда с прожилками крови, что должно сразу же насторожить человека и заставить обратиться его к врачу. Кровь в мокроте становится серьезной причиной для бронхоскопии, фото грудной клетки с помощью рентгена. При бронхоальвеолярной форме рака возможно выделение до 200 мл пенистой мокроты за сутки. В более поздних этапах и на сложных стадиях рака мокрота может стать слизисто-гнойной, при распаде опухоли она имеет малиновый цвет, а по структуре напоминает желе.
В большинстве случаев боли при раке легких возникают на пораженной болезнью стороне. Характер при этом недуге может быть разным по интенсивности. Это связано с участием в процессе париетальной плевры, а позднее – внутригрудной фасции, ребер и межреберных нервов. Последнее проявление создает особенно сильные болевые ощущения, они носят мучительный, постоянный характер. Возможен переход опухоли из верхушки легкого на нервное плечевое сплетение, что приводит к проявлению синдрома Горнера. По характеру боль может быть:
- Лицо становится тусклым, бледным, серым. Возможен желтоватый цвет кожи и белков глаз.
- Метастазы при раке легких вызывают воспаление лимфоузлов в подключичной и подмышечной области.
- Шея, лицо и верхняя половина туловища приобретает отечный вид.
- Коллатеральные вены на груди расширяются.
- К необычным признакам относят синдром Горнера.
Легкие – единственный внутренний орган, который имеет прямой контакт с внешней средой. Все что вдыхает человек практически в неизменной форме достигает альвеол, из-за этого клетки слизистых оболочек бронхов имеют повышенную скорость обновления. В пыли, дыме или тумане содержится органические и неорганический агрессивные вещества, которые негативно воздействуют на микроворсинки эпителия. Это и становится главным фактором высокого риска развития новообразований в легких. Главные причины развития опухоли легкого:
- Курение. Самый высокий риск при использовании сигарет (в 25 раз по сравнению с некурящими людьми), а вот трубка и сигара вызывает опухоль реже (в 5 раз).
- Пассивное курение. Способ проникновения дыма с агрессивными веществами не важен. Даже простое нахождение рядом с курильщиком может обернуться развитием опухоли.
- Волокна асбеста. Силиконовые волокна этого вещества могут длительное время находиться в легких, провоцируя развитие рака. У работников на производстве асбеста обнаружение заболевания в 5 раз выше, чем у некурящих сотрудников в других отраслях.
- Газ радон. Это вещество является продуктом разложения урана и способно провоцировать развитие рака легких.
- Наследственная предрасположенность. При наличии родственников с данным заболеванием риск развития возрастает, даже если вы не курите.
- Другие заболевания. При наличии ХОБЛ (хроническая обструктивная болезнь легких) возможность появление рака увеличивается в 4-6 раз.
Рак легких является болезнью с высокой степенью летальности, которая связана с незаменимостью функции дыхания и ее важностью. Согласно статистическим данным, больше всего подвержены развитию опухоли взрослые курящие люди. На разных стадиях заболевания существует вероятность пятилетней выживаемости. Показатель больше у тех, кто получает медицинскую помощь при раннем обнаружении новообразования. Индивидуальный прогноз дается каждому человеку на основании полной информации о течении и стадии заболевания. Сколько проживет человек также зависит от локализации очага.
- Высокие шансы есть у людей с периферическим поражением легкого. Зафиксированы случаи, когда смерть наступает через 10 лет после постановки диагноза. В этом случае даже на 4-й стадии пациенты не ощущают сильных болевых признаков.
- Низкие шансы у людей с центральной формой рака. Человек умирает в течении 3-4 лет. Опухоль ведет себя агрессивно на последних стадиях и даже самое эффективное лечение не дает желаемого результата.
Понравилась статья? Расскажите друзьям:
Новообразование, возникшее в легких может указывать на метаплазию тканей, то есть атипичное деление клеточной структуры. В результате этого, в слизистом слое главных или периферических бронхов развивается опухоль доброкачественного или злокачественного типа. К злокачественным опухолям легких относится карцинома – рак. Онкологический процесс в легких может развиться у всех людей любого возраста, но преимущественно высокие показатели болезни, отмечаются у мужчин после пятидесяти лет.
Причинами рака легких являются:
- Курение продолжительного стажа;
- Отравление химическими парами и радиационное облучение;
- Наследственный фактор и врожденные аномалии развития;
- Хронические воспалительные заболевания и инфицирование органов дыхания;
- Предраковые состояния;
- Метастазирование из первичной опухоли других органов.
В зависимости от морфологии опухоли и стадии ее развития, у пациентов наблюдается соответствующая болезни клиническая картина.
Все начинается с появления кашля. Это ведущий признак раннего развития рака легочной ткани. Безусловный рефлекс наблюдается практически у всех больных с легочной онкологией. Причиной кашля служит воспалительный процесс в бронхах, вследствие развивающейся опухоли, которая раздражает нервные окончания слизистого слоя органа. Рецепторы защитной реакции организма расположены в органах дыхания и за их пределами (желудке, ушном и сердечном отделе, диафрагме). Если говорить о бронхиальном дереве и легочной паренхиме, то рецепторы, отвечающие за кашель, там отсутствуют. Информацию о развитии опухоли в легких, передают блуждающий, языкоглоточный, тройничный и грудобрюшной нервы в продолговатый мозг. Продолговатый мозг дает команду возникновения кашлевого акта – защитной реакции организма.
Легочные онкопациенты замечают появление сухого кашля, лающего или надсадного характера со скудной мокротой. Мокрота может выделяться ближе к вечеру или утром в виде слизистого содержимого, а также гнойного и кровяного. Если больной заядлый курильщик, то сопровождающий его хронический кашель, при наличии рака, меняет свой характер, он усиливается и в мокроте наблюдаются кровянистые прожилки. На начальных этапах роста опухоли, кровохарканье отмечается редко и не бывает обильным. Сухой кашель, при раке легкого, продолжается не долго, ему на смену сразу приходит кашель с отделением мокроты. Именно выделение мокроты указывает на проблемы с органами дыхания. В случае сопутствующей раку, пневмонии или бронхита, кашель, после лечения, может пропадать на некоторое время. Такой симптом носит название периодического кашля, который не слишком тревожит больного. В большинстве случаев, при злокачественном процессе в легких, кашель имеет постоянный характер, со временем, усиливающийся. При кашлевом приступе больной отмечает боль и клацанье в ушах, дискомфорт в подреберье и покалывание сердца. Постоянный и надсадный кашель препятствуют нормальному газообмену, что приводит к нарушению дыхания и даже временной его остановки. Некоторые больные отмечают приступы кашля, которые заканчиваются рвотой. Появление крови в мокроте, говорит о повреждении капилляров и более крупных кровеносных сосудов. Облегчить кашель при раке легкого – лечение не сложное. Достаточно, назначить больному средства, которые подавляют кашлевой рефлекс, снимают воспаление, разжижают вязкую мокроту и способствуют ее выделению. Главное, своевременно начать лечить легкие от злокачественного процесса.
Вследствие нарушения физиологической дыхательной функции, у пациента отмечается отдышка, которая возникает при различном роде деятельности и в спокойном состоянии.
Если говорить о болевом симптоме, то при раке легких, отмечаются болевые ощущения в голенях ног, за грудиной, в области сердца и печени. Боль не имеет схваткообразного характера, чаще она тупая, ноющая и усиливающаяся к вечернему или ночному времени. Появление боли связано с раздражением нервных окончаний плеврального отдела, средостенного, а также при спадании легкого.
Наличие субфебрильной температуры тела также характерно для наличия злокачественного процесса в организме. В случае присоединения острой воспалительной патологии, что отмечается при зрелых стадиях рака, температура занимает высокие цифры.
В области локализации опухоли могут поражаться и другие ткани: сдавливаться верхняя полая вена, парестезия, атрофия мышц и боль в верхней конечности, сдавливание пищевода и образование свищей в трахее, пищеводе и бронхе и т. д.
При поражении раковыми клетками системы иннервации, у больного меняется голос, он становится хриплым и осипшим.
Со стороны психологического состояния, при раке легких, как и при других злокачественных процессах в организме, у пациентов отмечается раздражение, депрессия и неврозы, отсутствие внимания и снижение памяти, то есть энцефалопатические симптомы.
В третьей и четвертой стадии наблюдается активное метастазирование рака в близлежащие узлы лимфосистемы и отдаленные органы и лимфоузлы. Раковые клетки передвигаются аспирационным, кровеносным и лимфатическим путем. Таким образом, поражаются лимфоузлы вдоль бронхиального дерева, корневого отдела легких, средостенного, надключичного и шейного. В запущенных стадиях, метастазы отмечаются в грудных позвонках, головном мозге, почках, печени и надпочечниках.
Интоксикация при раке легкого нарастает при инфильтративном росте опухоли недифференцированной степени. Больной жалуется на утомляемость, мышечную слабость, пищеварительные расстройства, тошноту и рвоту, отсутствие аппетита, похудение, увеличение брюшного отдела, грудной железы, снижение зрения, а также бледность кожных покровов.
Со стороны костной системы, при бурном развитии злокачественного процесса в легких, отмечается боль в костях и суставах, пальцы верхних и нижних конечностей утолщаются, ногти деформируются, кожа над трубчатыми костями краснеет и отекает в результате периостита.
По результатам анализа крови, рак легкого проявляется картиной: тромбоцитопении, лейкоцитоза, анемии, эритроцитарной аплазии и тромбофлебитом крупных венозных сосудов.
Гелиотропный симптом у легочных онкобольных выражается эритемой кожи лица, а также атрофических процессов эпидермиса тела (появление красных, шелушащихся и зудящих участков на шее, разгибательных поверхностях конечностей и волосистой части головы, плоть до образования папул). При тяжелых хронических заболеваниях и онкологических процессах, кожа в некоторых участках тела может приобретать землистый оттенок (черный акантоз). Пигментация кожных покровов при раке легкого у больных, отмечается в поздних стадиях его развития.
Выявление рака легкого на ранних стадиях, существенно влияет на определение тактики лечения и прогноза для жизни пациента. В большинстве случаев, рак легкого уносит много жизней, но шанс на выздоровление всегда остается, поэтому необходимо вовремя распознать болезнь и избавить от нее пациента.
Для выявления рак легкого, большое значение имеет метод рентгенографии. Таким способом, удается рассмотреть изображение дыхательных органов в разной проекции и выявить патологическое отклонение. К современным методам диагностики относятся:
- МРТ, КТ и рентген – позволяющие отметить изменения легочного рисунка, выявить опухоль даже в маленьком размере и ее локализацию;
- Для исследования просвета бронхов, актуальной на сегодня, остается бронхоскопия;
- Наличие свищей, сдавливания пищевода и поражения других органов, поможет выявить ультразвуковое обследование брюшного отдела, пищеводное контрастирование и ангиография;
- Для цитологического анализа используют мокроту больного и пораженный метастазами участок ткани, взятый при биопсии.
Лечение рака легких проводится, как самостоятельным методом, так и комплексным. В этой схеме участвует хирургическое вмешательство, химиотерапия, облучение радиационным полем, таргетная терапия и симптоматическая.
Прогноз для жизни легочных онкобольных определяется патоморфологическим анализом опухоли, ее распространением и чувствительностью к лечению. У половины больных, своевременно и корректно леченных, продолжительность жизни составляет не меньше пяти лет.
Литература / Статьи / Мокрота: причины, анализ и лечение 18.01.2016
При воспалении нижних отделов дыхательной системы из трахей и бронхов выделяется обильная слизь, к которой примешивается слюна и выделения из носа и пазух, именуемое мокротой. Кашель, при котором происходит отхаркивание мокроты, называется влажным.
В трахеях и бронхах мокрота образуется постоянно. Она нужна для того, чтобы нижние отделы дыхательных путей очищались от пыли и микроорганизмов, которые вдыхает человек. В этих слизистых выделениях содержатся иммунные тельца, которые нейтрализуют вирусы и бактерии. Внутренняя выстилка бронхов имеет множество мелких ресничек, которые постоянно колеблются. Благодаря этому мокрота удаляется из органов дыхания, и человек ее проглатывает абсолютно незаметно. У здоровых взрослых людей за сутки выделяется около 100 мл мокроты.
Но если слизистая органов дыхания воспалена, то объем мокроты может увеличиться до 1500 мл за то же количество времени. В зависимости от заболевания мокрота приобретает разные оттенки.
По составу и цвету мокрота бывает разных типов:
- серозная слизистая;
- гнойно-слизистая;
- кровянистая;
- стекловидная.
Мокрота образуется у людей, страдающими разными болезнями:
- бронхитом;
- бронхиальной астмой;
- отеком легких;
- раком легких;
- инфарктом легких;
- воспалением легких;
- абсцессом легких;
- сибирской язвой.
На цвет мокроты могут влиять частички таких напитков, как вина, чая, кофе. Но, как правило, главное влияние на цвет мокроты оказывает заболевание, которое развивается в нижних дыхательных путях.
- При астме слизистые выделения густые и прозрачные.
- При отеке легких мокрота пенистая, с примесью крови.
- При раке легких. в случае бронхогенного характера заболевания, в мокроте обнаруживаются тонкие кровянистые волокна.
- При инфаркте легких мокрота ярко-красная.
- При пневмонии слизистые выделения гнойные, желто-зеленые.
- При абсцессе легких мокрота коричневато-желтоватая.
- При пневмонии крупозной мокрота цвета ржавчины.
- При гриппе, бронхитах мокрота желто-зеленого гнойного цвета. В ней может быть кровянистая примесь.
Кашель с мокротой характерен для воспалительных заболеваний бронхиального дерева. В этом случае количество вырабатываемой мокроты резко увеличивается и с помощью кашля организм пытается освободить просвет бронхов. При кашле с мокротой важно наблюдать за внешним видом слизи, которая отходит. Это необходимо для того, чтобы поставить правильный диагноз и следить за эффективностью лечения.
Часто кашель с мокротой – кратковременный симптом, сопутствующий острому бронхиту. То, что воспалительный процесс переходит в хроническую стадию, свидетельствует усиление кашля, увеличение объема отделяемой мокроты и ухудшение состояния больного. Во время таких заболеваний обильная мокрота отделяется и кашель усиливается, когда человек резко меняет положение тела, к примеру, когда встает с кровати.
Если при кашле мокрота неприятно пахнущая, гнойная, то это может свидетельствовать о тяжелом гнойном заболевании – абсцессе легкого.
Анализ мокроты проводится нечасто, так как он занимает длительное время, а терапию при острых заболеваниях дыхательных путей необходимо назначить как можно скорее. Поэтому лечение при такой патологии, как правило, назначается эмипирически, а анализ мокроты проводят только при стойком кашле для уточнения диагноза и корректировки терапии.
Мокроту анализируют на наличие патогенной флоры при помощи микроскопии и бактериологического анализа (бакпосева). Во время проведения микроскопии в мокроте рассматривают разные элементы, наличие которых свидетельствует о том или ином заболевании.
При обнаружении в мокроте спиралей Куршмана можно говорить о наличии астмы, бронхоспазма; если анализ показывает наличие кристаллов Шарко-Лейдена – об аллергии, астме, глистном поражении легких. Если в мокроте концентрация нейтрофилов в поле зрения выше, чем 25, то, скорее всего, присутствует инфекция. Если микроскопируется большое количество плоского эпителия, то, вероятно, мокрота смешана со слюной. При наличии альвеолярных макрофагов можно говорить о слизи из нижних органов дыхания. При обнаружении эластических волокон – о воспалении с абсцессом, нарушении целостных покровов в легких.
Точность бактериоскопии мокроты напрямую зависит от количества сделанных анализов. Например, чтобы установить с вероятностью 93%, имеется ли возбудитель туберкулеза, необходимо сдать мокроту для анализа 3 раза. Если в таком случае в бакпосеве патогенная флора не обнаружена, то проводится бактериоскопия на наличие питательных сред. Когда материал собран, посев необходимо делать не позднее 2-х часов.
За 1 день до того, как будет проведен сбор мокроты, нужно принимать как можно больше жидкости. Мокроту необходимо собирать до приема завтрака. Чтобы в состав мокроты не добавились микробы из ротовой полости, надо тщательно почистить зубы и прополоскать рот.
После этого пациент делает три глубоких вдоха и выдоха и прокашливается. Если нет отделения мокроты, то поможет ингаляция на 10 мин. с таким составом: дистиллированная вода, сода и соль. Для проведения анализа достаточно пяти миллилитров мокроты.
Для сбора мокроты подходит только специальная одноразовая посуда, у которой плотно закручивается крышка. После сбора следует сдать мокроту в течение 2-х часов. В специальной посуде ее можно хранить в холодильнике не более 3-х суток.
Когда у детей появляется кашель с мокротой, важно правильное поведение ребенка. Откашливать ее насильно очень вредно. Облегчить непродуктивный кашель помогают народные методы, например, на кусочек сахара кануть пару капель мятной настойки и дать рассосать ребенку. Подойдет и мятная карамель. Этим приглушится кашель, а в некоторых случаях даже облегчается носовое дыхание.
Однако, если мокрота у ребенка все же отделяется, необходимо назначить муколитические и отхаркивающие средства, способствующие разжижению секрета и его более легкому отхождению.
Во время приступов кашля ребенку необходимо рот прикрывать ладошкой, чтобы в дыхательные органы не попадал холодный воздух, который усиливает кашель. Если цвет выделяемой мокроты желто-зеленый, то присоединились болезнетворные микробы.
В случае присоединении бактериальной инфекции показано назначение антибиотика широкого спектра действия, чаще всего пенициллинового ряда. Особенно эффективны при инфекциях дыхательных путей защищенные пенициллины, к которым относится Экоклав. Этот препарат выпускается в удобной детской форме (суспензия) и имеет повышенный профиль безопасности, что очень важно для лечения детей. Антибиотик Экоклав содержит дополнительный компонент – пребиотик лактулозу ангидро, которая помогает ребенку лучше перенести терапию и не иметь последствий в виде нарушений стула на фоне антибиотикотерапии.
Улучшение от применения антибиотика пенициллинового ряда должно наступить в течение трех суток после начала приема. Если у ребенка улучшения нет, то лекарство необходимо поменять. Даже когда ребенку станет легче, крайне важно продолжать применять антибиотик в рекомендованной дозировке до конца курса. Это необходимо для того, чтобы избежать возобновления заболевания, вызвавшего у ребенка кашель с мокротой.
Если в отделяемой мокроте обнаруживается кровь, то это может свидетельствовать об опасных заболеваниях, таких как: муковисцидоз, эмболия легочной артерии, туберкулез, бронхоэктатическая болезнь, ревматическое нарушение состояния клапанов сердца, воспаление легких, абсцесс легких, острый или хронический бронхит, рак легких.
Для диагностики пациенту, жалующемуся на мокроту с кровью, необходимо провести:
- рентгенографию грудной клетки;
- бронхоскопию;
- компьютерную томографию;
- анализ мокроты;
- анализ пота;
- общий анализ крови;
- коагулограмму;
- электрокардиограмму;
- фиброэзофагогастродуоденоскопию (гастроскопию, ФЭГДС).
Лечение назначают только тогда, когда установлена причина кровянистой мокроты при кашле.
Чтобы быстро избавиться от мокроты, существуют специальные упражнения (постуральный дренаж).
1. Больной лежит на спине, без подушки под головой и надо медленно поворачиваться вокруг оси тела на 45%, делая при этом мощные вдох и выдох. Если при этом выделяется мокрота, ее надо выплевывать. Повторить 4 – 6 раз.
2. Больной в постели становится на колени и сгибает туловище вперед подряд 6 – 8 раз. Затем 1 минуту отдыхает и повторяет еще 6 раз. В течение дня такое упражнение можно делать до 6-ти раз.
3. Подушки убраны. Больной ложится на бок, на край постели. Надо как можно больше свесить верхнюю часть тела, держа при этом нижнюю часть на постели. Это же самое повторить в другую сторону. За 1 раз сделать надо до 4-х наклонов в 1 сторону. За день повторить около 6-ти раз.
4. Положение Квинке. Подушки убраны. Под ноги подкладывают валик по высоте 20 – 30 см. Больной в таком положении лежит 30 мин. Затем отдыхает 15 мин. и повторяет. Так повторить подряд 3 -4 раза.
Регулярное выполнение этих упражнений позволяет ускорить процесс выздоровления и быстро избавиться от мокроты.
Лечение мокроты основано на терапии основного заболевания, которое послужило причиной данного симптома. Также, для лечения мокроты больные часто используют народные методы — настои трав, способствующие ее разжижению, паровые ингаляции, которые активизируют ток лимфы и крови в дыхательных органах. Больной может самостоятельно делать такие ингаляции:
- ½ чайной ложки соли и ¼ чайной ложки соды смешать с 200 мл воды;
- только щелочная минералка;
- 1 таблетка валидола, разведенная в кипятке;
Кроме того, для отвара хорошо подойдут листья эвкалипта, сосновые почки, ромашка. В том случае, когда мокрота совсем не отделяется, необходимо применять отхаркивающие препараты. В свой состав они могут включать солодку, алтей, термопсис, мать-и-мачеху. При густой слизи, содержащей гной, следует назначить муколитические лекарства. Польза будет и от дыхательных упражнений.
При воспалительных заболеваниях дыхательных путей, сопровождающихся выделением гнойной мокроты, обязательно назначение антибиотиков. Для лечения таких состояний часто используют Экобол. Экоклав. Экомед и Эколевид. Это антибиотики с улучшенным профилем безопасности, которые не только помогают ликвидировать кашель с мокротой, но и восстанавливают нормальную микрофлору кишечника на фоне антибиотикотерапии.
Мокрота при астме густая, прозрачная. Необходимо не допускать ее застаивания в бронхах. Когда возникает обострение астмы, выделяемой мокроты становится больше, и она становится все гуще, при анализе в ней обнаруживается повышенное содержание лейкоцитов и бактерий.
При бронхиальной астме анализ мокроты позволяет оценить тяжесть заболевания и его фазу (обострение или ремиссия). Пациент с бронхиальной астмой должен сдать мокроту на микроскопический анализ, чтобы в ней можно было оценить уровень содержания эозинофилов и нейтрофилов. Так, в период обострения астмы мокрота содержит очень много эозинофилов (в 55 раз больше, чем в норме) и прямо указывает на степень тяжести болезни. Нейтрофилы в мокроте повышаются менее выражено – всего в два раза.
При клинической картине туберкулеза не наблюдается обильное выделение бронхиальной мокроты. Когда форма туберкулеза инфильтративная или кавернозная, может быть кашель с малым выделением мокроты. Если в мокроте имеется наличие крови, это свидетельствует о возникновении осложнений, например, легочном кровотечении. Когда при туберкулезе легких поражены мелкие сосуды, примесь крови в мокроте небольшая. При поражении более крупных сосудов начинается кровохарканье.
По внешнему виду мокроты при пневмонии можно судить о характере возбудителя. Если инфекция бактериальная, то мокрота желто-зеленая, гнойная. Если инфекция вирусная, то мокрота бесцветная, прозрачная. Если слизистые выделения белого цвета, густые и отделяются «комками», можно заподозрить грибковую инфекцию (может быть, аспергилла). Если мокрота цвета ржавчины, то это свидетельствует о развитии казеозной пневмонии.
При развитии рака легких мокрота появляется только тогда, когда начинается воспаление окружающих тканей. При сдавливании бронхов новообразованием мокрота не отходит, застаивается, вследствие чего в ней начинают размножаться микроорганизмы. В начале заболевания мокрота бывает прозрачного цвета и густой консистенции, но постепенно, по мере развития инфекционного процесса, приобретает примесь гноя. При прогрессировании рака легких в мокроте может появиться кровь, которая выглядит как сгустки или прожилки.
источник

 клинические анализы (крови, мочи, мокроты);
клинические анализы (крови, мочи, мокроты); при аденокарциноме и крупноклеточном раке – комбинация маркеров CEA и CYFRA 21.1;
при аденокарциноме и крупноклеточном раке – комбинация маркеров CEA и CYFRA 21.1; забор крови осуществляется натощак, чтобы прием пищи не исказил результаты;
забор крови осуществляется натощак, чтобы прием пищи не исказил результаты;