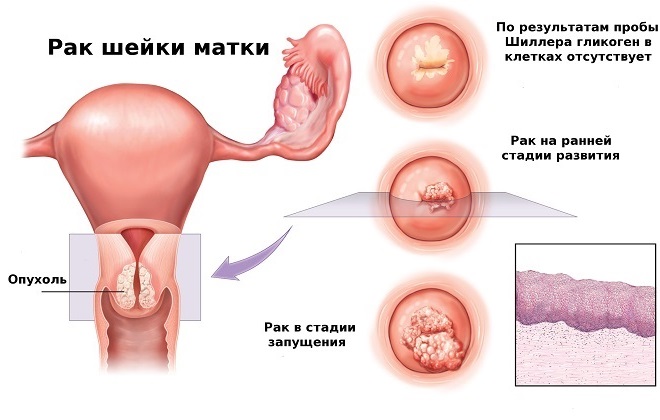
Рак шейки матки является одним из самых распространенных и опасных гинекологических заболеваний, имеющих онкологическую природу развития. Еще его называют — карцинома. Предотвратить появление этой болезни достаточно просто. Необходимо всего лишь везти здоровый образ жизни, и регулярно проходить специальное обследование, сдавать определенный анализ на рак шейки матки , направленный на выявление опухоли шейки матки.
Какие анализы нужно сдавать? На сегодняшний день современная медицина располагает целым рядом диагностических методов, которые способны выявить образование на самых ранних стадиях его развития, когда только начинается процесс трансформации здоровых клеток шейки матки — в раковые. Каждая женщина должна знать о существовании следующих видов анализов:
- Мазок на предмет наличия измененных клеток в слизистой. Данный анализ именуется, как цитологический. Отбирается врачом гинекологом в ходе планового осмотра. Если после проверки клеток под микроскопом доктор установит, что на мазке находятся перерожденные клетки, или состав слизистой шейки матки существенно изменился, то возможно назначение сдачи дополнительных анализов.
- Калькоскопия. Этот метод диагностики стал возможен благодаря изобретению такого прибора, как калькоскоп. С помощью него, врач производящий осмотр может вывести изображение шейки матки на монитор и увеличить орган в несколько раз. В итоге, отлично просматриваются все сосуды шейки матки и строение клеток. Благодаря данному анализу рак и предраковые состояния легко выявляются на ранней стадии, когда у женщин нет еще вторичной симптоматики (дискомфорта, болей, несвойственных выделений).
- Биопсия. В случае выявления участков, вызывающих у гинеколога подозрение, назначается биопсия на предмет РШМ. Небольшой фрагмент тканей шейки матки отделяется от органа, и отправляется на гистологическое исследование. Если хотя бы часть клеточного материала начала изменяться, то биопсия это обязательно покажет.
- Ультразвуковое исследование. Это самый простой и комфортный способ прохождения обследования. Проводится он с помощью трансвагинального сенсора, который вводят вовнутрь влагалища женщины. На монитор устройства выводится изображение состояния шейки матки в трехмерном формате. Это дает возможность провести качественный осмотр стенок шейки матки, а также ее клеточную структуру. При наличии опухоли, она будет обязательно отображена на мониторе медицинского оборудования.
- МРТ или КТ. Как правило, данный метод обследования назначают в тех случаях, когда уже выявлена первичная стадия развития опухоли в ходе сдачи более простых анализов. Тогда МРТ необходимо, чтобы определить, нет ли таких же небольших новообразований в соседних органах.
Выявить РШМ не сложно. Главное своевременно и регулярно проходить обследование и нужно сдать вовремя анализ на рак шейки матки. Особенно, если женщина находится в группе риска.
Онкология стала распространенным явлением среди людей всех возрастов. Что касается женской части населения, то наибольшему риску развития онкологического процесса подвержены органы репродуктивной системы в особенности маточной шейки. При ранней диагностике рака шейки матки удается не только сохранить жизнь женщине, но и полностью восстановить ее здоровье с сохранением репродуктивной функции. Обнаружить раковые клетки можно, сделав анализ на онкологию шейки матки. Исследование на ранних стадиях организма женщины позволяет зафиксировать онкомаркер шейки матки, если имеет место злокачественный процесс. Разберемся, анализ на рак шейки матки как называется, когда сдается, и о чем свидетельствуют его результаты.
Рак шейки матки, сокращенное название РШМ, представляет собой злокачественное новообразование. Онкологическая патология имеет две разновидности: плоскоклеточный рак и аденокарциному. Наиболее подвержены заболеванию раком матки женщины возрастом от 32 до 57 лет. Одной из причин развития онкологии маточной шейки в 70% клинических случаев является присутствие в организме вируса человеческой папилломы 18 или 16 серотипов. При попадании в организм женщины, ВПЧ зачастую уничтожается иммунитетом. Но в случае ослабления защитных сил, вирус папилломы человека начинает прогрессировать, что приводит к патологическим изменениям в эпителии маточной шейки.
Ученые обнаружили тесную связь между возникновением онкологии шейки матки и частой сменой половых партнеров у женщин, а также раннее начало беспорядочной половой жизни (у девушек до 16-летнего возраста). Именно отсутствие заботы о чистоте как физической, так и нравственной, в сексуальном поведении влечет за собой ВПЧ и рак шейки матки. Известно также, что курение табачной продукции со временем приводит к онкологическим процессам, в числе которых и рак матки.
Онкологические процессы на самой ранней стадии никак себя не обнаруживают. Но постепенно, по мере развития патологии, женщина может отмечать тревожные симптомы, свидетельствующие о наличии недоброкачественного процесса. Полное исцеление от рака маточной шейки возможно только в случае его выявления еще до появления основных клинических признаков, то есть на самой ранней стадии. С каждым днем онкологический процесс набирает обороты, и чем ближе он подходит к активной фазе, тем меньше шансов сохранить здоровье репродуктивной функции женщины. По этой причине каждая женщина должна знать симптомы развития в половых органах злокачественных новообразований.
Симптомы онкологии маточной шейки:
- О развитии онкологической патологии свидетельствует субфебрильная гипертермия, когда в течение продолжительного времени температура тела держится на отметке 36,9–38,3 градусов.
- Если к повышенной температуре присовокупляется чрезмерная утомляемость, слабость, а также анемия при нормальном рационе и отсутствии видимых кровопотерь, то эти признаки должны стать поводом для скорейшего обращения в больницу для прохождения анализов на онкологию маточной шейки.
- Любые выделения из половых путей, особенно в сочетании упомянутыми выше симптомами, красноречиво сигнализируют, как минимум, об инфекционно-воспалительном процессе, в том числе и онкологического характера. Маточные выделения могут быть разными ― прозрачные, с зеленоватым или желтоватым оттенком, коричневатые либо кровянистые. Мазаться может скудно или обильно, с присутствием зловонного запаха (из-за распада опухолевых тканей) либо без него. Выделения из половых путей бывают постоянными, периодическими или связанными с каким-либо видом активности сексуальной (половой контакт) или физической (поднятие тяжестей).
- На более поздних сроках онкологического процесса ко всем перечисленным ранее симптомам добавляются болевые ощущения. Боли обнаруживают себя не только в области органов репродуктивной системы женщины, но вдобавок могут распространяться на область поясницы, живота, бедер. Болевой синдром при раке шейки матки носит длительный характер и не прекращается при приеме обычных обезболивающих средств. Это наиболее явный признак ракового процесса в организме. Потому как, многим должно быть известно, что для купирования боли онкобольным назначают специальные сильнодействующие средства, стандартные на них попросту не действуют.
источник
Рак шейки матки занимает одно из лидирующих положений среди онкологических заболеваний у женщин разного возраста. До недавнего времени болезнь диагностировалась преимущественно у женщин после – 40 лет. Согласно последним статистическим данным, патология всё чаще выявляется у сравнительно молодых представительниц.
Рак шейки матки означает формирование опухоли в её эпителии, которая имеет злокачественный характер. В основе заболевания лежит мутация клеточных структур. К раку шейки матки приводит интенсивное размножение незрелых клеток, образующих опухоль и оказывающих агрессивное влияние на организм.
Существенное значение имеет своевременное определение рака шейки матки, например, при помощи мазка на цитологию, что обеспечивает адекватное лечение и возможность полного излечения.
Рак шейки матки имеет несколько разновидностей, в основе которых находятся разные критерии.
В зависимости от типа поражённого эпителия, называют две формы рака шейки матки:
Самой распространённой формой онкологии шейки матки является плоскоклеточный рак, подразумевающий формирование злокачественной опухоли в виде нароста из плоских эпителиальных клеточных элементов. Аденокарцинома образуется внутри эпителия и имеет менее благоприятный прогноз.
Учёные называют пять степеней, которые проходит рак шейки матки в своём развитии:
- 0 – раковые клетки находятся в верхнем слое эпителия;
- 1 – прорастание злокачественной опухоли на глубину не более четырёх сантиметров;
- 2 – распространение раковых элементов за пределы шейки матки;
- 3 – поражение тазовой стенки и верхней части влагалища;
- 4 – образование множественных метастазов.
Прогноз полного излечения на первых стадиях достаточно благоприятный, в то время как выживаемость на последнем этапе составляет не более десяти процентов.
Злокачественная опухоль развивается благодаря наличию общих фоновых и предраковых патологий, вызывающих изменения в структуре эпителия.
Шейка матки соединяет тело мышечного органа и влагалище с помощью особого канала, который называется цервикальным. Шеечный канал содержит слизь, препятствующую распространению патогенных микроорганизмов из влагалища. Эпителий цервикального канала представлен клеточными элементами, которые называются цилиндрическими.
Шейка матки состоит из влагалищной и надвлагалищной части. Во время гинекологического осмотра визуализируется лишь небольшой её участок, который называется влагалищной частью. Эпителий этой области содержит плоские и многослойные клетки.
Под воздействием патологических факторов в клеточной структуре могут происходить изменения. В норме здоровая клетка отличается округлой формой и содержит одно ядро большого размера. При развитии предраковых патологий клеточные элементы могут приобретать любую форму и увеличивать количество ядер. Такие атипичные клетки ещё не называются предраковыми. Однако без своевременных анализов, мазков и адекватного лечения атипия постепенно превращается в онкологию.
В современной гинекологии считается, что главной причиной образования рака шейки матки является ВПЧ, передающийся половым путем. После своего проникновения в организм, вирус внедряется непосредственно в структуру ДНК, изменяя клетки. Со временем развивается дисплазия, которую можно диагностировать при помощи цитологического исследования. Если на этом этапе не провести соответствующую терапию, предраковая патология перейдёт в рак.
Среди факторов развития рака шейки матки учёные определяют:
- использование оральных контрацептивов в качестве предохранения;
- игнорирование барьерных методов контрацепции;
- наличие нескольких инфекций, например, ВИЧ и ВПЧ;
- курение;
- половые отношения с несколькими партнёрами;
- роды в юном возрасте;
- многократные беременности и последующие роды;
- повреждение эпителия во время абортов, выскабливаний;
- возраст после сорока лет;
- начало интимной жизни до восемнадцати лет;
- нарушение партнёром правил гигиены половых органов;
- наследственный фактор.
Для развития рака шейки матки зачастую необходимо сочетание нескольких неблагоприятных факторов.
Для заболевания характерно бессимптомное течение. В таких случаях определение рака шейки матки возможно посредством выполнения общих и специальных анализов, а также мазков. При раке шейки матки проявления возникают чаще всего при запущенных стадиях болезни. Именно поэтому на первый план выходит своевременное определение патологии, включающее выполнение необходимого обследования.
Симптомы при раке шейки матки включают:
- упадок сил и постоянную усталость;
- субфебрильную температуру;
- бели со светлыми вкраплениями;
- жидкие или кровянистые выделения с неприятным запахом;
- контактные выделения;
- межменструальные кровотечения;
- боли внизу живота, пояснице, крестце;
- нарушение функционирования кишечника и мочевого пузыря;
- образование свищей;
- отёки.
Появление характерной клинической картины связано с распространением патологического процесса на окружающие органы и ткани. Для определения нарушений со стороны внутренних органов, необходимо пройти обследование, включающее выполнение общих анализов и мазков.
Отсутствие конкретной симптоматики может существенно затруднить определение заболевания. Врачи называют схожесть признаков рака и других гинекологических болезней одним из основных факторов несвоевременного определения болезни.
Для выявления патологии пациентке необходимо пройти полное обследование, включающее разные анализы.
- Общий гинекологический осмотр. При раке шейки матки определение болезни начинается с гинекологического осмотра и изучения анамнеза. При бимануальном обследовании и осмотре вагинальным зеркалом врач может визуализировать изменения, включающие структуру, окрас слизистой. Кроме того, зачастую раковые процессы сопровождаются характерными разрастаниями эпителиальной ткани. Общий осмотр имеет особую значимость при инвазивном виде рака. При эндофитном росте раковых элементов шейка имеет более плотную консистенцию и может отличаться увеличенным размером. Экзофитная разновидность раковой патологии при гинекологическом исследовании выглядит как образование бугристой структуры.
- Лабораторные анализы. Для определения раковых структур используется скрининговое исследование, которое называется мазок на онкоцитологию. В отличие от общего мазка, этот анализ показывает наличие раковых клеток, а также воспалительный процесс. Цитологическое исследование или мазок на онкоцитологию желательно выполнять в середине цикла. Перед забором биологического материала нельзя применять свечи и спермициды. Мазок на онкоцитологию берётся специальной щёточкой во время гинекологического осмотра. Для выявления раковых клеток мазок на цитологию исследуется под микроскопом.
Многие женщины интересуются, возможно ли определение рака шейки матки по общему анализу крови. В действительности, раковые клетки вызывают изменения во всем организме, которые можно проследить по общему анализу крови. Общий анализ крови в медицине называется базисным. Однако для того чтобы определить разновидность онкологии, общий анализ крови считается малоинформативным. В таких случаях необходимо выполнить биохимический анализ крови, показывающий наличие раковых клеток в конкретном органе.
Общий анализ крови при распространении раковых клеток указывает на увеличение СОЭ и количества лейкоцитов, уменьшение уровня гемоглобина и появление миелобластов.
Онкомаркерами является специфическая разновидность белков, появляющихся при распространении рака. В норме эти белки отсутствуют в анализе крови либо содержатся в незначительных количествах. Для каждого органа существуют свои онкомаркеры, диагностируемые в анализе крови. Например, для выявления рака шейки матки может применяться анализ крови на определение уровня СА 125 и SCCA. Такие анализы крови не всегда являются достоверными и применяются, в основном, для оценки проведённой терапии. Для первичной диагностики они непригодны, так как раковые клетки не всегда вырабатывают специфические белки.
При определении рака шейки матки назначается анализ на ВПЧ. Особое значение имеет определение высокоонкогенных штаммов вируса, которые могут способствовать формированию рака.
- Кольпоскопия. Исследование необходимо при онкологической настороженности и проводится по результатам диагностики, которая называется цитологический мазок. Процедура представляет собой диагностику, осуществляемую при помощи кольпоскопа – прибора с увеличительной и осветительной системой. Зачастую используется расширенная кольпоскопия с применением специальных реагентов, наносимых на шейку матки для определения клинической картины.
- Гистероскопия. Манипуляция осуществляется при помощи аппарата, который называется гистероскоп. Этот прибор вводится во влагалище для определения заболеваний и их лечения.
- Биопсия. Исследование показано в случае, если мазок на цитологию и кольпоскопия показали противоречивые результаты. Иногда цитологический мазок на определение рака может не выявить патологию. Процедура биопсия представляет собой забор ткани для дальнейшего исследования в лаборатории. Такое обследование может проводиться способами:
- кольпоскопическим;
- клиновидным;
- кюретажным.
Клиновидная биопсия имеет несколько разновидностей:
- УЗИ. Обследование проводится абдоминально и трансвагинально. При этом виде исследования можно оценить внешний вид шейки матки и её структуру. При раке шеечная часть имеет неправильную форму и положение, а также размытый контур.
Для выявления метастазов применяются следующие инструментальные виды исследований:
Своевременно проведённая диагностика, включающая цитологический мазок, обеспечивает назначение адекватной терапии и существенно увеличивает шансы на полное выздоровление пациентки.
источник
Рак маточной шейки среди онкопатологий половых органов занимает лидирующие позиции. Это злокачественное опухолевое заболевание, поражающее шеечные ткани преимущественно у 35-50-летних женщин.
Однако не исключена вероятность возникновения подобного онкопроцесса и у более молодых пациенток. Диагностика РШМ обладает важнейшим значением, потому как своевременное обнаружение и правильное определение характера патологии обеспечивают правильность лечения и благоприятно сказываются на прогнозах.
Онкопроцессы, которые характеризуются бессимптомным началом, специалисты считают весьма опасными. К таким патологиям относится и рак маточной шейки или цервикальный рак.
К сожалению, надежда на полное излечение онкопатологии оправдывается только при обнаружении и начале терапии рака на самой начальной стадии, поэтому знание первых признаков рака шейки матки крайне важно.
- О патологических процессах в организме говорит наличие слабости, анемии, чрезмерной утомляемости. Нередко наблюдается длительная беспричинная гипертермия, чаще всего носящая субфебрильный характер (37-38°С). Даже если женщина устает на работе и часто из-за этого испытывает слабость, то наличие температуры и признаков анемии должно подтолкнуть женщину к прохождению обследования.
- Важным признаком считаются влагалищные выделения, возникающие в промежутках между менструациями. У подобных выделений, как правило, бывает различный характер – кровянистые, прозрачные, желтоватые, зеленоватые, неприятно пахнущие либо без запаха, скудные или обильные – все это может указывать на развитие злокачественного процесса в шеечных тканях. Нередко подобные выделения носят периодический контактный характер и появляются после сексуального акта, после перетаскивания или поднятия тяжелых предметов, долгой ходьбы и пр. Иногда пациентки наблюдают появление влагалищных выделений после дефекации чрезмерно твердыми каловыми массами. При поздних стадиях заболевания выделения могут приобрести резко выраженное зловоние, обусловленное распадом опухолевых тканей.
- Болезненная симптоматика. В большинстве случаев болевой синдром указывает на активную распространенность опухоли на соседние органы либо ткани. Например, на сплетения нервных тканей либо на тазовые стенки. Болезненность может поселиться в области прямой кишки либо крестца, живота или поясничной зоны. Многие пациентки отмечают, что ощущают болевую симптоматику в левом бедре, которую специалисты связывают с появлением в тканях инфильтрата. В целом для болей при раке шейки характерна длительность, частота приступов и некупируемость.
На более поздних этапах злокачественного опухолевого процесса типично наличие функциональных нарушений в кишечнике и мочевом пузыре. Инфильтративные процессы приводят к расстройствам кишечной перистальтики, что проявляется частыми запорами, а когда карцинома прорастает в ткани кишечника, то формируются свищевые проходы.
Аналогичная картина происходит и с мочевым пузырем. Опухоль прорастает в его ткани, отчего женщина начинает чаще испытывать мочеиспускательные позывы.
Если инфильтрация носит более значительный характер, то развивается синдром остаточной мочи, когда мочевой пузырь не опорожняется полностью. Подобное нарушение обычно приводит к развитию циститов. При прорастании онкоклеточных структур в мочепузырные ткани также формируются свищевые ходы.
Маточный рак развивается под влиянием множества факторов, самыми распространенными из которых являются:
- Человеческий папилломавирус. Подобный фактор подкрепляется статистикой, согласно которой практически у всех пациентов в раковых клетках обнаруживается ВПЧ. Этот вирус распространяется половым путем;
- Длительное употребление гормональных контрацептивов. Если женщина более 5 лет принимала противозачаточные препараты гормонального происхождения, то вероятность возникновения цервикального рака многократно увеличивается. Однако прием гормональных контрацептивов профилактирует развитие онкопроцессов в яичниках и маточном теле;
- Зрелый возраст. По статистике, у дам 40-летнего возраста злокачественные процессы в шеечных тканях матки обнаруживаются в 20 раз чаще, нежели у пациенток 25 лет. К сожалению, цервикальный рак стал стремительно молодеть и с каждым годом данная онкопатология диагностируется у молодых пациенток все чаще;
- Частая перемена сексуальных партнеров десятикратно увеличивает вероятность развития цервикального рака;
- Ранняя половая жизнь. Если женщина начала регулярно вступать в сексуальные отношения в 14-17-летнем возрасте, то она рискует заболеть раком маточной шейки;
- Пренебрежение половой гигиеной. Если партнер не обрезан, то под его плотью имеются скопления смегмы, которая содержит вещества канцерогенного действия, способствующие возникновению рака;
- Табакокурение. В сигаретном дыме содержатся канцерогенные вещества, которые способны скапливаться на шеечных тканях и провоцировать онкологические процессы;
- Наследственно обусловленный фактор также актуален при РШМ. Если у женщины есть больные кровные родственницы, то вероятность заболеть раком маточной шейки у нее увеличивается.
Обычно рак шейки развивается вследствие воздействия сразу нескольких факторов, т. е. патология носит многофакторный характер.
Поскольку симптоматика на начальной стадии онкозаболевания отсутствует, то диагностика существенно затрудняется.
По сути, диагностический процесс начинается с визуального гинекологического осмотра и только потом специалист направляет пациентку на лабораторные, инструментальные и аппаратные диагностические процедуры вроде:
- Скрининга;
- Кольпоскопии;
- Гистероскопического исследования;
- Биопсии;
- Ультразвукового исследования;
- Ректоскопической и цистоскопической диагностики;
- Анализа на наличие ВПЧ;
- Исследования на наличие онкомаркеров;
- Магнитно-резонансной либо компьютерной томографии.
Гинекологический осмотр предполагает применение бимануального исследования или осмотра с гинекологическими зеркалами.
Эндофитный РШМ при визуальном осмотре проявляется изъязвлением наружного шеечного зева, а сама шейка становится более плотной и увеличивается. Экзофитная форма инвазивного цервикального рака проявляется при визуальном осмотре серыми некротическими участками и красными бугристыми образованиями на шейке.
Скринингом называют специальный анализ на рак рейки матки, который берется в процессе проведения гинекологического осмотра. Подобный анализ практикуется сравнительно давно, однако, раньше не все пациентки об этом знали и получали разъяснения.
У женщины берется безболезненный мазок, образцы которого отправляют в лабораторию, где специалисты подвергают его микроскопическому исследованию.
В результате исследования лаборант определяет внешний вид слизистых клеточных структур, выявляя наличие аномальных клеток.
Наиболее благоприятным временем для проведения цитологического скрининга считается середина цикла, однако, подобное условие не принципиально. Главное, в течение суток до забора мазка не пользоваться вагинальными свечами, лубрикантными и спермицидными контрацептивами, которые затрудняют микроскопическое исследование биоматериала.
Эта методика представляет собой диагностический осмотр при помощи специализированного прибора – кольпоскопа.
Это достаточно высокоинформативная диагностическая процедура, применяемая при подозрении на рак маточной шейки.
Такой метод исследования позволяет провести уточняющий диагноз. Наилучшее время для проведения подобной диагностики – после окончания менструации и до начала овуляции.
Кольпоскопическая диагностика считается полностью безопасной и не вызывает никаких последствий, однако, не рекомендуется проводить исследование кольпоскопом:
- В течение 2 послеродовых методов;
- В течение первого месяца после аборта;
- В течение нескольких месяцев после операции на шеечных тканях;
- При менструальных и прочих кровотечениях;
- При обширном воспалении, сопровождающемся выделениями гнойного происхождения.
В остальных случаях проведение кольпоскопической диагностики не имеет противопоказаний.
Для исследования цервикального канала нередко применяется гистероскопия или цервикоскопия. Процедура проводится в амбулаторных условиях с применением перидурального либо общего анестезирования.
В шейку матки вводится прибор – гистероскоп, представляющий собой фиброоптический зонд, через который специалист вводит необходимые манипуляторы, например, для биопсии и пр.
Нередко при подозрении на рак проводится биопсия, представляющая собой взятие на исследование подозрительного крохотного кусочка ткани. В зависимости от способа взятия биоматериала биопсия бывает кольпоскопической, клиновидной либо кюретажной.
Прицельная биопсия проводится в процессе обычного гинекологического осмотра. Пациентке водят кольпоскоп, а затем и манипулятор для взятия кусочка ткани. Процедура абсолютно не доставляет боли и занимает менее полминуты.
Подобная диагностическая процедура еще называется эндоцервикальной биопсией и предполагает соскребание ткани с небольшого участка маточной шейки специальным гинекологическим инструментом – кюреткой.
Подобная диагностическая процедура может проводиться несколькими способами:
- Петлевая эксцизионная биопсия считается весьма травматичной методикой, может привести к формированию рубцов на маточной шейке. Специалист вводит в шейку петлевидный манипулятор, через который идет ток. Этим инструментом он отслаивает патологическую ткань;
- Криоконизация. Вместо электрической петли, применяется жидкий азот, в остальном принцип аналогичен предыдущему методу;
- Радиоволновая конизация. Взятие биопсии проводится при помощи радиоволнового ножа.
Результаты биопсического исследования отличаются большей точностью, нежели при проведении онкоцитологии либо кольпоскопии.
Самой доступной диагностической процедурой является ультразвуковое исследование.
При подозрении на цервикальный рак исследованию подвергается малотазовая область и органы, в ней расположенные.
Рак шейки матки виден на УЗИ при различных способах исследования: трансректальным, трансвагинальным или трансабдоминальным.
При введении датчика через прямую кишку предварительно проводится очищение клизмой, а при исследовании через брюшную стенку пациентка предварительно должна выпить минимум литр жидкости.
Гинеколог оценивает внешние данные шейки, ее проходимость и эхогенность. На наличие онкопроцесса может указывать бочковидная форма шейки, ее неровные контуры или отклонение от оси по отношению к маточному телу и пр.
Если цервикальная злокачественная онкология носит неоперабельный характер, то возникает необходимость в проведении цистоскопии, позволяющей распознать масштабы распространения опухолевого процесса шейки матки. Исследование устанавливает степень прорастания опухоли в мочепузырные ткани.
Подобный диагностический метод позволяет правильно подобрать тактику лечения. Также цистоскопия проводится после предоперационной лучевой терапии. Аналогичное значение имеет и ректоскопия, помогающая определить степень прорастания карциномы в прямую кишку.
У женщин анализ на выявление ВПЧ берется посредством мазка из канала маточной шейки. Для этого используется одноразовая мягкощетинстая щеточка, внешне напоминающая кисточку от туши. Гинеколог вводит кисточку внутрь канала и вращает ее в разные стороны, извлекая необходимый биоматериал.
Биоматериал отпечатывают на стекло и изучают через микроскоп, а кисточку в специальном контейнере отправляют в вирусологическую исследовательскую лабораторию.
При подозрении на маточный рак наиболее информативным считается анализ на выявление онкомаркеров, а именно – на антиген плоскоклеточной карциномы (SCCA).
Практика показывает, что в 85% случаев шеечного рака концентрация этого антигена повышается. Также в диагностике РШМ применяются онкомаркеры вроде раковоэмбрионального антигена (РЭА), специфического тканевого полипептида (TPS) или CYFRA 21-1.
До проведения анализа на онкомаркеры примерно за 12 часов нужно прекратить кушать, а за трое суток – употреблять алкоголь и тяжелую пищу.
В день забора биоматериала нужно отказаться от табакокурения. 2-3 дня рекомендуется избегать физических перегрузок.
Примерно за неделю нужно прекратить прием лекарственных препаратов, а о необходимых лекарствах следует предупредить врача. Оптимальное время для забора крови – 7-11 часов.
Нормальные показатели онкомаркера SCC составляют 2,5 нг/мл. Если показатели выше, а метастазы отсутствуют, то существует вероятность рецидива патологии.
Если при повторном анализе обнаружилось повышение уровня онкомаркера, то это говорит о неблагоприятном прогнозе выживаемости онкобольной.
Анализ на онкомаркеры обладает особенными преимуществами:
- Его применяют для определения агрессивности опухоли и оценки выживаемости;
- Уровень антигена SCC обуславливается масштабами и стадией опухолевого процесса;
- Повторное проведение анализа позволяет определить наличие эффективности либо бесполезности проводимой терапии.
Часто случается, что раковое образование не вырабатывает данный антиген, поэтому и в крови он не обнаруживается, однако, онкопроцесс продолжает развиваться и прогрессировать.
При необходимости пациентку направляют на компьютерную или магнитно-резонансную томографию.
КТ является рентгенологической методикой и выдает детальное изображение тканей в поперечном срезе. Подобное исследование легко определяет масштабы распространения онкопроцесса в лимфоузловые структуры или внутренние органы.
МРТ представляет собой радиоволновое магнитное исследование. Такая диагностическая процедура особенно полезна при выявлении опухолевых процессов в малотазовых органах, поскольку отличается высокой информативностью.
Профессионально проведенная диагностика обеспечивает правильность и своевременность терапии, что повышает шансы пациентки на выживание, а иногда и полное излечение цервикального рака.
Видео об ранней диагностики рака шейки матки:
источник
Вторым по распространенности онкологическим заболеванием у женщин является рак шейки матки. С этой патологией уже пришлось встретиться множество женщин по всему миру. Чаще недуг диагностируется у женщин, перешагнувших черту 40-летия, девушки моложе 25-ти лет с болезнью сталкиваются не так часто. Своевременная диагностика рака шейки матки на ранних стадиях позволяет провести эффективное лечение, которое может дать положительный результат.
Обнаружить рак шейки матки на начальных этапах практически невозможно. Опасность патологии в том, что она долгое время протекает бессимптомно. При появлении первых признаках недуга уже можно говорить, что болезнь перешла в активную стадию. Проводимое лечение рака шейки матки положительный результат, если опухоль шейки матки диагностирована на начальных этапах.
Можно выделить общие признаки рака шейки матки, позволяющие диагностировать его на ранних стадиях.
- Слабость, развитие анемии, повышенная и постоянная утомляемость – первые признаки того, что в организме развивается недуг. Эти симптомы могут сопровождаться беспричинным повышением температуры тела. Она повышается до 37-38 градусов и держится на этом уровне. Совокупность этих симптомов должны стать причиной похода к врачу.
- Выделения из влагалища, появляющиеся в период между менструациями. Они могут быть белыми, кровянистыми, иметь зеленый или желтый оттенок. Они могут иметь неприятный запах или быть без него. Обильность выделений отличается в каждом случае. Выделения могут появляться после интимной близости, физических нагрузок, дефекации. На поздних стадиях развития болезни у выделений появляется неприятный, резкий запах. Это происходит из-за распада тканей опухоли.
- При развитии болезни появляются болевые ощущения, которые локализируются в области таза, крестца, прямой кишки. Также дискомфорт может быть в животе, области поясницы. Некоторые женщины отмечают, что болевые ощущения появляются в районе левого бедра. Специалисты обращают внимание, что постоянные, некупируемые болевые приступы – один из основных признаков недуга.
Женщина может самостоятельно заметить все эти признаки, если внимательно относится к своему здоровью. Игнорирование тревожных симптомов усугубит ситуацию. Разрастающаяся опухоль становится причиной нарушения работы кишечника, мочевого пузыря.
Рак шейки матки является очень распространенным онкологическим заболеванием. Но, несмотря на это недуг до сих пор не остается полностью изученным. Специалисты не могут однозначно ответить, что способствует тому, что появляется злокачественное новообразование. Из-за этого возникают трудности в профилактической работе и выявлении недуга на ранней стадии.
Специалисты утверждают, что наличие вируса папилломы человека в организме женщины, значительно повышает риск развития болезни. После проведенных исследований вирус был выявлен у 57% женщин, столкнувшихся с этой патологией.
Есть еще ряд факторов, повышающих риск развития заболевания:
- беспорядочная половая жизнь;
- низкий социальный и экономический уровень жизни женщины;
- ранняя беременность;
- первые роды до 16 лет;
- травмы шейки матки;
- герпес наружных половых органов;
- длительный прием гормональных контрацептивов;
- курение.
Многослойный эпителий выстилает шейку матки изнутри, когда вирус попадает в организм женщины, он становится причиной изменения строения клеток внутреннего маточного слоя. Клетки эпителия постепенно проходят этап малигнизации – становясь злокачественными.
О точном диагнозе может говорить специалист после прохождения женщиной комплексного обследования, сдачи необходимых анализов. Если ршм выявлен на начальной стадии, есть высокие шансы остановить развитие болезни, добиться выздоровления пациентки.
Лечение рака шейки матки сегодня возможно. Специалисты используют современные эффективные лечебные методы для устранения недуга.
Ранняя диагностика рака шейки матки осложняется тем, что болезнь может протекать скрыто, не давая никаких тревожных симптомов. О развитии болезни может сказать специалист во время осмотра и после проведения цитологического исследования. Обнаружить онкологию возможно, ведь процесс перерождения эпителиальной ткани в предраковое состояние может занимать до от 2 до 10 лет. В течение этого периода женщина посещает гинеколога, проходя ежегодные профилактические осмотры.
Специалист должен назначать обследования при раке матки, которые подтвердят или опровергнут диагноз. Они проводятся комплексно, по тем анализам, которые сдала женщина, специалист может обнаружить предраковые изменения.
Комплекс диагностических мер необходим, чтобы врач имел возможность точно знать о стадии развития недуга, разработать индивидуальный план терапии для женщины.
При гинекологическом осмотре специалист использует гинекологическое зеркало. Визуально он может увидеть, что у слизистой изменился окрас, увидеть наличие изъявлений, разрастаний.
Гинеколог может обнаружить патологию на начальном этапе развития, это повышает результативность назначенной терапии.
Инвазивная форма рака шейки матки может быть диагностирована во время гинекологического осмотра. Специалисты также выявляют во время осмотра с зеркалом эндофитный рак шейки матки. В этом случае наблюдается уплотнение, увеличение шейки, есть изъявления наружного шеечного зева.
В процессе осмотра врач может увидеть серые некротические участки с красными бугристыми новообразованиями на шейке матки – это свидетельствует об экзофитной форме развития болезни.
Гинекологический осмотр – это основной метод диагностики рака на ранних стадиях, позволяющий остановить и устранить заболевание.
Скрининг – это анализ, проводимый во время гинекологического осмотра. Специалист берет мазок, отправляет его в лабораторию для прохождения исследования материала под микроскопом.
Мазок на онкологию позволяет определить наличие или отсутствие в полученном материале аномальных клеток. Также в процессе исследования можно определить внешний вид клеточных структур. Чаще делают скрининг в середине месячного цикла – это наиболее благоприятное время для проведения исследования. За сутки до взятия анализов женщине нельзя использовать лубрикатные, спермицидные контрацептивы и вагинальные свечи. Они значительно усложнят исследование полученного биоматериала.
Диагностика рака матки может проводиться с использованием кольпоскопа – специализированного прибора. Этот диагностический метод позволяет получить точную информацию, он полностью безопасен для женщины. Кольпоскопия проводиться для уточнения диагноза при подозрении ршм. Она проводиться после окончания менструации до момента наступления овуляции.
Кольпоскопия не имеет неприятных последствий. Она может быть отменена в таких случаях:
- в течение 2-х месяцев после родов;
- в течение 1 месяца после проведения искусственного прерывания беременности;
- в течение 2-3 месяцев после операционного вмешательства, проводимого на тканях шейки матки;
- во время менструации, кровотечений другого характера;
- если есть обширное воспаление, которое сопровождается гнойными выделениями.
Если этих противопоказаний нет, специалист проводит кольпоскопию.
Чтобы исследовать цервикальный канал специалист может назначить гистероскопию. Процедура проводится в условиях амбулатории, применяется анестезирование. Гистероскоп, представляющий собой фиброоптический зонд, вводится в шейку матки, и специалист имеет возможность осмотреть ее, провести все манипуляции.
Биопсия позволяет провести детальное исследование фрагмента ткани, взятого у женщины на анализ.
Биоматериал может быть взят несколькими способами.
- Кольпоскопическая биопсия – она проводится во время планового осмотра у гинеколога. В шейку матки вводится кольпоскоп, с помощью манипулятора специалист отделяет фрагмент ткани, который и будет исследоваться. Процедура безболезненна. Длится около 30 секунд.
- Клиновидная биопсия – процедура может отличаться в зависимости от техники проведения:
- петлевая биопсия – травматичный метод, который может стать причиной образования рубцов на стенах шейки матки. В процессе взятия биоматериала врач вводит манипулятор, имеющий петлевидную форму, пропуская через него разряд тока. Это позволяет отслоить фрагмент патологической ткани;
- криоконизация – метод похож на петлевидную биопсию, но вместо тока специалист использует жидкий азот. Это позволяет заморозить и отделить фрагмент ткани шейки матки;
- радиоволновая биопсия – специалист используется радиоволновой нож, позволяющий отделить фрагмент ткани.
- Кюретажная биопсия предполагает соскребание кюреткой (гинекологическим инструментом) небольшого фрагмента ткани с шейки матки.
Результаты биопсии позволяют подтвердить или опровергнуть наличие онкологического заболевания.
Ультразвуковое исследование, проводимое при подозрении на рак шейки матки, позволяет увидеть специалисту на мониторе, что матка приняла бочкообразную форму, видно, что региональные лимфоузлы увеличены в размерах. На узи также виден неровный контур шейки матки.
По узи врач смотрит на состояние шейки матки, проходимость цервикального канала, сравнивает полученные результаты с имеющимися показателями нормы. Диагностическое исследование может быть выполнено 3-мя способами:
- через прямую кишку (трансректально) – предварительно за 6 часов проводиться очистительная клизма;
- через стенку живота (трансабдоминально) – пациентка выпивает за 1 час до исследования 1 л воды, также сутки соблюдается бесшлаковая диета;
- через влагалище (трансвагинально) – специальной подготовки исследование не требует.
Если во время исследования обнаруживается отклонение от нормы, специалист может назначить дополнительные диагностические методы.
Злокачественное новообразование, которое не поддается операции, нуждается в дополнительном исследовании. Специалист проводит цистокоспию, чтобы видеть, насколько распространилась опухоль и присутствует ли прорастание в мочевой пузырь.
Диагностический метод дает возможность специалисту выбрать метод терапии. Цистоскопия в обязательном порядке проводиться после проведения предоперационной лучевой терапии. Ректоскопия проводится, чтобы увидеть, насколько сильно увеличилась опухоль и как сильно она поразила прямую кишку.
Тест Папаниколау на сегодняшний день – всемирно признанный анализ, позволяющий диагностировать рак шейки матки на ранних стадиях. Специалист во время осмотра берет биоматериал со слизистой шейки матки. Для этого используется щетка Валлаха или специальный шпатель. Полученный биоматериал для дальнейшего исследования транспортируется в лабораторию. Для этого его помещают в специальный контейнер.
В лаборатории полученный биоматериал рассматривается под микроскоп после того, как окрашивается специальными красителями. В процессе исследования специалист определяет, есть или нет в полученном биологическом материале аномальные клетки, а также с точностью укажет на наличие заболевания. С помощью этого теста рак шейки матки диагностируется на ранних стадиях, когда он поддается лечению.
Специалисты рекомендуют регулярно делать такой тест женщинам, которые достигли 21 года.
Чтобы результат был достоверным женщина должна подготовиться, обязательно сообщить о принимаемых гормональных препаратах, КОКах, если они есть. Следует выполнить еще ряд рекомендаций:
- за 48 часов до исследования запрещен вагинальный половой контакт;
- в течение этого периода нельзя ставить вагинальные свечи, спринцеваться, использовать тампоны, любимые лекарственные средства, которые следует вводить во влагалище нельзя использовать;
- если у женщины обнаружен цервит, то перед сдачей анализа его следует вылечить.
Если по результатам проводимого исследования были обнаружены аномальные клетки, женщине дополнительно назначается кольпоскопия.
Своевременная диагностика предракового состояния позволяет вовремя остановить развитие болезни, полностью устранив ее консервативными методами лечения.
Определение рака шейки матки возможно при использовании дополнительных методах исследования. Специалисты чаще назначают МРТ, результаты этого исследования четко показывают, насколько распространен онкологический процесс. Также оценивается состояние соседних органов. Благодаря этому врач назначает необходимое лечение.
У КТ есть недостаток – она показывает примерно одинаковую плотность органов малого таза. Это может стать причиной того, что раковое новообразование может быть названо жировой тканью. Если это происходит, то специалист и пациентка теряют время, необходимое для лечения патологии.
Онкомаркер – это специальное вещество в крови женщины, которое может указать на наличие развивающегося онкологического заболевания. При раке шейки матки повышен онкомаркер SCCA – антиген плоскоклеточной карциномы. Его высокий уровень указывает на запущенную стадию патологии. В таком случае болезнь тяжело будет поддаваться терапии. В процессе лечения специалисту постоянно необходимо контролировать показатели онмаркера. Если наблюдается его повышения после первого курса проведенной терапии, то можно сделать вывод, что патология рецидивирует.
Сдача онокмаркера не требует специально подготовки. Единственное, что должна знать женщина анализ надо сдать натощак. Последний приме пищи должен быть за 8 часов до сдачи онкомаркера. Женщина должна предупредить врача о препаратах, которые принимает. По возможности нужно за неделю за сдачу онкомаркера отказаться от приема лекарственных средств. Анализ не сдается, если пациентка страдает рядом кожных заболеваний. Сначала нужно устранить эти болезни, затем сдавать анализ на онкомаркер.
Дополнительно женщине нужно сдать еще ряд анализов на другие онкомаркеры:
- раковоэмбриональный антиген (РЭФ);
- специфический тканей полипептид.
Совокупность результатов анализа позволяет специалисту оценить состояние пациентки и подобрать правильную терапию, которая будет давать положительный результат.
Рак шейки матки – распространенная серьезная патология, которая способна разрушить жизнь и здоровье женщины. Только внимательное отношение к себе, регулярные осмотры и прохождение необходимых диагностических методов могут помочь уберечься от патологии или остановить ее в самом начале.
источник

Основными лабораторными исследованиями являются цитологический анализ шейки матки и анализ на биопсию шейки матки.
Мазок на цитологию (ПАП-тест, мазок по Папаниколау) – это дешевый, простой и достаточно точный метод гинекологического исследования, позволяющий определить состояние тканей шейки матки. С помощью цитологического мазка можно выявить ненормальные (атипичные) клетки, которые способны перерождаться в злокачественные. Мазок является абсолютно безопасной и безболезненной процедурой.
Специалисты рекомендуют всем женщинам начинать сдавать цитологический анализ шейки матки спустя три года после начала половой жизни, но в любом случае не позже 21 года. Женщины в возрасте 21–49 лет должны проходить данное обследование раз в три года, в возрасте 50–65 лет – раз в пять лет.
Анализ на цитологию является самым доступным и простым способом диагностирования рака шейки матки и дисплазии (предраковых состояний). Регулярное проведение такого исследования необходимо женщинам, страдающим вирусом папилломы человека или остроконечными кондиломами. Это связано с тем, что данные заболевания чаще всего провоцируют развитие рака шейки матки.
Во-первых, забор мазка не проводится во время менструации и в первые несколько дней после ее окончания, при воспалительных заболеваниях инфекционного характера. Во-вторых, за двое суток до анализа необходимо прекратить использование вагинальных таблеток, свечей, спреев, отказаться от спринцеваний, средств интимной гигиены. В-третьих, нужно отказаться от половых контактов за двое суток до проведения исследования.
Мазок на цитологию берется во время осмотра женщины в гинекологическом кресле. Сначала врач, используя ватный тампон, очищает от выделений поверхность шейки матки. После этого с помощью специальной щеточки берется материал для анализа, который наносится на предметное стекло. Затем стекло отправляется в лабораторию, где его изучают под микроскопом. Обычно результаты исследования готовы в течение 1–2 недель.
Часто одновременно с цитологическим мазком врач берет материал на бактериологический анализ, с помощью которого определяют микрофлору шейки матки и влагалища.
В норме у женщины в течение 3–5 суток после сдачи анализа могут наблюдаться незначительные грязно-зеленые или темно-коричневые выделения. Никакого лечения такое состояние не требует. На протяжении 7–10 суток после сдачи анализа шейки матки женщине не рекомендуется заниматься сексом, спринцеваться и использовать вагинальные тампоны.
Результаты анализа мазка шейки матки на цитологию бывают нормальными («отрицательными», «хорошими»), когда они указывают на отсутствие серьезных изменений в слизистой шейки матки. Патологические результаты мазка («положительные», «плохие», «дисплазия», «атипия») указывают на то, что обнаружены изменения, которые способны привести к развитию рака.
Существует много факторов, которые могут вызвать изменение состояния клеток эпителия шейки матки. Чаще всего причиной бывает вирус папилломы человека и многие другие инфекции, которые передаются половым путем (уреаплазмоз, хламидиоз).
Но не нужно воспринимать плохие результаты анализа мазка как приговор. При выявлении отклонений от нормы врач назначит дополнительные исследования, обычно, кольпоскопию (осмотр с помощью кольпоскопа). После этого при необходимости пациентке назначается дополнительное исследование – биопсия шейки матки.

Анализ шейки матки при помощи биопсии является более точным, чем цитологическое исследование. Используя кольпоскоп, врач находит патологические участки на слизистой шейки матки и берет из них материал для анализа. С помощью биопсии можно точно узнать, являются ли атипичные клетки патологическими, и как сильно проявились изменения. Благодаря данному исследованию, специалист подбирает необходимую методику лечения пациентки.
Биопсия шейки матки может быть произведена следующими способами:
- щипковый – производится специальными биопсийными щипцами; заживление раны происходит в течение 3–4 суток; малотравматичный и достаточно информативный способ;
- радиоволновой (петлевой) – производится радиоволновой петлей; абсолютно бескровный в момент забора материала способ; незначительные кровянистые выделения бывают через неделю после биопсии;
- конизация – иссечение фрагмента ткани в виде конуса; используется не только для диагностики, но и для удаления патологического участка шейки матки.
Для каждой конкретной пациентки оптимальный способ биопсии подбирает врач. Данная процедура проводится на 3–5 сутки после окончания менструации. Перед проведением биопсии женщина направляется на анализы крови на ВИЧ-инфекцию, гепатиты, сифилис.
Анализ шейки матки на биопсию проводится амбулаторно или в стационаре. Так как данная процедура часто проходит под анестезией, не рекомендуется принимать пищу за 12 часов до ее проведения.
Забор материала производится у женщины, лежащей на гинекологическом кресле. После биопсии врач обрабатывает раневую поверхность специальным раствором-коагулянтом, который ускоряет свертываемость крови. Результаты данного анализа обычно готовы на 10–14 сутки.
После проведения биопсии у женщины в течение пяти суток могут быть тянущие боли внизу живота, на протяжении десяти суток могут наблюдаться мажущие выделения.
Для того чтобы свести к минимуму неприятные последствия биопсии, женщине необходимо придерживаться некоторых правил после ее проведения в течение 4–8 недель:
- исключить значительные физические нагрузки;
- не поднимать тяжести более 3 кг;
- не пользоваться вагинальными тампонами, исключить спринцевания;
- воздержаться от посещения бассейнов, бань, саун;
- принимать только душ и ни в коем случае не ванну;
- воздержаться от половых контактов;
- с осторожностью принимать лекарственные препараты, которые разжижают кровь, например Аспирин.
Результаты данного анализа шейки матки в полной мере отражают степень поражения тканей шейки матки по всей толщине. На их основании врач сможет подобрать наиболее подходящую терапию, которая поможет восстановить здоровье женщины.
источник
Предраковое состояние считается предвестником развития злокачественного новообразования. Его необходимо выявить своевременно. Сегодня это более чем возможно, так как провериться на рак можно как в обычной клинике, так и в специализированном центре.
Для более точного выявления патологии в настоящее время используется самое современное оборудование, работают высококвалифицированные специалисты. Обследование, как правило, продолжается один-два дня.
Проводится оно в амбулаторных условиях при тщательном контроле врача. В соответствии с результатами обследования пациент получает полную информацию о состоянии своего здоровья. Специалист также ответит на все интересующие вопросы.
В случае необходимости незамедлительно назначается лечение, больной получает предписания и рекомендации. Сколько стоит провериться на рак? Цены на исследование зависят от перечня анализов и диагностических мероприятий, которые порекомендует врач. В среднем общее обследование стоит от 1.5 до 3 тыс. долларов.
В первую очередь, важно помнить, что анализы на рак матки нельзя проводить во время месячных. Необходимо дождаться пока они полностью закончатся.
При подготовке к анализам необходимо:
- Воздержаться от половых контактов за 2-е суток до сдачи анализа.
- Не проводить спринцевания.
- Не применять свечи и мази.
- Прекратить прием противовоспалительных и контрацептивных препаратов.
- Не пользоваться тампонами.
Кроме того, в течении суток перед сдачей анализов лучше не пользоваться никакими средствами для интимной гигиены.
Частые головные боли, хроническая усталость, быстрая утомляемость, тошнота, снижение аппетита, потеря веса, частые бактериальные и вирусные заболевания — многие люди подобные симптомы списывают на различные факторы, тем самым позволяют опухоли расти, а когда появляются явные симптомы, такие как поражение самого органа и близлежащих тканей, то не все методы лечения становятся эффективными.
Подозрение на рак (общие симптомы):
- Резкая потеря веса;
- Частая необъяснимая боль в одном и том же месте;
- Отдышка, кашель, хрипота;
- Кровотечение;
- Изменения кожи, появление на коже пигментных пятен или новых родинок;
- Изменения активности мочевого пузыря;
- Изменения в работе пищеварительного тракта;
- Необычные выделение из молочной железы и половых органов;
- Появление припухлостей с гиперемией, уплотнения, различные новообразования на участках кожи тела и головы;
- Женщины старше 35 лет, не рожавшие или не кормившие грудью;
- Курящие люди;
- Ожирение, лишний вес;
- Алкозависимые;
- Подвергающиеся облучению, отравлению канцерогенами;
- Генетическая предрасположенность;
- Страдающие иммунодефицитом.
Необходимо хотя бы раз в год сдавать общий и биохимический анализ крови, так как он достаточно много содержит нужной информации. Благодаря этим полезным данным можно своевременно диагностировать злокачественные новообразования.
Первые симптомы, на которые следует обратить внимание:
- Кровянистые выделения, которые появляются после интимной близости или без причины в середине менструального цикла. Обильность их может быть разной: от слабомажущих до обильных, похожих на менструальные.
- Боль при мочеиспускании, кровь в моче.
- Боль внизу живота. Это, как правило, симптом одной из последних стадий рака шейки матки.
- Кровянистые и болезненные выделения после полового акта.
Любой из перечисленных симптомов может сигнализировать о развитии онкологии шейки матки. Поэтому при появлении хоть одного из них, необходимо обратиться к гинекологу!
Начальные степени рака эндометрия протекают бессимптомно. Более выражены признаки гиперпластических процессов у женщин детородного возраста и перед менопаузой.
- Кровянистые выделения из половой щели. Они не являются признаками только рака матки, могут сопутствовать предраковым заболеваниям, гиперплазии эндометрия, эндометриозу. Кровотечение появляется в любой из дней цикла. Такие пациентки часто длительно лечат патологию яичников, бесплодие, дисфункциональное маточное кровотечение.
- Водянистые бели – выделения серозного характера, которые похожи на таковые при воспалительных заболеваниях придатков, шейки или влагалища. Они не имеют запаха, при длительном намокании белья могут вызывать раздражение кожи.
- Боль – поздний симптом рака. Появляется при выраженном процессе. Могут иметь постоянный ноющий характер или болеть периодически схваткообразно. Локализуются внизу живота, отдают в крестец и поясницу.
- Нарушение мочевыведения может произойти на поздней стадии рака при сдавлении уретры новообразованием или прорастании в стенку мочевого пузыря. Беспокоят ложные позывы, маленькие порции мочи, учащение мочеиспускания, недержание.
- Запоры развиваются при больших размерах опухоли и сдавлении ею прямой кишки.
- Анемия – неспецифический симптом. Сопутствует частым кровопотерям. Может достигать высокой степени с уровнем гемоглобина ниже 70 г/л. На ее фоне развивается гипоксия тканей, рефлекторная тахикардия и одышка в покое.
- Потеря веса тела и истощение – запоздалый признак, характерный для распространенных метастазов.
- Нарушение работы внутренних органов при поражении их метастазами. Для легких – сухой кашель неясной природы. Поражение печени безболевое, сопровождается повышением билирубина, метастазы выявляются на УЗИ.
Появление симптомов у женщин после наступления климакса отличается от детородного возраста. Кровянистые выделения в постменопаузе являются классическим признаком рака эндометрия.
С наступлением менопаузы атрофируются яичники, не происходит созревания фолликула. Уровень эстрогенов в норме снижается. Не происходит разрастание эндометрия и затем его отторжение – менструальных кровотечений нет. Поэтому появление кровянистых выделений в этот период с большой долей вероятности говорит о раке.
Остальные симптомы являются следствием первых двух и неспецифичны именно для опухоли эндометрия.
Великий Будда говорил «сохранение тела в добром здравие обязанность человека. Именно поэтому ранее выявление раковых опухолей сегодня должно совершаться повсеместно.
Что дает диагностика рака на ранних стадиях? Она помогает выявить злокачественную опухоль и успешно ее излечить еще на клинических стадиях. Как сам человек может понять, что с ним происходит что-то не то, что может быть это рак? Существует ряд симптомов, указывающих на рак.
1. Появление непонятных болезненных ощущения, которых ранее не было. Не надо в этом случае «глушить» боль таблетками. Самое правильное — записаться на прием к врачу и рассказать о своих проблемах.
2. Снижение веса. Потеря килограммов при развитии злокачественной опухоли происходит довольно быстро. Человек может терять от 5 до 7 килограммов в месяц. Причем ухудшается аппетит, изменяются вкусы, появляется отвращение к мясу, а в дальнейшем в целом к процессу приема пищи.
3. Температура. Она может повышаться незначительно от нормального уровня до 37,2 С и держаться на этом уровне довольно долго. Такое состояние говорит о воспалительном процессе и заражении организма токсическими веществами опухоли.
4. Зуд и сухость кожи, также частый спутник раковых опухолей. Заметили, что состояние дермы ухудшилось, начали выпадать волосы или кожа изменила цвет — бегом к врачу выяснять причину.
Важно понимать, что существуют программы раннего скрининга для мужчин и женщин. Ранняя диагностика в разных странах отличается, но считается, что наиболее эффективна она в Австралии, Великобритании, Финляндии.
Так, например «мазок по Папаниколау» позволяет выявить на ранних стадиях рак шейки матки и в ряде случаев успешно вылечить этот недуг. Также женщинам могут провести альтернативное исследование на этот вид рака.
Это проба ВПЧ (вирус папилломы человека) и ВУОК (визуальный осмотр с уксусной кислотой). Причем эти методы является недорогостоящими и весьма показательными. Для предотвращения РМЖ (рак молочной железы) применяют такой метод ранней диагностики, как маммография.
Во многих странах мира, особенно в США, Европе, Австралии применяют методы по раннему скринингу колоректального рака, от которого довольно часто страдают именно мужчины. Для его диагностики проводят анализ кала на скрытую кровь.
Считается, что наиболее эффективно можно лечить следующие виды рака, которые можно диагностировать на ранних стадиях, еще до появления симптомов.
- РМЖ;
- Рак шейки матки, тела матки;
- Толстой и тонкой кишки;
- Пигментные невусы;
- Рак простаты;
- Рак щитовидной железы;
- Рак мочевого пузыря;
- Рак желудка;
- Рак яичников и яичек у мужчин;
- Рак ротоглотки.
Визуальный и пальпаторный осмотр онколога. Врач-онколог проводит пальпаторное и визуальное обследование. На основании полученных данных он принимает решение для дальнейшего исследования пациента и сдачи определенных анализов на онкологию.
Например, можно выявить состояние предстательной железы и обнаружить рак в 2, 3 степени, при ректальной пальпации. Обычно при этом чувствуются узелки и новообразования, а в более поздних этапах сильное увеличение простаты.
Проведение генетических исследований. Этот метод основан на исследование генов и антител организма человека или животного. Если гены и антитела работают неправильно, не выполняя полноценно своих функций, то есть большой риск попасть в группу онкобольных.
УЗИ диагностика. С помощью УЗИ аппарата можно увидеть новообразования, метастазирование в шейной, грудной, брюшной, поясничной и паховой зонах. В некоторых случаях по имеющимся признакам можно определить доброкачественность или злокачественность опухолей.
Рентген диагностика. Данный метод использую при исследовании легкого, но, к сожалению, этот метод не дает 100% результата, так как опухоли меньше 2 мм не видны на снимках, и полностью исключить возможности новообразования невозможно.
Томография. На сегодняшний день этот метод является наиболее точным. С помощью МРТ врач может получить подробные данные о состоянии мягких тканей организма и найти опухоль, определив ее месторасположение с точностью до миллиметра. Также с помощью МРТ можно диагностировать рак предстательной железы.
Проверка на Ро-тест. Для диагностики по этому методу необходима кровь пациента в которую добавляют специальный антиген. Благодаря этому методу можно узнать о наличии в организме злокачественного образование, но о месте локализации — нельзя.
Цитологическое и гистологическое исследование (Анализ на раковые клетки). Одна из обязательных процедур диагностики рака при которой производят забор клеток опухоли или кусочек опухоли для последующего изучения. Биопсия направлена на определение злокачественности или доброкачественности новообразования.
Метод глубинной радиотермометрии. Метод, с помощью которого можно определить температурные аномалии. Раковые опухоли отличаются высоким метаболизмом клеток, что меняет их местную температуру. Благодаря радиотермометрии можно определить очаг онкозаболевания.
Изотопное исследование. При этом методе используют специальные вещества (радиоизотопы) их вводят в организм, для того чтобы с помощью гамма-камеры получить изображение органа. Чаще всего используют при подозрении раковой опухоли в костях и спинномозговых каналах.
Эндоскопическое исследование. Один из самых важных и эффективных методов исследования желудочно-кишечного тракта. В пищевод или в прямую кишку, вводится специальное устройство со специальным ультразвуковым датчиком на конце, которое транслирует изображение на экране.
Дополнительные исследования. Также при подозрении на рак легких исследуют мокроту; на рак органов малого таза – проводят цитологические исследования мазка, а на рак молочной железы – истечения из груди.
Биохимический и общий анализ крови. Необходим для того, чтобы посмотреть на работу всех органов, наличие воспаленных процессов и СОЭ, на уровень гемоглобина. Так же с помощью этого исследования можно определить стадию заболевания.
- Общий белок и альбумин. Так как опухолям необходим «строительный материал» они потребляют большое количество белков, из-за этого его уровень в крови уменьшается.
- Мочевина. Данный показатель свидетельствует о нарушениях работы почек или об активном распаде белков.
- Уровень сахара в крови. Отклонения от нормы сопутствуют возможному появлению рака легких, печени, саркомы, злокачественных образований в репродуктивной системе. Рак замедляет процесс выработки инсулина в организме, что заставляет его реагировать на повышенную концентрацию глюкозы. Признаки сахарного диабета – тревожный звоночек для проведения комплексного исследования особенно у женщин, где стоит провериться на рак груди, матки, яичников.
- Билирубин. Повышается при поликистозе и при поражениях печени, в том числе и при ее онкологических поражениях.
- АлАТ (аланинаминотрансфераза). Это фермент, который в наибольшем количестве вырабатывается в печени и в меньшем – в почках, поджелудочной железе, миокарде и в скелетных мышцах. Повышение уровня АлАТ может быть при опухолевом поражение. Чаще всего встречается при раке печени.
- Щелочная фосфатаза. Признак опухолей в костной ткани, метастазах в костях, поражениях печени и желчного пузыря.
Какие анализы показывают онкологию?
Анализы крови или мочи на наличие онкомаркеров. В процессе своего развития опухоль выбрасывает в кровь свои продукты жизнедеятельности – специфичные белки. Такие белки и называют онкомаркерами. Анализ крови на наличие таких белков, а также веществ, которые производятся в ответ на инвазию раковой клетки может дать сильный результат в диагностировании болезни.
Способ подходит для выявления рака даже на самых ранних стадиях, т.к. онкомаркеры попадают в кровь или мочу с момента возникновения опухоли.
Можно определить рак таким способом на 100 %? К сожалению, но нет, так как повышение маркеров в крови может быть из-за других заболеваниях. Но их всех анализов крови — этот наиболее точный.
Для определения рака необходимо использовать несколько методов исследования, они могут быть разными в зависимости от визуальных обследований врача-онколога. Один из признаков не может указывать на рак.
Мужчины после 40 лет обязательно должны проходить осмотр у врача уролога, чтобы проверить состояние предстательной железы и простаты, а женщинам необходимо получать консультацию уролога, гинеколога и маммолога. Провериться на рак можно всегда в онкологических центрах вашего города — совершенно бесплатно.
Вовремя проведенное обследование на онкологию способно не только сохранить человеческую жизнь, но и не допустить снижения ее качества. Именно поэтому специалисты рекомендуют проходить осмотры и сдавать анализы регулярно.
Кроме этого, следует учесть, что диагностика существенно повышает эффективность лечебных мероприятий в случае возникновения такой необходимости. Благодаря последним достижениям в области медицины выявление патологий осуществляется максимально быстро и точно. От больных требуется только лишь внимание к состоянию своего здоровья.
Одним из распространенных онкологических заболеваний сегодня является рак легких. При подозрении на развитие опухоли необходимо как можно раньше обратиться к врачу. Как провериться на рак легких? Какие диагностические мероприятия может назначить специалист?
В обследование входит инструментальное исследование грудной клетки – рентгенография. Снимки позволяют увидеть наличие узла либо новообразования. Невидимые на рентгенограмме патологические изменения небольшого размера распознаются во время компьютерной томографии.
Если у пациента есть кашель, сопровождающийся отделением мокроты, то ее исследуют под микроскопом. Необходимым исследованием является и биопсия легочной ткани. Оно может проводиться различными способами.
В частности, забор фрагмента легочной ткани врач может осуществить во время бронхоскопии – проверки состояния легких с использованием специальной тонкой трубки (бронхоскопа) с источником света. Бронхоскоп вводят непосредственно в полость органа через гортань.
Биопсия может проводиться и открытым методом. Торакоскопия осуществляется через надрез небольшого размера, который делается в основании шеи. Врач вводит в средостение инструменты и забирает ткани лимфоузлов на анализ.
Как провериться на рак кишечника? При подозрении на злокачественное новообразование в этой области ЖКТ назначается колоноскопия. При помощи специального зонда доктор производит осмотр внутренней поверхности кишечника и оценивает его состояние.
Для выявления болезни необходимо выполнять ряд исследований и сделать анализы на онкологию. В первую очередь это — анализ крови. Применяют биохимический анализ, общий анализ, анализы на специальные «агенты» рака — онкомаркеры.
Что можно заметить в случае, если человек заболел раком? В первую очередь будет повышена свертываемость крови, могут возникать крошечные тромбы, из-за чего кровь с трудом двигается по кровеносному руслу.
Также проводят анализ мочи. И при онкологии возможны подвижки с разными показателями. Например, может уменьшиться или увеличиться уровень белка, повышение таких веществ, как мочевина, креатинин. При злокачественных опухолях в печени, щелочная фосфатаза сильно растет в моче.
Главным условием для появления рака шейки матки у женщины считается наличие ВПЧ высокой степени риска. В первую очередь, это вирус 16 и 18 типа. Поэтому, при появлении подозрений на рак шейки матки, пациенткам необходимо сдать анализы на ВПЧ.
Онкомаркерами называют специальные вещества в крови женщины, которые способны указать на развитие в организме рака. Для каждого онкозаболевания есть «свои» особенные маркеры, которые зависят от того, в каких клетках развивается рак. При наличии в организме рака шейки матки, в крови повышается уровень онкомаркера SCC.
Чем большее количество SCC найдено, тем более запущенная стадия рака и тем сложнее будет его вылечить. Во время непосредственно самого лечения, необходимо постоянно наблюдать за изменением количества онкомаркера SCC, ведь его снижение может свидетельствовать об успешном лечении.
Однако, повышение этого онкомаркера не может точно свидетельствовать о раке шейки матки. Уровень SCC может повышаться при раке наружных половых органов, легких. Но, если диагноз “рак шейки матки” уже подтвержден, то контролировать и наблюдать за уровнем маркера в процессе лечения просто необходимо. Это может помочь спрогнозировать дальнейшее развитие заболевания и повлиять на ход лечения.
Мазок на жидкокостную цитологию – это несложный, но довольно точный анализ, который помогает оценить клетки и ткани шейки матки и определить наличие каких-либо патологий. Сам анализ безопасный и безболезненный.
Основной целью этой процедуры является выявление клеток, которые со временем могут мутировать и стать раковыми. От вовремя выявленных патологий и изменений в тканях и клетках зависит эффективность лечения.
Сама процедура анализа очень проста. Сначала гинеколог должен тщательно очистить шейку матки, затем специальной щеточкой провести забор биоматериала на анализ и поместить его на медицинское стекло. Для женщины на этом процедура и заканчивается. Далее она просто ждет результат анализа.
Собранный материал в лаборатории исследуется под микроскопом. Ответы проведенного исследования готовы, как правило, через неделю. С помощью анализа на жидкостную цитологию изучают размер клеток, а также порядок их размещения.
Такое исследование помогает выявить развитие рака шейки матки на первоначальных стадиях, что позволяет разработать правильный курс лечения. В профилактических целях проводить такой анализ рекомендуется всем женщинам как минимум один раз в год.
Мазок на цитологию помогает в выборе самого эффективного метода лечения различных гинекологических онкозаболеваний. С помощью этого анализа можно на ранней стадии болезни выявить злокачественные клетки, которые провоцируют быстрое развитие недуга.
Такой анализ назначают, если:
- Девушка планирует беременность.
- Нарушен цикл месячных.
- Поставлен диагноз “бесплодие”.
- У женщины не один половой партнер, а несколько.
- Ппри генитальном герпесе, остроконечных кондиломах и т.д.
- Женщина длительно время принимала контрацептивные препараты.
- Беспричинных выделениях из наружных половых органов.
- Имеются подозрения на онкологию.
Жидкостная цитология позволяет вовремя диагностировать наличие в организме вируса папилломы человека и выявить патологии в шейке матки.
- “нормальным”, что говорит об отсутствии каких-либо патологий и раковых клеток в шейке матки;
- “патологическим”, когда в биологическом образце были обнаружены клетки, которые могут спровоцировать развитие рака.
Положительные стороны анализа на жидкостную цитологию:
- Быстрый процесс забора материала.
- Достаточно долгий срок годности материала (благодаря специальному стабилизирующему раствору клетки не высыхают, и биологический образец в комфортных условиях перемещается в лабораторию для исследования).
- Возможность подготовки монослойного мазка.
Однако эта новая методика диагностики рака имеет один существенный недостаток. С помощью мазка на цитологию не предоставляется возможности выявить воспалительные процессы, так как во время фильтрации биологического материала из него удаляются все лейкоциты и другие примеси.
Существуют и другие популярные анализы на рак матки. Одним из них считается кольпоскопия. При проведении этого метода гинеколог изучает матку, используя аппарат, который обладает свойствами увеличительного стекла.
Суть биопсии заключается в том, что от выявленных во время кольпоскопии патологических участков шейки матки «отщипывают» частичку для дальнейшего исследования под микроскопом. Этот анализ на рак позволяет определить являются ли клетки раковыми. Получение такой информации необходимо для составления эффективного курса лечения.
Стоимость анализа на онкомаркеры в России составляет в среднем 1350 рублей, в Украине – 300 гривен.Жидкостная цитология для жителей Российской Федерации будет стоить примерно 850 рублей, для украинцев – 350 гривен.
Специфичным признаком опухоли является определение в крови уровня онкомаркеров:
СА 72-4 . Специфический антиген, который синтезируется злокачественными новообразованиями желудка, толстой кишки и яичников. Для исследования берут венозную кровь. Перед процедурой нельзя курить в течение 30 минут.
У здоровых людей он не определяется, но может появиться при развитии воспалительных процессов в пищеварительном тракте. Это неспецифический маркер, его не используют для постановки диагноза.
Его роль в гинекологии – дифференцировать доброкачественную опухоль яичников от злокачественной. Также он позволяет проводить мониторинг эффективности лечения опухоли. Диагностическое значение повышается при одновременном исследовании на СА 125 и раково-эмбриональный антиген.
СА-125 . Данный антиген присутствует в организме здоровой женщины в эндометрии. Но он не проникает в норме в кровь. Его проникновение происходит во время менструации или эндометриоза. Количественно это достигает цифр 35 Ед/мл. Превышение этой нормы свидетельствует в пользу рака.
Это могут быть опухоли многих локализаций – яичники, матка, придатки, молочная и поджелудочная железа, легкие, желудок, печень. Доброкачественные опухоли и воспаления придатков часто приводят к значительному увеличению антигена. Поэтому его используют в качестве дополнения к остальным исследованиям.
Раково-эмбриональный антиген обнаруживается в концентрации 0-5,0 нг/мл у здоровых людей. Это характерный маркер эпителиальных опухолей. Его повышение сопровождает рак желудка и толстой кишки. Исследование применяется для диагностики прогрессирования рака – значения повышаются.
Такое исследование следует выполнять не реже одного раза в 2 месяца. После радикального оперативного лечения через несколько дней концентрация в крови приходит к нормальным показателям.
В настоящее время почти для всех распространенных типов раковой опухоли разработаны эффективные диагностические методы. В частности, врач может назначить маммографию. Это исследование молочной железы.
Для выявления злокачественного новообразования в матке рекомендован цитологический анализ мазка. Для диагностирования патологии толстой кишки исследуют кал тестом на скрытую кровь. Общая диагностика онкологии может включать в себя несколько мероприятий.
В частности, рекомендуется сдать кровь (развернутый анализ), пройти МРТ, компьютерную томографию (позитронно-эмиссионную), колоноскопию и гастроскопию, биопсию. Специалист может также назначить аспирацию костного мозга и лапароскопическое исследование.
Особое значение в диагностике онкологии занимает ультразвуковое исследование. Эта процедура зачастую дает представление о динамике развития патологии. Обычно биопсия осуществляется под контролем КТ либо УЗИ.
При онкологии результаты лабораторного исследования могут быть неоднозначными. Однако анализ крови необходим. Развернутый анализ позволяет определять уровень онкомаркеров для каждого органа, установить присутствие или отсутствие в организме раковых клеток.
Благодаря всем указанным выше мероприятиям специалист устанавливает степень и характер поражения систем и органов, а также присутствие очагов и метастазов. В результате подбирается необходимая схема лечения для каждого пациента индивидуально.
Можно ли избежать рак? Какими должны быть меры предосторожности?
Обеспечить полную безопасность от такого заболевания как рак невозможно, так как много факторов возникновения данного заболевания. Но снизить шансы возникновения опухолевого образования может каждый.
Итак, для того чтобы снизить риск возникновения онкологии вам необходимо:
- Постарайтесь бросить все вредные привычки, курение и алкоголь больше не должны беспокоить вас;
- Избегать химических канцерогенов;
- Принимать больше витамина D. Он содержится в жире из печени и мяса рыб: лосося, тунца и скумбрии. Врачи советуют находиться на улице без солнцезащитного крема не менее 3х раз в неделе по 10-15 мин в открытой одежде;
- Ешьте разнообразную и полезную пищу;
- Употребляйте нежирные продукты, и вообще при излишке, снизьте потребление жиров;
- Занимайтесь спортом и поддерживайте здоровый вес;
- Защищайтесь от солнца. На солнце необходимо находиться непродолжительное время;
- Меньше стресса;
- Ежегодное обследование на онкологию;
- Пейте больше воды;
- Избегайте сахара;
- Если есть возможность – замерьте уровень радона дома. Подобное действие может сильно снизить риск возникновения рака легких.
источник