Исследование спинномозговой жидкости (СМЖ) необходимо для подтверждения диагноза менингита, энцефалита и субарахноидального кровоизлияния, а также помогает в диагностике демиелинизирующих, дегенеративных, коллагенно-сосудистых заболеваний, выявлении опухолевых клеток в субарахноидальном пространстве. Подготовка пациента к люмбальной пункции имеет большое значение для успешного проведения исследования. Опытный помощник врача помогает пациенту принять нужное положение, а также удерживает и успокаивает его во время исследования. Пациент должен лежать на боку во время исследования, кожу тщательно очищают с помощью йода, спирта и обкладывают место пункции стерильными салфетками.
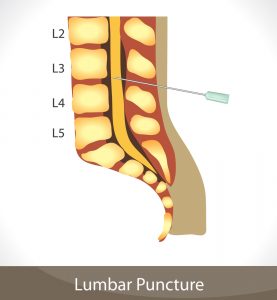
Врач должен быть в медицинском халате и перчатках. Ассистент сгибает шею и ноги пациента для увеличения межпозвонковых промежутков. Наилучшее место прокола при люмбальной пункции (ЛП) — промежуток LIII-LIV или LIV-LV — определяется при проведении воображаемой горизонтальной линии, соединяющей гребни подвздошных костей. Анестезию кожи и глубжележащих тканей выполняют с помощью инъекции местных анестетиков или накладывая на кожу за 30 мин до начала исследования специальный пластырь, содержащий местные анестетики — лидокаин и прилокаин (ЭМЛА). Для ЛП используют острую иглу со скошенным концом, калибром 22 G, длиной 2,5-5,0 см с мандреном. Иглу вводят в горизонтальной плоскости затем направляют несколько вверх. Мандрен часто удаляется, игла вводится медленно, чтобы не пропустить момент попадания иглы в cyбарахноидальное пространство.
Момент прохождения иглы через твердую мозговую оболочку и попадания в субарахноидальное пространство ощущается как провал. Давление спинномозговой жидкости можно определить манометром; в норме в положении лежа, в расслабленном состоянии оно составляет примерно 100 мм водн. ст. Когда пациент лежит на боку в согнутом положении, давление СМЖ варьирует от 60 до 180 мм водн. ст. Давление СМЖ наиболее часто повышается, если пациент кричит, не вступает в контакт с врачом и оказывает сопротивление во время ЛП. При измерении давления СМЖ максимально верный результат можно получить, если ребенок лежит в удобном положении, при этом голова и ноги разогнуты. У новорожденных пункция возможна в вертикальном положении, так как снижение вентиляции и нарушение перфузии, приводящие к остановке дыхания, в этой возрастной группе наиболее часто возникают в положении лежа.
Противопоказания люмбальной пункции включают:
1) повышение ВЧД, подозрение на объемное образование головного или спинного мозга,
2) симптомы начинающегося вклинения мозга у детей с предполагаемым менингитом,
3) крайне тяжелое состояние пациента (в редких случаях),
4) инфекционные поражения кожи в области люмбальной пункции,
5) тромбоцитопению.
В первом случае после люмбальной пункции возможно транстенториальное вклинение или вклинение миндалины мозжечка в большое затылочное отверстие. До проведения люмбальной пункции необходимо исследование глазного дна для исключения отека диска зрительного нерва.
Во втором случае выявляются такие симптомы, как децеребрационная ригидность или декортикационная поза, генерализованные тонические судороги, патологические изменения размера зрачка и реакции зрачка на свет, отсутствие окулоцефалической реакции и стойкая девиация глаз. Вклинение также сочетается с дыхательными нарушениями, включая гипервентиляцию, дыхание Чейна-Стокса, атактическое дыхание, апноэ и остановку дыхания. Этим детям требуются неотложная терапия, внутривенное введение антибиотиков (в соответствии с предполагаемым возбудителем) и транспортировка в палату интенсивной терапии; до стабилизации состояния и применения методов нейровизуализации ЛП противопоказана. ЛП — основная диагностическая процедура у детей с подозрением на бактериальный менингит в отсутствие признаков сепсиса и шока или симптомов вклинения мозга.
Поскольку состояние ребенка с нелеченным бактериальным менингитом может быстро ухудшаться, промедление с люмбальной пункцией и адекватной антибиотикотерапией до получения результатов КТ может негативно повлиять на прогноз (варьирующий от выздоровления до тяжелых осложнений и летального исхода).
В третьем случае, редкие ситуации, люмбальная пункция временно откладывается, если пациент находится в критическом состоянии, так как эта процедура может спровоцировать остановку сердца и дыхания. В этих случаях берут кровь для посева, назначают антибиотики и поддерживающую терапию. При стабилизации состояния ЛП возможна без вреда Для здоровья пациента.
В четвертом случае, если необходимо срочное исследование спинномозговой жидкости у пациента с инфекционным поражением кожи в месте люмбальной пункции, показана пункция Желудочков или большой цистерны опытным врачом.
В пятом случае тромбоцитопения со снижением содержания тромбоцитов менее 20×109/л может вызвать неконтролируемое кровотечение в субарахноидальное или субдуральное пространство.
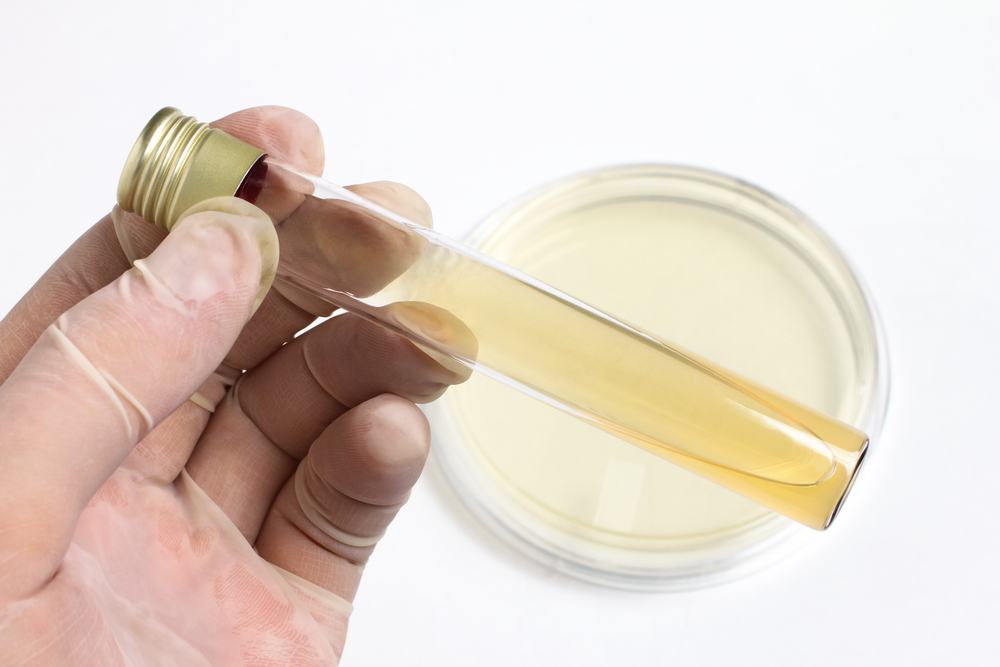
В норме спинномозговая жидкость бесцветная, как вода. Мутная спинномозговая жидкость указывает на повышение уровня лейкоците или эритроцитов в ликворе. В норме содержание лейкоцитов в спинномозговой жидкости составляет 5 в 1 мкл, а у новорожденных может достигать 15/мкл. Полинуклеарные лейкоциты (нейтрофилы) у детей в СМЖ норме отсутствуют, их наличие всегда указывает на патологию, в то время как у новорожденных в норме их содержание может достигать 1-2 в 1 мкл. Выявление полинуклеарных клеток заставляет предположить патологический процесс. Повышение уровня полинуклеарных лейкоцитов характерно для бактериального менингита или для начальной стадии асептического менингита. Лимфоцитоз в СМЖ характерен для асептического, туберкулезного и грибкового менингита, демиелинизирующих заболеваний, опухолей головного и спинного мозга, аутоиммунных заболеваний и встречается при раздражении менингеальных оболочек химическими агентами (например, после миелографии, интратекального введения метотраксата).
Окраска по Граму необходима при подозрении на бактериальный менингит. Окраска на кислотоустойчивые бактерии (по методу Циля-Нельсена) показана при подозрении на туберкулезный или грибковый менингит. Проводится посев ликвора на соответствующие среды в зависимости от клинических данных и результатов исследования СМЖ.
В норме спинномозговая жидкость не содержит эритроцитов. Их наличие указывает на нарушение техники проведения люмбальной пункции (травма сосуда, так называемая путевая кровь) или субарахноидальное кровоизлияние. В случае примеси крови в СМЖ необходимо срочно центрифугировать ликвор. Светлая надосадочная жидкость указывает на травматичное проведение ЛП, а ксантохромная — на субарахноидальное кровоизлияние. Если в процессе проведения ЛП кровянистая СМЖ постепенно становится светлой, это указывает на то, что она содержит путевую кровь. Наличие выщелоченных эритроцитов не позволяет дифференцировать путевую кровь и субарахноидальное кровоизлияние. Причинами ксантохромии, кроме субарахноидального кровоизлияния, могут служить гипербилирубинемия, каротинемия и значительное повышение уровня белка в СМЖ.
В норме уровень белка в спинномозговой жидкости варьирует от 40-60 мг/дл у детей до 120 мг/дл у новорожденных. В норме уровень белка в спинномозговой жидкости снижается до нормальных значений, характерных для детей, к 3 мес. жизни. Повышение уровня белка возможно при многих заболеваниях, включая инфекции, аутоиммунные, сосудистые и дегенеративные заболевания, а также опухоли головного и спинного мозга. Примесь путевой крови в СМЖ приводит к повышению уровня белка примерно на 1 мг/дл на каждую 1000 эритроцитов в 1 мкл. Повышение уровня IgG в СМЖ, который в норме составляет примерно 10 % от содержания общего белка в ликворе, наблюдается при подостром склерозирующем панэнцефалите, постинфекционном энцефаломиелите и, в некоторых случаях, при рассеянном склерозе. При подозрении на рассеянный склероз показано исследование олигоклональных антител в ликворе.
Уровень глюкозы в спинномозговой жидкости составляет примерно 60 % от уровня глюкозы в крови у здорового ребенка. Для того чтобы избежать ошибок в интерпретации соотношения уровня глюкозы в крови и спинномозговой жидкости при подозрении на менингит, рекомендуется исследование уровня глюкозы в крови до ЛП, пока ребенок находится в относительно спокойном состоянии. Снижение уровня глюкозы в СМЖ выявлялось при диффузном поражении менингеальных оболочек, особенно при бактериальном и туберкулезном менингите. Кроме того, распространенные неопластические процессы с вовлечением менингеальных оболочек, субарахноидальное кровоизлияние, грибковый менингит и, в некоторых случаях, асептический менингит могут вызвать снижение уровня глюкозы в ликворе.
Возможно исследование спинномозговой жидкости для выявления специфических антигенов (например, реакция агглютинации), а также для исключения метаболических заболеваний (например, определение уровня лактата, аминокислот, эндолазы).
источник
Спинномозговой пункцией называют введение специальной иглы в подпаутинное пространство спинного мозга с целью взятия спинномозговой жидкости на исследование или с лечебной целью. У этой манипуляции много синонимов: люмбальная пункция, поясничный прокол, поясничная пункция, пункция субарахноидального пространства спинного мозга. В нашей статье поговорим о показаниях и противопоказаниях к данной процедуре, о технике ее проведения и возможных осложнениях.
Как было сказано выше, поясничный прокол может быть выполнен с диагностической или же лечебной целью.
В качестве диагностической манипуляции пункцию проводят, если необходимо исследовать состав спинномозговой жидкости, определить наличие в нем инфекции, измерить ликворное давление и проходимость подпаутинного пространства спинного мозга.
Если необходимо убрать из спинномозгового канала избыток ликвора, ввести в него антибактериальные препараты или средства химиотерапии, также проводят люмбальную пункцию, но уже в качестве метода лечения.
Показания к данной манипуляции делят на абсолютные (то есть, при этих состояниях проведение пункции обязательно) и относительные (проводить пункцию или не проводить, по своему усмотрению решает врач).
Абсолютные показания к спинномозговой пункции:
- инфекционные заболевания центральной нервной системы (энцефалиты, менингиты и другие);
- злокачественные новообразования в области оболочек и структур мозга;
- диагностика ликвореи (истечения спинномозговой жидкости) путем введения в спинномозговой канал рентгеноконтрастных веществ или красителей;
- кровоизлияние под паутинную оболочку мозга.
- рассеянный склероз и другие демилиенизирующие заболевания;
- полиневропатии воспалительной природы;
- септическая эмболия сосудов;
- лихорадка неизвестной природы у детей раннего возраста (до 2-х лет);
- системная красная волчанка и некоторые другие системные заболевания соединительной ткани.
В ряде случаев проведение этой лечебно-диагностической манипуляции может привести больному больше вреда, чем пользы, и даже может быть опасно для жизни больного – это и есть противопоказания. Основные из них перечислены ниже:
- выраженный отек мозга;
- резко повышенное внутричерепное давление;
- наличие в головном мозге объемного образования;
- окклюзионная гидроцефалия.
Эти 4 синдрома при проведении спинномозговой пункции могут привести к осевому вклинению – угрожающему жизни состоянию, когда часть мозга опускается в большое затылочное отверстие – нарушается функционирование жизненно важных центров, расположенных в нем, и больной может погибнуть. Вероятность вклинения повышается при использовании толстой иглы и выведении из спинномозгового канала большого количества ликвора.
Если проведение пункции является необходимостью, выводить следует минимально возможное количество спинномозговой жидкости, а в случае появления признаков вклинения, срочно ввести через пункционную иглу нужное количество жидкости извне.
Другими противопоказаниями являются:
- гнойничковые высыпания в области поясницы;
- заболевания свертывающей системы крови;
- прием препаратов, разжижающих кровь (антиагрегантов, антикоагулянтов);
- кровоизлияние из разорвавшейся аневризмы сосуда головного или спинного мозга;
- блокада подпаутинного пространства спинного мозга;
- беременность.
Эти 5 противопоказаний являются относительными – в ситуациях, когда проведение поясничной пункции жизненно необходимо, ее проводят и при них, просто учитывают риск развития тех или иных осложнений.
Во время проведения данной манипуляции больной, как правило, находится в положении лежа на боку с наклоненной к груди головой и прижатыми к животу, согнутыми в коленях ногами. Именно в такой позе место прокола становится максимально доступным врачу. Иногда больной находится в положении не лежа, а сидя на стуле, при этом он наклоняется вперед и кладет руки на стол, а голову на руки. Однако это положение в последнее время используют все реже и реже.
Детям прокол осуществляют в промежутке между остистыми отростками 4 и 5 поясничных позвонков, а взрослым немного выше – между 3 и 4 поясничными позвонками. Некоторые пациенты боятся проводить пункцию, поскольку считают, что при проведении ее может быть задет спинной мозг, однако это не так! Спинной мозг взрослого человека заканчивается примерно на уровне 1-2 поясничных позвонков. Ниже его просто нет.
Кожу в области прокола обрабатывают растворами спирта и йода поочередно, после чего вводят обезболивающший препарат (новокаин, лидокаин, ультракаин) сначала внутрикожно, до образования так называемой лимонной корки, затем подкожно и глубже, по ходу прокола.
Пункцию (прокол) выполняют специальной иглой с мандреном (это стержень для закрытия просвета иглы) в плоскости спереди назад, но не перпендикулярно к пояснице, а под небольшим углом – снизу вверх (по ходу остистых отростков позвонков, между ними). При отклонении иглы от срединной линии она, как правило, упирается в кость. Когда игла проходит все структуры и попадает в спинномозговой канал, специалист, проводящий пункцию, ощущает как бы провал; если такое ощущение отсутствует, но при снятии мандрена через иглу проходит ликвор, это является признаком того, что цель достигнута и игла в канале. Если игла введена правильно, но спинномозговая жидкость не вытекает, врач просит больного покашлять или приподнимает головной конец его, чтобы увеличить давление ликвора.
Когда в результате многочисленных проколов появляются спайки, добиться появления ликвора бывает очень сложно. В этом случае врач попытается осуществить пункцию на другом, выше или ниже стандартного, уровне.
Чтобы измерить давление в подпаутинном пространстве, к игле присоединяют специальную пластиковую трубочку. У здорового человека давление ликвора составляет от 100 до 200 мм рт ст. Для получения точных данных, врач попросит пациента максимально расслабиться. Уровень давления можно оценить и приблизительно: 60 капель ликвора в минуту соответствуют нормальному давлению. При воспалительных процессах в мозге или других состояниях, способствующих увеличению объема ликвора, давление увеличивается.
Чтобы оценить проходимость подпаутиного пространства, проводят специальные пробы: Стукея и Квеккенштеда. Пробу Квеккенштеда осуществляют следующим образом: определяют исходное давление, затем на максимум 10 секунд сжимают яремные вены обследуемого. Давление во время проведения пробы возрастает на 10-20 мм водного столба, а через 10 секунд после восстановления кровотока нормализуется. Проба Стукея: в области пупка надавливают кулаком в течение 10 секунд, в результате чего давление также повышается.
Существует 2 причины примеси крови в спинномозговой жидкости: кровоизлияние под паутинную оболочку и повреждение сосуда во время осуществления прокола. Чтобы отдифференцировать их друг от друга, ликвор собирают в 3 пробирки. Если примесью крови является кровоизлияние, жидкость будет равномерно окрашена в алый цвет. Если же ликвор от 1й к 3й пробирке становится чище, вероятно, кровь возникла в результате травмирования сосуда при пунктировании. Если кровоизлияние невелико, окрашивание ликвора в алый цвет может быть еле заметным или не заметным вовсе. В таком случае обязательно будут выявлены изменения при лабораторном его исследовании.
Как правило, спинномозговую жидкость собирают в 3 пробирки: на общий анализ, биохимическое и микробиологическое исследование.
При проведении общего анализа лаборант оценивает плотность, pH, цвет, прозрачность жидкости, считает цитоз (количество клеток в 1 мкл), определяет содержание белка. При необходимости определяют и другие клетки: опухолевые, клетки эпидермы, арахноэндотелия и другие.
Плотность ликвора в норме равна 1,005-1,008; повышается она при воспалении, снижается – при избытке жидкости.
Нормальное значение рH – 7,35-7,8; повышается он в случае паралича, нейросифилиса, эпилепсии; снижается при менингите и энцефалите.
Здоровый ликвор бесцветен и прозрачен. Темный цвет его говорит о желтухе или метастазах меланомы, желтый – признак повышенного уровня в нем белка или билирубина, а также перенесенного кровоизлияния в подпаутинное пространство.
Мутным ликвор становится при повышенном содержании лейкоцитов (выше 200-300 в 1 мкл). При бактериальной инфекции определяется нейтрофильный цитоз, при вирусной – лимфоцитарный, при паразитозах – эозинофильный, при кровоизлиянии обнаруживается повышенное содержание в ликворе эритроцитов.
Белка в норме должно быть не более 0,45 г/л, но при воспалительных процессах в мозге, новообразованиях, гидроцефалии, нейросифилисе и других заболеваниях уровень его существенно повышается.
При биохимическом исследовании ликвора определяют уровень многих показателей, среди которых наиболее важны следующие:
- глюкоза (уровень ее составляет приблизительно 40-60% от уровня в крови и равен 2,2-3,9 ммоль/л; снижается при менингитах, повышается – при инсультах);
- лактат (норма для взрослых 1,1-2,4 ммоль/л; повышается при менингите бактериальной природы, абсцессах мозга, гидроцефалии, ишемии мозга; снижается при вирусном менингите);
- хлориды (в норме — 118-132 моль/л; увеличена концентрация при опухолях и абсцессах мозга, а также эхинококкозе; снижена – при менингитах, бруцеллезе, нейросифилисе).
Микробиологическое исследование проводят, окрашивая мазок цереброспинальной жидкости по одной из возможных методик (в зависимости от подозреваемого возбудителя), осуществляя посев жидкости на питательную среду. Таким образом определяется возбудитель заболевания и чувствительность его к антибактериальным препаратам.
Чтобы предотвратить возможное вытекание ликвора через пункционное отверстие, пациенту следует соблюдать постельный режим, находясь в горизонтальном положении, в течение 2-3 часов после пункции. Для профилактики развития осложнений операции или облегчения своего состояния в случае их появления, постельный режим следует продлить до нескольких суток. Исключить поднятие тяжестей.
Осложнения данной процедуры развиваются у 1-5 пациентов из 1000. Таковыми являются:
- осевое вклинение (острое – при повышенном внутричерепном давлении; хроническое – при неоднократно проводимых пункциях);
- менингизм (появление симптомов менингита при отсутствие воспаления как такового; является результатом раздражения мозговых оболочек);
- инфекционные заболевания центральной нервной системы вследствие нарушения правил асептики при проведении пункции;
- выраженные головные боли;
- повреждение корешков спинного мозга (возникают стойкие боли);
- кровотечения (если имелись нарушения свертывания крови или пациент принимал препараты, разжижающие кровь);
- межпозвонковая грыжа, возникающая в результате повреждения диска;
- эпидермоидная киста;
- менингеальная реакция (резкое повышение цитоза и уровня белка при содержании глюкозы в пределах нормы и отсутствии микроорганизмов в посеве, возникающее в результате введения в спинномозговой канал антибиотиков, химиопрепаратов, обезболивающих и рентгеноконтрастных веществ; как правило, быстро и бесследно регрессирует, но в ряде случаев становится причиной миелита, радикулита или арахноидита).
Итак, спинномозговая пункция – это важнейшая, очень информативная лечебно-диагностическая процедура, к которой существуют как показания, так и противопоказания. Целесообразность проведения ее определяет врач, и возможные риски оценивает он же. Подавляющее число пункций переносится пациентами хорошо, но иногда развиваются осложнения, в случае появления которых обследуемому следует незамедлительно рассказать о них лечащему врачу.
Образовательная программа по неврологии, лекция на тему «Люмбальная пункция»:
Медицинская анимация на тему «Люмбальная пункция. Визуализация»:
источник
Пункция спинного мозга у детей производится в детской больнице Сафра как с диагностическими, так и с лечебными целями. В ходе пункции — это слово в переводе с латинского языка означает “прокол”— в позвоночный канал вводится полая игла. Спинной мозг, находящийся в позвоночном канале, окружен цереброспинальной жидкостью, и ее небольшое количество можно забрать через иглу для последующего анализа. Кроме того, при необходимости непосредственно в цереброспинальную жидкость вводятся лекарственные препараты. Такой метод лечения называется интратекальным.
Цереброспинальная жидкость окружает спинной и головной мозг, предохраняя их от механических воздействий. При патологических процессах в центральной нервной системе в цереброспинальной жидкости появляются специфические признаки. Они могут указывать на кровотечение, инфекционный процесс или наличие злокачественных опухолей. Кроме того, важным диагностическим показателем является давление цереброспинальной жидкости, которое замеряют в процессе пункции.
Как отмечалось выше, пункция у детей может выполняться и с лечебными целями. Ее применяют при лечении детской гематоонкологии и для интратекальной химиотерапии у пациентов со злокачественными опухолями центральной нервной системы. В таких случаях препараты вводят непосредственно в позвоночный канал, чтобы обеспечить их высокую концентрацию в цереброспинальной жидкости и эффективно воздействовать на раковую опухоль.
Читайте больше об онкологическом отделении больницы Шиба — http://www.sheba-hospital.org.il/oncology-center.aspx.
Чтобы ввести иглу в спинномозговой канал, выполняют прокол кожи в люмбальной (поясничной) области, поэтому процедуру называют также люмбальной пункцией. Врач осторожно проводит иглу через межпозвоночный промежуток и достигает позвоночного канала на анатомическом участке, где имеется лишь цереброспинальная жидкость, но при этом отсутствует спинной мозг. Таким образом обеспечивается безопасность процедуры и исключается риск повреждения спинного мозга.
В Израиле люмбальную пункцию у детей обычно производят под краткосрочным общим наркозом. У подростков и детей постарше можно использовать местную анестезию.
В день процедуры необходимо прибыть в больницу не позже 8 утра. Вам предстоит встреча с врачом и анестезиологом, у ребенка также возьмут кровь на общий анализ. Процесс ожидания в очереди может продлиться достаточно долго, поэтому запаситесь терпением и возьмите с собой книгу или игрушку, чтобы развлечь ребенка.
Если пункцию предполагается выполнять под общим наркозом, за 6 часов до начала процедуры запрещается принимать пищу (в том числе, молочные смеси), а за 3 часа — пить любые жидкости. Если запланирована местная анестезия, место прокола можно дополнительно обезболить, смазав его мазью, снижающей чувствительность кожи (например, мазью «Эмла»).
В процедурной комнате находятся: врач, выполняющий пункцию, анестезиолог и медицинская сестра. Анестезиолог устанавливает ребенку внутривенный катетер, через который вводит препараты для наркоза или седации. Иногда используют ингаляционный (масочный) наркоз. Седативные средства применяют в комбинации с местной анестезией; они вызывают помутнение сознания и состояние, схожее с неглубоким сном. На первом этапе процедуры с ребенком может находиться один сопровождающий. После того, как ребенок заснул, сопровождающего просят выйти из процедурной комнаты.
Ребенка укладывают на бок, его колени при этом согнуты и прижаты груди (поза эмбриона). Если процедура проходит под местной анестезией, то пациента просят сесть, скрестив ноги и наклонившись вперед. Поясничный отдел спины дезинфицируют при помощи наружного антисептика и выполнят местное обезболивание.
Вся процедура занимает около получаса. После ее окончания ребенка переводят в специальную палату, где он постепенно пробуждается от наркоза и где его могут навестить родители.
В течение первого часа ребенок должен оставаться в постели. После окончательного пробуждения можно понемногу начать пить, а затем — после осмотра врача — принимать пищу маленькими порциями. Через непродолжительное время ребенка выписывают из стационара или переводят в обычное отделение.
- Головная боль. Для ее облегчения рекомендуется пить много жидкости, можно воспользоваться болеутоляющим средством в соответствии с указанием врача. Обычно головная боль проходит через считанные часы, но иногда она продолжается несколько дней.
- Боль в спине. Болевые ощущения в месте прокола проходят в течение нескольких минут. Если они продолжаются дольше, попросите врача порекомендовать болеутоляющий препарат.
- Неврологические расстройства. Немедленно сообщите лечащему персоналу, если у ребенка наблюдаются нарушения движения нижних конечностей или задержка мочи.
Процесс анализа спинномозговой жидкости занимает несколько часов. Если выполнялся посев для бактериологического исследования, то его результаты будут готовы через неделю. Данные поступают лечащему врачу, у которого вы сможете получить всю необходимую информацию.
источник
Данная процедура – пример взаимозависимых вмешательств. Пункцию проводит врач в процедурном кабинете, кроме врача участвуют 2 медсестры. Помещение перед пункцией обрабатывается хлорсодержащими растворами, кварцуется в течение 30 минут.
Алгоритм действий:
| Выполнение. | Обоснование. |
| 1. Объяснить (ребёнку) родственникам цель и ход процедуры. Получить согласие. | — Соблюдение права пациента на информацию. |
| 2. Приготовить: специальную стерильную иглу с мандреном, 5 стерильных пробирок в штативе, пинцет, спирт, йод, марлевые шарики, клеол. | — Оснащение, необходимое для проведения манипуляции. |
| 3. Ребенка уложить на стол набок без подушки, голову сгибают к подбородку, ноги подтягивают к животу. М/сестра фиксирует ребенка в таком положении. | — Положение, позволяющее правильно выполнить манипуляцию. В таком положении спина выгибается, и промежутки между позвонками увеличиваются. |
| 4. Надеть маску, вымыть руки с мылом, надеть перчатки, обработать руки спиртом. | — Соблюдение правил асептики и антисептики. |
| 5. Врач дезинфицирует йодом и спиртом кожу вдоль позвоночника, м/сестра прощупывает ости подвздошных костей ребенка и соединяет их прямой линией тампоном, смоченным йодом. | — Эта линия пересекает позвоночник на уровне остистых отростков 3-4 поясничных позвонков, между которыми следует провести прокол (у грудных детей между 2-3 позвонками). |
| 6. Место предполагаемого прокола м/сестра обкалывает подкожно 0,25% раствором новокаина. | — Для уменьшения местной болевой чувствительности. |
| 7. Сделав прокол, врач вынимает мандрен из иглы. | — Через мандрен должна выделяться спинномозговая жидкость. |
| 8. Первые капли спинномозговой жидкости не собирают, они должны упасть в таз, стоящий на полу. Затем м/сестра подставляет стерильные пробирки и собирает по 2-3 мл в каждую пробирку, в общем количестве 6-8 мл. Кроме того, 1-2 капли берут в пробирку для реакции Панди. | — Первые капли спинномозговой жидкости могут быть инфицированы, поэтому их не собирают. |
| 9. После забора спинномозговой жидкости иглу осторожно вынимает врач, а место прокола заклеивает стерильной ватой, смоченной клеолом. | — Соблюдение правил асептики. |
| 10. Две пробирки направляют в клиническую лабораторию для биохимического и цитологического исследования (подсчет форменных элементов, определение кол-ва белка, сахара, хлоридов). Третью пробирку направляют в бак.лабораторию в стакане с теплой водой или в грелках. Четвертую пробирку – в вирусологическую лабораторию, если предполагается вирусный характер заболевания, в термосе со льдом. | — Доставка материала к месту исследования. Температурный и временной режим необходимо соблюдать, чтобы не погибла полученная микрофлора. |
Больного в горизонтальном положении перекладывают на каталку животом вниз и м/сестра доставляет его в палату, где его перекладывают на кровать. В течение 2 часов ребенок должен лежать без подушки на животе спокойно. Кормить его не следует. В течение двух суток следить, чтобы ребёнок соблюдал строгий постельный режим.
Из клинической лаборатории ответ может быть получен через несколько часов. Из бак.лаборатории – результаты бактериоскопии готовы в тот же день, результаты посева – через 3-4 дня. Если у ребёнка после спинномозговой пункции появляются слабость, головная боль, боли в пояснице, тошнота, иногда рвота, задержка мочеиспускания, боли в ногах по ходу нервных стволов, шаткая походка после отмены строгого постельного режима, необходимо пригласить к ребёнку врача. Вышеперечисленные симптомы – проявления постпункционного синдрома. Данные явления при проведении специфической терапии исчезают бесследно через 2-3 дня.
Не нашли то, что искали? Воспользуйтесь поиском:
источник
1) диагностика болезней ЦНС (менингит, субарахноидальное кровоизлияние);
2) гидроцефалия (для удаления избытка ликвора и уменьшения внутричерепного давления).
а) три стерильные пробирки;
в) игла (2,5 см) 22-го калибра с мандреном (или игла для внутривенных вливаний с мандреном);
г) 1% лидокаин (для местной анестезии);
д) 5% спиртовый раствор йода и 70% раствор этилового спирта (для обработки операционного поля);
е) стерильные резиновые одноразовые перчатки.
Показания и противопоказания для проведения
люмбальной пункции у новорождённых детей
Судорожный синдром неясной этиологии.
Гипертермия неясной этиологии.
Ригидность затылочных мышц, гиперестезия.
Прогрессирующее угнетение ЦНС или резкое возбуждение неясной этиологии.
Быстро нарастающая внутричерепная гипертензия (напряжение и выбухание большого родничка, расхождение черепных швов, экстензорная гипертония в ногах).
Сочетание любого из указанных выше синдромов с признаками «инфекционного токсикоза» без явных клинических очагов.
Геморрагический синдром, кроме ДВС.
Люмбальную пункцию осуществляют через 2 ч после кормления новорождённого ребёнка в процедурном кабинете.
Помощник удерживает ребёнка на боку в согнутом положении (коленно-грудная позиция) и следит за дыханием новорождённого.
Найти анатомические ориентиры для пункции – точка пересечения позвоночника и линии между гребешками подвздошных костей (обычно на уровне LIV– LV).
Широко обработать кожу (до гребня подвздошной кости) в месте пункции 70 % раствором этилового спирта и 5 % спиртовым раствором йода, в момент начала прокола удалить йод с кожи 70 % раствором спирта, так как йод раздражает оболочки спинного мозга.
Обложить область пункции стерильными пелёнками: одну положить под ребёнка, а второй накрыть всё, кроме выбранного для пункции межпозвонкового промежутка.
Зафиксировать пальцем смещённую книзу кожу между остистыми отростками позвонков (профилактика ликворреи) и быстро ввести иглу с мандреном по средней линии над остистым отростком LVпод прямым углом к линии позвоночника на глубину 0,5 см по направлению к пупочному кольцу. При прохождении через твёрдую мозговую оболочку можно ощутить «провал» иглы в субарахноидальное пространство.
Удалить мандрен из иглы, измерить давление или определить скорость вытекания жидкости (струя, частые или редкие капли) и собрать ликвор по 1 мл в каждую стерильную пробирку:
— пробирка № 1 для окрашивания по Граму (бактериоскопия), посева на питательные среды (для выявления грибковой флоры – на питательную среду Сабуро) и определения чувствительности возбудителей к антибиотикам (при менингитах);
— пробирка № 2 для определения уровня сахара (глюкозы) и белка;
— пробирка № 3 для подсчета клеток и их дифференцировки.
При выведении 1 мл ликвора его давление снижается на 10-15 мм H2O. При внутричерепной гипертензии ликвор удаляют осторожно и мандрен полностью не вынимают. Если жидкость не вытекает, то иглу можно продвинуть ещё на 0,5 см. Если игла не попала в субарахноидальное пространство, то её вынимают и делают повторный прокол в области LIII– LIV.
Если в первой пробирке имеется примесь крови («техническая кровь»), то необходимо проследить за очищением ликвора во 2-й и 3-й пробирках:
— если примесь крови исчезла, значит пункция проведена травматично (ранен венозный сосуд);
— если примесь крови не исчезает и формируются сгустки, то вероятнее всего пунктирован сосуд (при отсутствии ликвора необходимо сделать повторную пункцию);
— если примесь крови не исчезает и не формируется сгусток, то у новорождённого имеется внутрижелудочковое кровоизлияние.
Быстро удалить иглу, кожа должна вернутся в исходное положение, которое было до пункции. Место пункции смазать 5 % спиртовым раствором йода.
Ребёнка уложить в кровать в горизонтальном положении на животе (без подушки).
Кормить новорождённого можно через 2 ч после люмбальной пункции. Никаких процедур (массаж, гимнастику, физиотерапию) в этот день ребёнку не назначать.
Инфекционные процессы (бактерии, грибки) развиваются при несоблюдении стерильной техники выполнения люмбальной пункции.
Эпидермоидная опухоль спинномозгового канала является результатом выполнения люмбальной пункции иглой без мандрена.
Грыжевое выпячивание мозговой ткани в большое затылочное отверстие встречается не часто, так как у новорождённых открыты роднички и швы.
Повреждение спинного мозга и нервов. Для исключения этого осложнения необходимо всегда делать люмбальную пункцию ниже четвертого поясничного позвонка (LIV).
источник
Спинномозговая пункция — это важнейший диагностический метод при ряде неврологических и инфекционных заболеваний, а также один из путей введения лекарств и средств для анестезии. Использование современных методов исследования, таких как КТ и МРТ, сократило число производимых пункций, однако полностью отказаться от нее специалисты пока не могут.

Ликвор, или спинномозговая жидкость, циркулирует под мозговыми оболочками и в желудочковой системе, обеспечивая трофику нервной ткани, опору и защиту головного и спинного мозга. При патологии его количество может увеличиваться, провоцируя нарастание давления в черепной коробке, инфекции сопровождаются изменением клеточного состава, при кровоизлияниях в нем обнаруживают кровь.
Прокол в поясничной области может носить как чисто диагностический характер, когда врач назначает пункцию для подтверждения или постановки правильного диагноза, так и лечебную, если в субарахноидальное пространство вводятся лекарства. Все чаще пункция используется для обеспечения анестезии при операциях на органах брюшной полости и малого таза.
Как и любое инвазивное вмешательство, пункция «спинного мозга» имеет четкий перечень показаний и противопоказаний, без учета которых невозможно обеспечить безопасность пациента во время процедуры и после нее. Просто так подобное вмешательство не назначается, но и преждевременно паниковать, если врач считает его необходимым, тоже не нужно.
Показаниями к спинномозговой пункции считаются:
- Вероятная инфекция мозга и его оболочек — сифилис, менингит, энцефалит, туберкулез, бруцеллез, сыпной тиф и др.;
- Диагностика внутричерепных кровоизлияний и новообразований, когда другие методы (КТ, МРТ) не дают нужного объема информации;
- Определение ликворного давления;
- Кома и другие виды расстройства сознания без признаков дислокации и вклинения стволовых структур;
- Необходимость введения цитостатиков, антибактериальных средств непосредственно под оболочки головного или спинного мозга;
- Введение контраста при рентгенографии;
- Удаление избытка ликвора и уменьшение внутричерепного давления при гидроцефалии;
- Демиелинизирующие, иммунопатологические процессы в нервной ткани (рассеянный склероз, полинейрорадикулоневрит), системная красная волчанка;
- Необъяснимая лихорадка, когда патология других внутренних органов исключена;
- Проведение спинальной анестезии.
Опухоли, нейроинфекции, кровоизлияния, гидроцефалия могут считаться абсолютными показаниями к пункции «спинного мозга», в то время как при рассеянном склерозе, волчанке, необъяснимой лихорадке она не всегда обязательна и от нее можно отказаться.
При инфекционном поражении ткани мозга и его оболочек спинномозговая пункция носит не только важное диагностическое значение для определения вида возбудителя. Она дает возможность определить характер последующего лечения, чувствительность микробов к конкретным антибиотикам, что немаловажно в процессе борьбы с инфекцией.
При повышении внутричерепного давления пункция спинного мозга считается едва ли не единственным способом удалить излишки жидкости и избавить больного от многих неприятных симптомов и осложнений.
Введение противоопухолевых средств непосредственно под оболочки мозга значительно повышает их концентрацию в очаге неопластического роста, что дает возможность не только более активного влияния на опухолевые клетки, но и применения большей дозировки лекарственных средств.
Таким образом, спинномозговую жидкость берут для определения ее клеточного состава, наличия возбудителей, примеси крови, выявления опухолевых клеток и измерения давления ликвора в путях его циркуляции, а сам прокол проводят при введении лекарств или анестетиков.
При определенной патологии проведение пункции может нанести существенный вред и даже вызвать гибель больного, поэтому перед ее назначением обязательно исключаются возможные препятствия и риски.
Противопоказания к спинномозговой пункции включают:
- Признаки или подозрение на дислокацию структур мозга при его отеке, новообразовании, кровоизлиянии — уменьшение давления ликвора ускорит вклинение стволовых отделов и может вызвать гибель пациента прямо во время процедуры;
- Гидроцефалия, вызванная механическими препятствиями для движения ликвора (спайки после инфекций, операций, врожденные пороки);
- Нарушения свертываемости крови;
- Гнойные и воспалительные процессы кожи в месте прокола;
- Беременность (относительное противопоказание);
- Разрыв аневризмы с продолжающимся кровотечением.
Особенности проведения и показаний к спинномозговой пункции определяют характер предоперационной подготовки. Как и перед любой инвазивной процедурой, пациенту предстоит сдать анализы крови и мочи, пройти исследование свертывающей системы крови, КТ, МРТ.
Чрезвычайно важно оповестить врача обо всех принимаемых препаратах, аллергических реакциях в прошлом, сопутствующей патологии. Минимум за неделю отменяются все антикоагулянты и ангиагреганты из-за риска кровотечения, а также противовоспалительные средства.
Женщины, которым планируется пункция спинномозговой жидкости и, особенно, при рентгеноконтрастных исследованиях, должны быть уверены в отсутствии беременности, чтобы исключить негативное влияние на плод.
Пациент либо приходит на исследование сам, если пункция планируется в амбулаторных условиях, либо его доставляют в процедурный кабинет из отделения, где он проходит лечение. В первом случае стоит заранее обдумать, как и с кем придется добираться домой, так как после манипуляции возможны слабость и головокружение. Перед пункцией специалисты рекомендуют не есть и не пить минимум 12 часов.

Обычно спинномозговая пункция не требует общего наркоза, достаточно ввести местные анестетики, чтобы пациент комфортно ее перенес. В более редких случаях (аллергия на новокаин, например) допускается пункция без анестезии, а больной предупреждается о возможной болезненности. Если есть риск отека мозга и его дислокации при проведении спинномозговой пункции, то целесообразно введение фуросемида за полчаса до процедуры.
Для осуществления пункции спинномозговой жидкости обследуемого укладывают на жесткий стол на правом боку, нижние конечности подняты к брюшной стенке и обхвачены руками. Возможно выполнение прокола в сидячем положении, но при этом спина также должна быть как можно больше согнута. У взрослых допускаются проколы ниже второго поясничного позвонка, у детей ввиду риска повреждения спинномозговой ткани — не выше третьего.
Техника спинномозговой пункции не представляет никаких трудностей для обученного и опытного специалиста, а ее тщательное соблюдение помогает избежать серьезных осложнений. Пункция спинномозговой жидкости включает несколько последовательных этапов:
- Подготовительный — стерильная игла с мандреном, емкости для сбора ликвора, одна из которых — стерильная с пробкой, готовятся медсестрой непосредственно перед процедурой; врач использует стерильные перчатки, которые дополнительно протираются спиртом;
- Пациент ложится на правый бок, сгибает ноги в коленях, помощник дополнительно сгибает позвоночник больного и фиксирует его в этой позе;
- Медсестра, помогающая в проведении операции, смазывает место введения иглы в поясничной области, начиная с точки пунктирования и к периферии, дважды йодом, потом трижды этанолом для удаления йода;
Указанный алгоритм действий обязателен вне зависимости от показаний и возраста больного. От аккуратности действий врача зависит риск опаснейших осложнений, а в случае спинномозговой анестезии — степень и длительность обезболивания.
Объем жидкости, добытой при пункции, составляет до 120 мл, но для диагностики достаточно 2-3 мл, используемых для дальнейшего цитологического и бактериологического анализов. Во время пункции возможна болезненность в месте прокола, поэтому особенно чувствительным пациентам показано обезболивание и введение успокоительных препаратов.
В течение всей манипуляции важно соблюдать максимальную неподвижность, поэтому взрослых удерживает в нужной позе помощник врача, а ребенка — один из родителей, который также помогает малышу успокоиться. У детей анестезия обязательна и позволяет обеспечить спокойствие пациенту, а врачу дает возможность аккуратно и не спеша действовать.
Многие больные боятся пункции, так как заведомо уверены, что это больно. В действительности же прокол вполне терпим, а боль чувствуется в момент проникновения иглы через кожу. По мере того, как мягкие ткани «пропитываются» анестетиком, боль уходит, появляется чувство онемения или распирания, а затем и вовсе все негативные ощущения проходят.
Если в процессе пункции был задет нервный корешок, то неизбежна резкая боль, подобная той, которая сопровождает радикулит, однако эти случаи относят скорее к осложнениям, нежели к нормальным ощущениям при проколе. В случае спинномозговой пункции при повышенном количестве ликвора и внутричерепной гипертонии по мере удаления избытка жидкости пациент отметит облегчение, постепенное исчезновение чувства давления и боли в голове.
После взятия ликвора пациента не поднимают, а доставляют в лежачем положении в палату, где он как минимум два часа лежит на животе без подушки под головой. Малышей до года укладывают на спину с подушкой под ягодицами и ножками. В ряде случаев опускают головной конец кровати, что позволяет снизить риск дислокации мозговых структур.
Первые несколько часов пациент находится под тщательным врачебным наблюдением, каждые четверть часа специалисты контролируют его состояние, так как до 6 часов может продолжаться ток ликвора из пункционного отверстия. При появлении признаков отека и дислокации мозговых отделов оказываются неотложные мероприятия.
После спинномозговой пункции необходим строгий постельный режим. Если показатели ликвора в норме, то через 2-3 дня можно вставать. В случае аномальных изменений в пунктате пациент остается на постельном режиме до двух недель.
Уменьшение объема жидкости и некоторое снижение внутричерепного давления после спинномозговой пункции могут спровоцировать приступы головной боли, которая может длиться около недели. Ее снимают анальгетиками, но в любом случае при таком симптоме следует поговорить с врачом.
Забор ликвора для исследования может быть сопряжен с определенными рисками, а при нарушении алгоритма пункции, недостаточно тщательной оценке показаний и противопоказаний, тяжелом общем состоянии пациента вероятность осложнений увеличивается. Наиболее вероятными, хотя и редкими, осложнениями спинномозговой пункции считаются:
- Смещение мозга вследствие оттока большого объема ликвора с дислокацией и вклиниванием стволовых отделов и мозжечка в затылочное отверстие черепа;
- Боли в пояснице, ногах, нарушения чувствительности при травме корешка спинного мозга;
- Послепункционная холестеатома, когда в канал спинного мозга попадают клетки эпителия (при использовании некачественных инструментов, отсутствии мандрена в иглах);
- Кровоизлияние при травмировании венозного сплетения, в том числе — субарахноидальное;
- Инфицирование с последующим воспалением мягких оболочек спинного или головного мозга;
- При попадании в подоболочечное пространство антибактериальных препаратов или рентгеноконтрастных веществ — симптомы менингизма с сильной головной болью, тошнотой, рвотой.
Последствия после правильно проведенной спинномозговой пункции редки. Эта процедура дает возможность диагностики и эффективного лечения, а при гидроцефалии сама является одним из этапов борьбы с патологией. Опасность при пункции может быть связана с проколом, при котором возможен занос инфекции, с повреждением сосудов и кровотечением, а также нарушением функции головного или спинного мозга. Таким образом, спинномозговую пункцию нельзя считать вредной или опасной при правильной оценке показаний и риска и соблюдении алгоритма процедуры.
Результат цитологического анализа ликвора готов в день исследования, а при необходимости бактериологического посева и оценки чувствительности микробов к антибиотикам ожидание ответа может растянуться до недели. Это время необходимо, чтобы микробные клетки начали размножаться на питательных средах и показали свою реакцию на конкретные препараты.
Нормальная спинномозговая жидкость не имеет цвета, прозрачна, не содержит эритроцитов. Допустимое количество белка в ней — не более 330 мг в литре, уровень сахара составляет примерно половину от такового в крови больного. Возможно нахождение в ликворе лейкоцитов, но у взрослых нормой считается показатель до 10 клеток на мкл, у детей — несколько выше в зависимости от возраста. Плотность составляет 1,005-1,008, рН — 7,35-7,8.
Примесь крови в ликворе свидетельствует о кровоизлиянии под оболочки мозга либо о травмировании сосуда при проведении процедуры. Чтобы различить эти две причины, жидкость отбирают в три емкости: при кровоизлиянии она окрашена гомогенно в красный цвет во всех трех пробах, а при повреждении сосуда — светлеет от 1 к 3-й пробирке.
Плотность спинномозговой жидкости тоже меняется при патологии. Так, в случае воспалительной реакции она повышается за счет клеточности и белкового компонента, а при излишке жидкости (гидроцефалия) — уменьшается. Параличи, поражение мозга сифилисом, эпилепсия сопровождаются увеличением показателя рН, а при менингите и энцефалите он падает.
Ликвор может темнеть при желтухах или метастазах меланомы, желтеет при увеличении содержания белка и билирубина, после перенесенного ранее кровоизлияния под оболочки мозга.
Помутнение спинномозговой жидкости — очень тревожный симптом, который может говорить о лейкоцитозе на фоне бактериального инфицирования (менингит). Увеличение числа лимфоцитов характерно для вирусных инфекций, эозинофилов — для паразитарных инвазий, эритроцитов — для кровоизлияний. Содержание белка возрастает при воспалении, опухолях, гидроцефалии, инфекционном поражении мозга и его оболочек.
Биохимический состав ликвора также говорит о патологии. Уровень сахара понижается при менингите, а повышается при инсультах, молочная кислота и ее производные нарастают в случае менингококкового поражения, при абсцессах мозговой ткани, ишемических изменениях, а вирусное воспаление, наоборот, ведет к снижению лактата. Хлориды возрастают при новообразованиях и абсцедировании, снижаются при менингите, сифилисе.
По отзывам пациентов, перенесших спинномозговую пункцию, процедура не доставляет существенного дискомфорта, особенно, если ее проводит высококвалифицированный специалист. Негативные последствия крайне редки, а основное беспокойство больные испытывают на этапе подготовки к процедуре, в то время как сама пункция, проводимая под местной анестезией, проходит безболезненно. По истечении месяца после диагностической пункции пациент может вернуться к привычному образу жизни, если иного не потребует результат исследования.
источник
Манипуляция по забору жидкости спинного мозга дает информацию о многих заболеваниях. Процедуру именуют люмбальной либо спинномозговой пункцией, поясничным проколом. Диагностическая ценность метода превышает его возможные осложнения. Сейчас процедура используется реже из-за широкого применения нейровизуализационных методик (МРТ, КТ).
Медицинская процедура, во время которой делается прокол подпаутинной (субарахноидальной) области в районе поясничного отдела называют люмбальной пункцией. Впервые ее начали делать более 100 лет назад. Суть метода заключается в проколе оболочки каудального отдела спинномозгового канала для забора спинномозговой жидкости (ликвора).
Методика предназначена только для медицинских манипуляций. Спинномозговая пункция имеет несколько целей:
- Диагностическая – анализ позвоночной жидкости для выявления патологических процессов в головном и спинном мозге.
- Терапевтическая – уменьшение давления в спинномозговом канале путем эвакуации жидкости, субарахноидальное введение лекарств, что ускоряет их действие.
- Обезболивающая – проведение многих видов хирургических вмешательств без использования общего наркоза.
Люмбальный прокол проводится только квалифицированным специалистом в условиях больницы. Если его осуществляет опытный врач, риск вероятных опасных последствий минимален. Он выражается в следующих состояниях:
- повышение ВЧД (внутричерепного давления, особенно опасно при опухоли мозга);
- образование грыжи в области укола;
- киста эпидермоидная (при заносе в церебральный канал клеток эпидермиса);
- холестеатома (опухолевидное образование в месте прокола);
- реакция менингеальная (изменение состава ликвора после введения контрастных или лекарственных средств);
- вклинение осевое (сдавливание костного кольца из-за резкой дислокации (смещения) мозговых структур);
- менингизм (раздражение оболочки спинного мозга, проявляющееся тошнотой, головной болью, сдавливанием мышц затылка).
Процедура прокола мозговой оболочки проводится строго по показаниям. Они делятся на абсолютные и относительные. Люмбальная пункция позвоночника показана при:
- инфекциях (вирусных, бактериальных, грибковых) центральной нервной системы;
- гнойных абсцессах органов ЦНС;
- подозрении на новообразования мозга;
- спастических состояниях конечностей;
- демиелинизирующих патологиях нервной системы;
- аутоимунных болезнях;
- анестезии позвоночника.
Эта группа состояний, при которых люмбальная пункция необходима. Абсолютные показания:
- энцефалит;
- менингит;
- кровоизлияние в субарахноидальное пространство;
- туберкулез;
- нейросифилис;
- бруцеллез;
- опухоли злокачественные, доброкачественные;
- арахноидит;
- ликворея (подтекание спинномозговой жидкости);
- гидроцефалия;
- гипертензия внутричерепная;
- лейкоз.
Когда проведение люмбального забора ликвора не связано с угрозой для жизни пациента, показания считаются относительными. К ним относят:
- синдром Гийена-Барре, рассеянный склероз;
- паралич нижних или верхних конечностей;
- эмболия сосудов септическая;
- полирадикулит в стадии обострения;
- травма черепно-мозговая;
- лихорадка неясной этиологии у детей до 2 лет;
- инсульт (ишемический, геморрагический).
Существует перечень состояний, при которых манипуляция запрещена. Общие противопоказания к люмбальной пункции:
- отек мозга;
- гнойники и другие кожные высыпания в области укола;
- повышение ВЧД;
- нарушения свертывания крови;
- наличие большой мозговой опухоли;
- беременность;
- разрыв аневризмы сосуда спинного либо головного мозга;
- гидроцефалия окклюзионная;
- блокада субарахноидальной области;
- прием лекарств, разжижающих кровь (Варфарин, Клопидогрел, Аспирин, Напроксен натрия).
Пункция спинномозговой жидкости невозможна без предварительной подготовки. Основные правила:
- Проведение общеклинических исследований крови и мочи.
- Осмотр, пальпация поясничной области позвоночника на предмет возможных деформаций.
- Информирование врача о лекарствах, влияющих на свертываемость крови (антикоагулянты, НПВС, антиагреганты), недавно перенесенных инфекционных болезнях, аллергии на контрастные вещества, анестетики.
- Проведение УЗИ для получения информации об отсутствии беременности.
- Исключение потребления пищи за 12 часов до процедуры, воды – за 4 часа до укола.
- Подписание согласия на проведение пункции.
Процедура выполняется в определенном алгоритме. Этапы люмбальной пункции:
- Пациента укладывают горизонтально на бок или усаживают на стул. Ноги при этом согнуты в коленях, максимально подтянуты к груди (поза эмбриона).
- Медсестра делает укол новокаинового раствора для обезболивания процедуры.
- Врач отмечает место прокола, обрабатывает его антисептиком (йодом, спиртом).
- Игла Бира с направляющим стержнем (мандреном) вводится между 2 и 3 либо 3 и 4 позвонками поясничной области с уклоном вверх.
- Острие продвигается сквозь мозговую оболочку на глубину до 7 см.
- Производится забор ликвора или введение контраста, лекарственного средства. Объем взятой спинномозговой жидкости составляет 2-8 мл для диагностики, 30-40 мл – для снижения внутричерепного давления.
- Мандрен извлекается, свободно вытекает немного ликвора.
- Место прокола обрабатывается антисептиком, накладывается стерильная повязка.
- Пациент ложится животом на кушетку и сохраняет неподвижное состояние около 2 часов.
Алгоритм проведения процедуры у малышей практически совпадает с манипуляцией у взрослых. Люмбальная пункция у детей отличается следующими моментами:
- Малышам до 2 лет манипуляцию проводят под общим наркозом.
- Область введения иглы – между 4 и 5 остистыми отростками поясничных позвонков.
- Введение мандрена проводится перпендикулярно позвоночнику на глубину не более 2 см.
Люмбальная манипуляция безопасна при грамотном ее выполнении. Существует вероятность развития постпункционных осложнений. Для их предупреждения важно выполнять медицинские рекомендации – соблюдение постельного режима, запрет на поднятие тяжестей в течение 2 суток с момента проведения процедуры.
К возможным осложнениям относятся:
- Цефалгия (головная боль) – возникает из-за резкого снижения ВЧД вследствие вытекания ликвора. Если через неделю состояние не проходит, надо обратиться к врачу.
- Травмы – повреждение иглой спинномозговых нервных корешков. Требуется прием обезболивающих средств, постельный режим.
- Боль, вытекание спинномозговой жидкости в месте прокола – необходимо лежать в течение 1-3 дней.
- Инфекция – нарушения правил асептики при процедуре требуют назначения антибактериальных препаратов.
- Осложнения дислокационные – проведение предварительного изучения срединных мозговых структур с помощью РЕГ (реоэнцефалография), ЭЭГ (электроэнцефалография).
- Геморрагии – возможно развитие спинальной гематомы, кровотечения, что требует немедленно медицинского вмешательства.
Во время и после процедуры проводится изучение ликвора. Этапы анализа и критерии оценки результатов:
- Проведение общего исследования ликвора. Изучение характеристик:
- Плотности – норма у взрослых 1,005-1,008. Превышение означает наличие воспаления, снижение – избыток ликворной жидкости.
- Давления ликвора (60 капель/ минуту) – превышение нормы говорит о развитии воспалительного процесса.
- Значения рН (7,35-7,8) – увеличенные показатели свидетельствуют о нейросифилисе, эпилепсии, параличе, уменьшенные – о менингите, энцефалите.
- Цвета – о здоровой нервной системе говорит прозрачный и бесцветный ликвор. Если он желтый (у новорожденных считается нормой) – это признак кровоизлияния в подпаутинное пространство, повышение билирубина. Темный цвет говорит о метастазах меланомы.
- Уровня лейкоцитов (200-300 в 1 мкл.) – повышение показателя помогает диагностировать кровоизлияние, лимфоцитарную, эозинофильную инфекции, нейтрофильный цитоз.
- Содержания белка (до 0,45 г/л) – повышение отмечается при гидроцефалии, воспалительных процессах мозга, опухолях.
- Биохимический анализ спинномозговой жидкости:
- Лактат (1,1-2,4 ммоль/л) – увеличение наблюдается при ишемии, абсцессе мозга, бактериальном менингите. Заниженные показатели свидетельствуют о патологиях вирусного характера.
- Глюкоза (2,2-3,9 ммоль/л) – при инсульте диагностируется повышение показателей, понижение – при менингите.
- Хлориды (118-132 моль/л) – снижение отмечается при бруцеллезе, повышение – при эхинококкозе, опухолях и абсцессах мозга.
- Микробиологическое исследование – проводится окрашивание пробы мазка по методике, связанной с возможным возбудителем патологии. Посев жидкости на питательную среду помогает установить чувствительность микроорганизма к антибиотикам.
источник