Полимеразная цепная реакция (ПЦР) – это современный инструмент диагностики разнообразных инфекций, отличающийся высокой точностью. Анализ ПЦР позволяет определять возбудителей инфекционных заболеваний, опираясь на их генетический материал (РНК или ДНК). Биологическим материалом для исследования может служить кровь, мазок из половых органов, слюна и прочее.
Метод ПЦР был открыт в 1983. Его создатель Кэри Мюллис (США), за это открытие получил Нобелевскую премию в области химии. Уже за первые десять лет методика стала обязательным лабораторным исследованием во всем мире, получив признание ученых и врачей.
Анализ ПЦР в клинике ДИАНА
Медицинский центр Диана предлагает провести исследование по методике полимеразной цепной реакции в кратчайшие сроки и с высочайшим уровнем точности. Наша диагностическая база соответствует всем международным стандартам и требованиям.
На диагностику отправляют гинеколог, уролог или дерматолог. Анализ ПЦР дает возможность диагностировать большое число разнообразных инфекций. В эту группу попадают и скрытые, бессимптомные заболевания, находящиеся в инкубационном периоде:
С помощью метода ПЦР можно обнаружить:
- гепатит C, B;
- уреаплазмоз половых органов;
- ИППП – уреаплазмоз, трихомониаз, гарднереллез,;
- хламидиоз половых органов и дыхательных путей;
- микоплазмоз половых органов и дыхательных путей;
- бактериальный вагиноз;
- кандидоз половых органов;
- инфекционный мононуклеоз;
- туберкулез;
- сальмонеллез;
- туберкулез (легочные и внелегочные формы);
- листериоз, клещевые энцефалиты, болезнь Лайма;
- цитомегаловирусную, папилломавирусную, герпесную инфекцию;
- детские заразные болезни, выявляемые при беременности и до зачатия — краснуху, паротит, дифтерию, корь;
- ВИЧ.
При каждом из вышеперечисленных заболеваний, обнаруженным другим методом, желательно делать и ПЦР — исследование. Возбудители многих инфекций имеют несколько типов (штаммов), а более точная диагностика делает лечение эффективнее. Поскольку разные типы возбудителей обладают своими способами передачи инфекции, точное определение возбудителя помогает уберечь от заражения окружающих. Например, гепатитом А можно заразиться через общие предметы и посуду (болезнь грязных рук), а гепатитом С — только через кровь, медицинские инструменты и половые контакты. Это важно для тех, кто находится рядом с больным.
Метод основан на выявлении возбудителя по участкам ДНК или РНК. ПЦР напоминает криминалистику, когда преступника находят по частичкам кожи или волосам, оставленным на месте преступления. Поскольку каждый живой организм имеет уникальную структуру ДНК или РНК. Метод позволяет безошибочно идентифицировать микроорганизм, даже если он присутствует в исследуемом материале в минимальных количествах.
ПРЦ подходит для выявления скрытого носительства, нетипичных, стертых и прочих форм заразных заболеваний. Диагностика отличается высокой точностью, поэтому практически не дает ошибок и ложных результатов. Анализ часто назначается, как дополнительное обследование, чтобы выявить конкретный тип вируса или микроба.
Анализ ПЦР – результативный диагностический инструмент, позволяющий врачу не только правильно определить тип инфекционного возбудителя в организме больного, но также и количество микробов. Эта особенность позволяет методу ПЦР эффективно обнаруживать и хронические инфекции, к примеру, вирусный гепатит.
Преимущества методики заключаются в следующих особенностях:
- Универсальность . Метод дает возможность определить все известные на сегодняшний день микроорганизмы, вне зависимости от вида исследуемого материала.
- Специфичность . ПЦР позволяет определить ДНК вируса или бактерии со 100% точностью, что не дает ни один другой способ диагностики.
- Чувствительность – даже один мельчайший «обломок» ДНК или РНК может быть обнаружен и идентифицирован, благодаря быстрой реакции образования копий.
- Оперативность – поставить диагноз на основании полимеразной цепной реакции можно уже через несколько часов после забора биологического материала, что дает возможность своевременно приступить к лечению заболевания.
- Возможность проведения количественного анализа . Эта особенность важна при выявлении болезней, вызванных условно-патогенной флорой (например, молочницы). Повышенное содержание грибков кандида в организме вызывает заболевание, а нормальное количество до 10 3 — 104 КОЕ/тамп. – нет.
Недостатки ПЦР-диагностики – это необходимость в высокотехнологичном оборудовании и высококвалифицированных специалистах. Для анализа нужен специальный бокс-ламинар, где поддерживается необходимая температура и обеспечивается чистота эксперимента.
Чтобы понять, как именно следует подготовиться к предстоящему анализу ПЦР, пациент должен обязательно уточнить у своего врача, какой именно биологический материал планируется взять. От этого непосредственно зависит подготовка.
- Выделения из половых органов, мазок из шейки матки или мочеиспускательного канала, моча – посредством исследования данных вариантов материала методом ПЦР эффективно диагностируются инфекции половых органов.
- Вирусный гепатит C, ВИЧ инфекция требуют взятие крови на анализ ПЦР.
- С помощью мазка из зева можно подтвердить или опровергнуть факт наличия инфекционного мононуклеоза.
Для диагностики половых инфекций методом ПЦР у женщин, как правило, берут мазок из влагалища . При беременности действуют стандартные правила подготовки к анализу ПЦР.
- За пару дней до проведения ПЦР нужно отказаться от спринцеваний, средств интимной гигиены.
- За неделю до анализа на инфекции стоит перестать применять любые виды лекарственных препаратов, разумеется, если они не входят в программу подготовки к анализу ПЦР, прописанную врачом.
- За пару дней до обследования нужно начать воздерживаться от полового акта.
- Подмывание в день анализа ПЦР не нужно, гигиена половых органов проводится накануне вечером, используется только теплая вода.
- За пару часов до сдачи анализа мочиться нельзя.
Подготовиться к забору мазка из мочеиспускательного канала для проведения ПЦР несложно. Достаточно соблюдать изложенные ниже правила.
- За 2 суток до ПЦР обследования нужно начать воздерживаться от сексуальных отношений.
- Прием лекарств прекращается приблизительно за 7 дней до проведения анализа, если, конечно же, они не были специально назначены врачом.
- Гигиена половых органов должна проводиться накануне вечером, в день анализа ПЦР это делать не стоит.
- Рекомендуется не мочиться примерно 2-3 часа перед сдачей анализа.
Если в процессе ПЦР анализа объектом изучения станет кровь пациента, правила подготовки к нему следующие.
- Оптимальное время для сдачи крови – утро, анализ нужно обязательно сдавать натощак (минимум 8 часов отсутствия пищи). Воду можно пить свободно.
- Отказ от алкоголя за сутки до ПЦР анализа, отказ от курения за час до него.
- Если здоровье допускает такой вариант, от приема лекарственных средств рекомендуется на время отказаться.
- Перед сдачей проб крови в обязательном порядке следует отдохнуть около 20 минут.
- Накануне ПЦР исследования совершенно исключены эмоциональные и физические перегрузки, они могут сказаться на результатах анализа.
Для исследования берется любая среда, в которой может находиться возбудитель, но чаще всего используются:
- Кровь сыворотка или плазма – для выявления множества возбудителей – вирусов гепатита B, C, D, G, герпеса, ВИЧ, цитомегаловируса;
- Моча и сок простаты – при диагностике ЗППП;
- Мокрота, плевральная жидкость, бронхоальвеолярный лаваж – для диагностики легочных и внелёгочных форм туберкулеза;
- Спинномозговая жидкость – для диагностики инфекций нервной системы;
- Околоплодная жидкость – для определения внутриутробных заражений;
- Мазок из зева – для выявления возбудителей инфекционного мононуклеоза и дифтерии;
соскобы и мазки со слизистых для диагностики ЗППП;
клетки слизистой желудка и желудочный сок — для выявления бактерии хеликобактер, вызывающей гастрит и язву.
При одном взятии материала можно обнаружить сразу нескольких возбудителей, попавших в организм. Такая универсальность избавляет пациента от дополнительных обследований и лишних трат.
Обнаружить и идентифицировать участки генетической информации удается при помощи специальных эталонных маркеров ДНК (праймеров) созданных для каждого известного возбудителя. Эталон позволяет найти «свой» фрагмент среди миллионов других. Если это происходит, запускается реакция полимеразной цепи.
» data-medium-file=»//i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/01/ptsr-analiz.jpg?fit=422%2C300&ssl=1″ data-large-file=»//i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/01/ptsr-analiz.jpg?fit=662%2C471&ssl=1″ />
ПЦР—реакция делает огромное число копий выявленного участка генной информации (репликацию). Важно, что реплицируются только участки ДНК и РНК, необходимые для проведения анализа. Поэтому так важны чистота эксперимента и умение персонала обращаться с аппаратурой и образцами.
Цепная реакция протекает очень быстро, уже через два часа участок ДНК увеличивается в миллионы раз, что позволяет обнаружить и точно идентифицировать инфекцию. Для работы с эталонами пробирки помещают в специальный прибор. При помощи программы задается алгоритм, несколько раз меняющий температуру среды и влияющий на протекание реакции. Результат ПЦР виден сразу после окончания исследования.
Проведение ПЦР исследования позволяет не просто установить тип инфекции, присутствующий в организме больного, но и оценить его с количественной точки зрения (количество микробов). Расшифровка результатов количественного анализа ПЦР играет важную роль в обнаружении и проверке эффективности лечения большого числа хронических заболеваний, скажем гепатита C.
Результатом анализа ПЦР могут стать положительный и отрицательный ответы.
- Отрицательный результат. Следы инфекции не были выявлены в биологическом материале, который являлся объектом исследования в процессе анализа ПЦР. Как правило, на основании отрицательного результата можно полагать, что в организме действительно отсутствует инфекция.
- Положительный результат. Такой результат анализа ПЦР свидетельствует о том, что следы инфекционного заболевания присутствуют в биологическом материале пациента. Положительный результат анализа ПЦР характеризуется большой степенью точности.
Иногда инфицирование выявляется на фоне полного здоровья и отсутствия признаков заболевания. Некоторые больные считают, что анализ сделан неправильно, но реальная ситуация другая. Если ПЦР показала, что возбудитель в организме есть, значит, он там действительно находится. Просто инфекционные болезни никогда не начинаются сразу после заражения, имея инкубационный период различной продолжительности.
Скрытый период может продолжаться очень долго, например, при СПИДе – несколько лет, пока какие-то механизмы не подтолкнут вирусы к размножению. Возбудитель определяется в организме носителей и тех, кто не долечился. Очень часто переходят в скрытую (латентную) форму различные ЗППП. В этом случае может понадобиться дополнительная лабораторная диагностика.
Метод ПЦР, позволяющий выявлять достаточно большое число инфекций, характеризуется повышенной точностью, чувствительностью и специфичностью. Эти характеристики говорят о том, что с помощью исследования ПЦР можно:
- Максимально точно установить отсутствие или присутствие инфекционного возбудителя.
- Максимально точно определить конкретную разновидность инфекционного возбудителя (специфичность).
- Выявить инфекцию даже в том случае, когда она имеет скрытый характер. Речь идет о низком уровне присутствия в подвергаемом исследованию биологическом материале пациента ДНК микробов (чувствительность).
Преимущества метода ПЦР над иммуноферментным анализом и прочими иммунологическими инструментами выявления инфекции заключается в том, что он реже дает ошибочные результаты. То есть расшифровка анализа ПЦР значительно реже показывает отсутствие инфекционных микробов, если они есть в организме больного.
Кроме того, почти не бывает, чтобы расшифровка анализа выявляла наличие в организме несуществующей инфекции, то есть давала ложноположительные результаты.Разумеется, стопроцентно правильными результаты ПЦР назвать все же нельзя, поэтому необходимо обязательно дополнять это исследование другими методиками.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
источник
Все чаще в медицинской практике стали применять новый метод диагностики инфекционных заболеваний, который имеет аббревиатуру ПЦР. В чем заключается сущность такого метода исследования и какие заболевания можно благодаря ему выявить, а также в чем достоинства ПЦР в сравнении с другими распространенными способами диагностики и как правильно подготовиться к анализу, можно узнать, прочитав данную статью.
Аббревиатура ПЦР расшифровывается как полимеразная цепная реакция. Это возможность участка ДНК пропорционально приумножаться при необходимых условиях. Изобретена ПЦР-диагностика инфекций еще в 1980-х годах. Работали над открытием европейские, американские и советские ученые, поэтому определить первоизобретателя инновационного диагностического метода не представляется возможным. Кроме того, начиная с 1983 года, когда был официально зарегистрирован такой метод исследования инфекционных заболеваний, как ПЦР, продолжается работа по усовершенствованию данного способа. На сегодняшний день такой метод диагностики применяют практически в каждой медицинской лаборатории, имеющей современное необходимое оборудование.
Для анализа ПЦР, в зависимости от медицинских показаний, необходимо провести медицинский забор таких материалов, как кровь, слюна, моча, сперма, грудное молоко или половые выделения, эпителиальные клетки. Диагностика инфекций методом ПЦР заключается в том, чтобы обнаружить ДНК возбудителя в исследуемом материале. С помощью специальных лабораторных манипуляций с использованием химических реактивов и оборудования лаборанты проводят полимеразную цепную реакцию. С ее помощью незаметный в микроскоп участок ДНК возбудителя разрастается до заметных в прибор размеров. Именно поэтому можно обнаружить возбудителя инфекции даже при наличии незначительного участка его ДНК в исследуемом материале.
Способна обнаружить целый ряд патогенных микроорганизмов ПЦР-диагностика инфекций. Расшифровка результатов сводится к обнаружению возбудителя и определению его вида. С помощью полимеразной цепной реакции диагностируют различные заболевания человека: от передающихся половым путем до бессимптомных, так называемых скрытых инфекций. С помощью ПЦР находят:
- вирус гепатита (А, В, С);
- уреплазму уреалитикум;
- уреплазму парвум;
- хламидию трахоматис;
- кандиду;
- микоплазму хоминис;
- микоплазму гениталиум;
- гарганеллу вагиналис;
- трихомоназ;
- микобактерию туберкулеза;
- вирус герпеса простого 1 и 2 типа;
- вирус папилломы;
- вирус Эпшетейна-Барра;
- хеликобактер пилори;
- вирус иммунодефицита.
Вышеперечисленные микроорганизмы вызывают такие заболевания, как гепатит, туберкулез, ИППП и СПИД.
ПЦР-диагностика инфекций проводится в виде качественного (то есть определяют наличие или отсутствие возбудителя) и количественного анализа (высчитывают количество микроба в организме – такой подход необходим, например, при диагностике ВИЧ-инфекций и гепатита).
Практически в каждой лаборатории сегодня проводят диагностику инфекций человека с помощью полимеразной цепной реакции. В чем же достоинства такого метода, почему он стал невероятно популярным как среди медиков, так и в среде пациентов за такой короткий промежуток времени? Объясняется такое стремительное распространение инновационной технологии высоким уровнем достоверности, эффективности и чувствительности. Рассмотрим подробнее достоинства метода диагностики ПЦР:
- Процесс проведения анализа максимально автоматизирован, что исключает человеческий фактор при проведении исследования и расшифровке результата.
- Благодаря современным технологиям культуры выращиваются в течение 4–6 часов, а соответственно, получить результат анализа можно в день сдачи материала для исследования.
- ПЦР-диагностика инфекций обладает высокой чувствительностью, что позволяет обнаружить возбудителя даже при наличии незначительного участка ДНК. В некоторых случаях, например, при вялотекущих и бессимптомных заболеваниях, посев культур иным методом является затруднительным или полностью невозможным.
- Материалом для исследования методом ПЦР могут стать кровь, слюна, урогенитальные выделения, эпителиальные клетки, моча, сперма, что крайне удобно при невозможности взятия для анализа определенного материала. Для диагностики инфекционных заболеваний обычно используют венозную кровь и урогенитальный мазок.
- Методом полимеразной цепной реакции можно определить несколько возбудителей из одного материала. Такой подход не только сокращает время для постановления правильного диагноза, но и экономит затраты на исследование.
- Метод ПЦР считается достоверным, так как было отмечено лишь небольшое количество ложноотрицательных результатов. Ложноположительных ответов зафиксировано до сегодняшнего дня не было.
Какими бы достоинствами ни обладала ПЦР-диагностика инфекций, применяют такой метод не всегда. Например, при диагностике токсоплазмоза полимеразную цепную реакцию проводят только в том случае, если анализ ИФА показал сомнительный или спорный результат. С помощью метода ПЦР невозможно проследить динамику заболевания. Отметим следующие случаи, когда данный метод исследования принесет достоверные и эффективные результаты:
- для определения инфекционных заболеваний, указанных выше, в соответствующем разделе статьи;
- широко распространена ПЦР-диагностика урогенитальных инфекций;
- для определения ИППП во время беременности;
- для диагностики ВИЧ;
- при спорных медицинских ситуациях для подтверждения или опровержения предварительного диагноза;
- для определения отцовства и родственных связей;
- применяют в генотипировании для обнаружения наследственных предрасположенностей;
- помогает метод ПЦР работникам криминалистического отдела медицины для идентификации генетического материала.
Обследование ПЦР-методом назначается в обязательном порядке беременной женщине при постановке на учет с целью ранней диагностики инфекций, передающихся половым путем. Так как такие заболевания крайне опасны для нормального протекания периода вынашивания ребенка. ИППП провоцируют замирание развитие плода, выкидыши, внутриутробные уродства, мертворождение, врожденные патологии. Своевременное обнаружение и лечение инфекции значительно повышают шансы на благоприятный исход беременности и рождение здорового малыша.
Обычно будущей маме назначается комплексное обследование, которое имеет название «ПЦР 6». Такое исследование включает анализ на 6 разных инфекций. Проводится как в государственных, так и в частных учреждениях ПЦР-диагностика: «Инвитро», «Счастливая семья», «Уро-Про» и другие лаборатории предлагают такую услугу. Более подробно этот вопрос описан ниже.
Таким образом, понадобится лишь один раз провести забор материала для анализа. При проведении ПЦР-диагностики во время беременности необходим урогенитальный мазок, который берется из канала шейки матки гинекологической щеточкой. Такая процедура не вызывает болезненных ощущений у беременной и никак не влияет на плод.
Часто назначают ПЦР-диагностику для обнаружения возбудителя гепатита. Объясняется это тем, что такое заболевание нередко протекает бессимптомно и переходит в хроническую тяжелую трудноизлечимую стадию. С помощью ПЦР определяют гепатит на самых ранних этапах, что способствует благоприятному излечению в максимально короткие сроки. Проводится в большинстве частных лабораторий такая ПЦР-диагностика инфекций. Цена зависит от типа определяемого вируса и вида анализа. Так, простое определение наличия или отсутствия ДНК возбудителя в крови стоит 400–600 р. Количественный метод обойдется в 1200-1500 р.
Для еще более эффективной результативности метода ПЦР в диагностике инфекционных заболеваний широко применяют комплексное исследование, которое способствует сокращению сроков постановки диагноза и своевременному лечению. Так, лаборатории предлагают анализ «ПЦР-6» и «ПЦР-12». В первый комплекс входит ПЦР-диагностика половых инфекций, таких как:
- уреплазмоз;
- хламидиоз;
- микоплазмоз;
- папилломавирус человека;
- простой герпес;
- цитомегаловирус.
Такое исследование часто назначается женщинам на ранних сроках беременности, а также в период планирования зачатия.
При проведении «ПЦР-12», помимо вышеуказанных заболеваний, диагностируют следующие:
- гонорею;
- кандидоз;
- бактериальный вагиноз;
- трихомониаз;
- уреплазмоз;
- герпес 1 и 2 типа.
В зависимости от лаборатории, перечень исследуемых заболеваний, входящих в комплекс, может различаться. Врач подберет в каждом конкретном случае наиболее подходящий вариант обследования. В любом случае комплексный анализ методом ПЦР займет гораздо меньше времени, сил и материальных затрат.
Подготовка к анализу методом ПЦР заключается в соблюдении рекомендаций по забору определенного вида материала:
- Сдавая урогенитальный мазок, следует воздержаться от полового контакта за трое суток до предполагаемого анализа, прекратить прием антибактериальных препаратов и местных мазей, кремов, свеч, нельзя проводить процедуру спринцевания. Во время менструальных выделений забор материала не проводится – необходимо провести анализ не ранее, чем через 3 дня после завершения менструаций. Следует воздержаться от мочеиспускания за 3 часа до анализа.
- Венозную кровь лучше сдавать с утра, натощак (хотя это не является правилом). Накануне следует ограничить употребление алкоголя и жирной пищи.
- При сдаче спермы необходимо воздерживаться от полового контакта трое суток. Рекомендуется ограничить употребление спиртного, посещение сауны, прием горячей ванны.
- Мочу следует сдавать утреннюю, предварительно проведя тщательный туалет половых органов. Лучше собирать материал в специальную стерильную емкость. Материал следует доставить в лабораторию в течение нескольких часов.
Не вызывает сложностей интерпретация результатов, после того как была проведена ПЦР-диагностика инфекций. Расшифровка качественного метода заключается в оценке наличия или отсутствия в исследуемом материале возбудителя, а также в определении вида патогенного микроорганизма. Если в исследуемом материале был обнаружен участок ДНК микроба, то записывается положительный результат на соответствующем бланке, а также указывается, какой именно вид микроба был определен. При отсутствии патогенного микроорганизма в материале результат будет отрицательным.
Полученные результаты количественного анализа, например при диагностике гепатита, необходимо расшифровывать с помощью норм, указанных лабораторией. Так как единицы измерения и количественный фактор значительно отличаются в разных медицинских диагностических учреждениях. Достоверно, с учетом всех сопутствующих факторов, расшифровать такой анализ может только врач.
На сегодняшний день практически каждая частная лаборатория предлагает такую услугу, как ПЦР-диагностика инфекций.
- «Инвитро» — цена проводимых данной лабораторией исследований и качество зарекомендовали себя не только в России, но и в Украине, Казахстане, Белоруси. Отзывы пациентов свидетельствуют о высоком качестве предоставления медицинских услуг, быстром получении достоверных результатов. Но ценовая политика соответствует высокому качеству. Так, за анализ методом ПЦР на одну инфекцию, например гепатит, необходимо будет заплатить около 700 р. За сбор материала берут отдельную плату – это еще 400р. Значительно дешевле обойдется комплексное исследование «ПЦР-6» в данной лаборатории – такой анализ стоит 1445 р., в него входят исследования шести инфекций, передающихся половым путем.
- Лаборатория «Хеликс» также заслуживает достойные отзывы потребителей. Современные технологии и оборудование, высококвалифицированный персонал и умеренные цены заслужили положительные отзывы. Стоимость анализа на одну инфекцию методом ПЦР составляет 290 р., дополнительно нужно оплатить забор материала. В зависимости от его вида такой платеж составит от 25 р. (моча) до 550 р. (урогенитальный мазок с секретом простаты).
- Лаборатория «СитиЛаб» отличается тем, что выполняет практически любой анализ методом ПЦР в течение суток, в то время как другие предоставляют готовый результат только через 2 дня. Заплатив немного больше, можно получить ответ даже в день сдачи анализа. Ценовая категория приблизительно следующая: анализ на определение хламидий стоит 230 р., «ПЦР-6» обойдется в 1430 р., а количественный анализ гепатита С – 12650 р. Стоит отметить, что в данной лаборатории представлен широкий выбор комплексных анализов методом ПЦР. Это является несомненным достоинством при диагностике заболеваний.
Проводится ПЦР-диагностика и в государственной поликлинике на платной основе. Следует отметить, что стоимость таких анализов незначительно ниже по сравнению с исследованиями в частной лаборатории. А вот оборудование и материалы значительно отличаются – по этому критерию частные клиники явно выигрывают. Проконсультируйтесь с лечащим врачом по поводу выбора лаборатории для сдачи анализа методом ПЦР в вашем регионе.
источник
Анализ крови на инфекции – исследование, которое позволяет выявить присутствие в организме патогенных микроорганизмов. Иногда анализ крови на инфекции бывает необходим даже при отсутствии симптомов заболевания. Он позволяет определить наличие инфекции еще до появления симптомов. Сегодня специалисты разделяют подобные инфекции на две группы. Первая группа — это TORCH-инфекции. В эту группу входят такие заболевания как краснуха, герпес, токсоплазмоз и цитомегаловирус. Во вторую группу инфекций обычно относят заболевания, которые передаются половым путем, например, уреаплазмоз, хламидиоз, паппиломавирус. Для определения данных инфекций в организме обычно используют два вида анализов.
В наше время наиболее часто используемыми методами анализа крови на инфекции являются метод ПЦР и ИФА. Оба эти метода достаточно информативны, но при этом имеют свои особенности. Для проведения ИФА может использоваться исключительно кровь пациента, а биоматериалом для ПЦР может быть практически любая другая жидкость организма, например, слюна или сперма.
Метод ИФА (иммуноферментный анализ) предполагает обнаружение в сыворотке особых белков, которые вырабатываются для борьбы с возбудителем заболевания и называются иммуноглобулинами. Эти иммуноглобулины различны для разных инфекций, поэтому они позволяют определить, какие именно возбудители есть в организме на данный момент или присутствовали в нем раньше.
Метод ПЦР (полимеразной цепной реакции) базируется на обнаружении в крови или другой биологической жидкости клеток или частиц клеток бактерий и вирусов. Метод ПЦР достаточно точен, но его эффективность зависит от того, какой образец использован, и какую инфекцию планируется обнаружить.
Определить присутствие в организме бактериальной инфекции можно при помощи простого общего анализа крови. При расшифровке необходимо обратить внимание на количество лейкоцитов. Именно лейкоциты занимаются обезвреживанием болезнетворных бактерий, поэтому увеличение их количества говорит о присутствии инфекции в организме. Кроме того, о наличии инфекции говорит увеличение скорости оседания эритроцитов или СОЭ. Если в общем анализе крови будут обнаружен такие отклонения, врач может порекомендовать для уточнения пройти исследование методом ПЦР или ИФА повторно.
В зависимости от того, какой метод исследования будет выбран, будет отличаться и расшифровка анализа крови на инфекции. В случае с ПЦР будет указан конкретный возбудитель, обнаруженный в организме.
В расшифровке анализ крови на инфекции методом ИФА указывают наличие иммуноглобулинов разных классов к каждой из инфекций. Наличие иммуноглобулинов класса М указывает на то, что человек недавно заразился и в данный момент его организм активно борется с инфекцией. Если же будут обнаружены иммуноглобулина класса G, это говорит о том, что инфицирование произошло давно, и организм уже выработал иммунитет к данному заболеванию.

Внутриутробные инфекции являются одной из наиболее частых причин гибели плода во время беременности и различных нарушений в развитии. Диагностирование внутриутробных инфекций – очень непростое дело, именно поэтому причины отклонений в развитии плода часто остаются невыясненными. Очень часто такие инфекции протекают совершенно бессимптомно у матери, поэтому она может даже ничего не заподозрить. Если есть малейшие сомнения – лучше сдать анализ крови на внутриутробные инфекции методом ИФА, так можно определить класс и количество иммуноглобулинов в крови матери.
Достаточно часто информативность и результативность анализа зависит от правильной подготовки к нему. Очень важно отказаться от пищи на 8-12 часов перед сдачей. На протяжении часа до забора биоматериала необходимо воздерживаться от курения. Примерно за двое суток до процедуры нужно ограничить употребление жирной и жареной пищи, а также алкоголя в любых количествах.
Желательно отказаться от сильных физических нагрузок за сутки до анализа крови на инфекции. Не следует проводить исследование ранее, чем за 10-14 дней после окончания приема любого лекарственного препарата. Кроме того, не стоит сдавать анализ после рентгенографии, ректального исследования, физиотерапевтических процедур, малых оперативных вмешательств (включая стоматологические манипуляции).
источник
Беременность – важный и ответственный момент для каждой семьи. Уже на этапе планирования будущим родителям нужно пройти обследование, чтобы исключить инфекции, которые влияют на правильное развитие плода. Важным исследованием в период беременности и при ее планировании является анализ на ТОРЧ инфекции. Для беременных женщин исследование носит обязательный характер. При расшифровке результатов анализов на ТОРЧ инфекции определяют одновременно пять видов внутриутробных и передающихся при половом контакте инфекций.
Аббревиатура ТОРЧ (TORCH) представляет собой не отдельное заболевание, а комплекс внутриутробных инфекций у представительниц слабого пола. В период беременности заражение угрожает маме и плоду. Опасны инфекции, развивающиеся в первом триместре (до 12 недель), когда формируются внутренние органы и системы ребенка. ТОРЧ вирусы у детей, рожденных от зараженной женщины, могут проявиться непосредственно после появления на свет в виде уродств либо в дальнейшем выражаться нарушениями в психоэмоциональном и физическом развитии.
Расшифровывается аббревиатура TORCH отдельно по каждой конкретной букве, которая соответствует инфекционному агенту. Каждая из инфекций опасна для будущих мам и плода. Расшифровка TORCH имеет следующий вид:
- T – toxoplasma gondii. Токсоплазма — возбудитель паразитарных инфекций, обитающих внутри клеток. Переносчиками инфекции являются домашние и другие животные, оставляющие следы в домах.
- О – группа инфекционных возбудителей: венерических болезней (сифилис, гонорея); вирусных инфекций (гепатиты, вирус иммунодефицита); прочих инфекционных реакций на микроорганизмы (хламидии, микоплазма, уреаплазма).
- R – rubella (краснуха). Возбудителем является вирус, передаваемый через воздушно-капельный контакт. Если краснуха была перенесена в детстве, то у человека вырабатывается стойкий иммунитет к инфекции. Женщинам, которые в детском возрасте не болели краснухой и не прививались ранее рекомендуют прерывать беременность.
- C – CMV (ЦМВ). Цитомегаловирусная инфекция, иногда присутствует в организме длительный период и не проявляется. Если заражение произошло после зачатия, то возникает вопрос о медикаментозном прерывании беременности.
- H – HSV (herpes simplex virus) – вирусная инфекция герпеса двух видов. При инфицировании генитальным герпесом высок риск заражения плода в период внутриутробного развития и при прохождении через родовые пути.
Инфекционные возбудители, объединенные в общий комплекс под названием TORCH (ТОРЧ) способны вызывать заражение плода при эмбриональном развитии, что несет опасность для ребенка. Инфекции представляют серьезную угрозу здоровью и будущей маме. Анализ крови на TORCH инфекции рекомендуется сдавать уже на этапе планирования беременности, что позволит исключить большое количество нежелательных последствий для мамы и будущего ребенка.
Среди лабораторных методов диагностирования ТОРЧ инфекций существует несколько видов исследований, которые определяют выработку антител в крови к вирусам. Доступным и распространенным является ИФА – иммуноферментный анализ. Применяют ПЦР – полиразмерная цепная реакция, с помощью которой определяют не антитела, а ДНК и РНК вируса в исследуемом материале (моча, кровь, соскоб со слизистых оболочек органов мочеполовой системы).
Одновременное проведение исследований ИФА и ПЦР увеличивает результативность и позволяет диагностировать присутствие вируса и его тип.
Дополнительно либо как самостоятельный анализ проводят ПИФ – метод прямой иммунофлуоресценции, обладающий высокой информативностью. Диагностическая ценность возрастает при проведении в комплексе с ПЦР. Бактериальный посев на микрофлору и цитологическое исследование являются прямыми способами определения ТОРЧ инфекций. Цитологическая диагностика не несет высокой достоверности, так как определяет косвенные признаки инфицирования (гонорея, хламидиоз, герпес), для подтверждения требуется проведение других методов.
Анализы на TORCH инфекции сдавать несложно. Когда будущая мама встает на учет в гинекологию, врач выдает направление для исследования в обязательном порядке. Если зачатие планируется, то нужно обратиться к гинекологу для получения рекомендаций и направления на анализ либо самостоятельно обратиться в лабораторию. При проведении ИФА производят забор венозной крови. Сдавать анализ нужно натощак в утренние часы. После ужина должно пройти не меньше 8 часов. Терапию антибиотиками требуется прекратить за несколько недель до сдачи анализа.
В случае проведения исследования методом ПЦР, когда исследуемый материал не кровь, а иные среды (моча, выделения половых органов), то требования к подготовке иные. Для получения верных результатов анализа женщине необходимо исключить половую связь в течение суток до забора материала. Нельзя применять средства интимной гигиены. После последнего мочеиспускания должно пройти 3-4 часа. При планировании беременности сдавать анализ нужно после окончания месячных. Более подробные рекомендации дает лечащий гинеколог.
ИФА является наиболее распространенным способом диагностики TORCH инфекции. Значение многих показателей, указанных в бланке анализа непонятны будущим мамам. Рассмотрим подробнее, что обозначает каждое из значений и о чем свидетельствует полученный результат. Например, Ig – это антитела (иммуноглобулины), вырабатываемые в ответ на внедрение инородного антигена на определенном этапе течения заболевания. Относительно того, на какой стадии патологии вырабатываются антитела, их разделяют на классы: A, E, M, G, D и прочие. При диагностике TORCH инфекций рассматривают иммуноглобулины M и G.
Антитела класса M вырабатываются на начальных стадиях инфицирования (обострения). Присутствие иммуноглобулинов G характерно для поздних этапов, а также для стадии ремиссии или означает, что в организме выработан иммунитет. При анализе на данные виды возбудителей также указывают титр антител и индекс авидности. Для цитомегаловируса, токсоплазмоза, герпеса и краснухи результаты исследования выражены следующими значениями:
- отрицательный IgM и IgG означает то, что инфицирования иммунитета нет. При вынашивании плода необходимо соблюдать меры профилактики заболеваний;
- IgM – положительный, IgG – отрицательный, такое сочетание признак того, что в недавнем времени было инфицирование;
- IgM – отрицательный, IgG – положительный, данный результат означает следующее: токсоплазмоз – с момента инфицирования прошло более одного года; краснуха – наличие иммунитета и отсутствие опасности для ребенка, если показатель IgG больше 10 МЕ/мл, при уровне IgG меньше 10 МЕ/мл необходима вакцинация при планировании зачатия; герпес, ЦМВИ – стадия ремиссии, требуется контроль за уровнем антител;
- IgM – положительный, IgG – положительный. При токсоплазмозе и краснухе данное сочетание означает проявление острой инфекции, для достоверности требуется повторить исследование спустя две недели, провести анализ на авидность антител G и пройти консультацию у инфекциониста. При герпесе и ЦМВИ результат является признаком повторного инфицирования либо свидетельствует об острой форме течения. Нужно повторить анализ спустя две недели и показано исследование на авидность иммуноглобулинов G.
Расшифровку результатов анализов должен производить наблюдающий врач. В случае необходимости будут назначены дополнительные исследования. Правильно расшифровать результаты исследования можно только имея определенные медицинские знания, самостоятельно делать этого не нужно. Тактику дальнейших действий определяет врач исходя из состояния пациентки, данных анамнеза и полученных результатов исследований.
Для плода при внутриутробном развитии самым опасным считается первичное инфицирование матери. Риск осложнений возрастает, если будущая мама заразилась в первом триместре. Если женщина при планировании зачатия сдала анализы на антитела, и они обнаружены, то можно без опасений зачать ребенка. Иммунитет, сформировавшийся в организме, обеспечит защиту ей и ребенку. В случае отсутствия антител требуется принять меры по защите себя и будущего малыша.
Опасность заражения токсоплазмозом зависит от времени инфицирования, то есть от того, на каком этапе эмбрионального развития находится плод. Поражение токсоплазмозом в раннем периоде беременности часто приводит к смерти эмбриона. При заражении на поздних сроках риск инфицирования плода высок, но опасность осложнений снижена. Проявиться отклонения могут спустя несколько лет и выражаться в заболеваниях сетчатки, ухудшении слуха, патологиях со стороны эндокринной системы и в других проявлениях.
Краснуха в особенности опасна для ребенка при инфицировании матери в первые 12 недель беременности. Более 50% детей появляются на свет с диагнозом СВК (синдром врожденной краснухи), для которого характерны тяжелые дефекты зрительных органов, пороки органов сердечно-сосудистой системы и слуха, нарушения в функционировании пищеварительной, мочевыделительной, половой и центральной нервной системах. При инфицировании во втором триместре у ребенка часто диагностируют глухоту. На поздних сроках заражение плода маловероятно.
Цитомегаловирусная инфекция занимает лидирующие позиции по заражению плода при внутриутробном развитии. Риск для эмбриона возникает при первичном инфицировании матери во время вынашивания ребенка. Цитомегаловирусная инфекция служит провокатором смерти плода или развитию у ребенка врожденных форм заболеваний (гепатит, желтуха, пневмония, пороки сердца, уродства). У таких детей могут проявляться дефекты в психоэмоциональном и физическом развитии, патологии органов слуха, эпилепсия, мышечной слабостью.
При инфицировании вирусом герпеса в первые 20 недель после зачатия возрастает риск выкидыша, а на поздних сроках вызывает преждевременную родовую деятельность. У родившегося ребенка часто диагностируют врожденный герпес с характерной симптоматикой (желтуха, увеличенные размеры селезенки и печени, дефекты в функционировании центральной нервной системы). При заражении на ранних сроках беременности герпесный вирус несет смертельную опасность для развивающегося плода.
Самым важным этапом в борьбе с ТОРЧ вирусами является своевременное обнаружение. При ранней диагностике не возникнет опасности инфицирования плода, а соответственно и осложнений в развитии. Сдавать анализ на наличие вирусов нужно уже на этапе планирования беременности, что позволит провести необходимые профилактические меры и свести риск заражения плода к минимуму. Для соответствующего обследования достаточно обратиться к врачу, который направит и определит тактику дальнейших действий.
источник
Наиболее часто человек подвергается инфекционным заболеваниям. Большое количество видов инфекции условно разделяют на бактериальную, вирусную, паразитарную. Анализы крови на инфекции дают возможность врачам правильно диагностировать заболевание, грамотно подобрать терапию. Рассмотрим, какие исследования крови на инфекционные болезни назначаются чаще всего.
Бактерии представляют собой одноклеточные микроорганизмы, имеющие неоформленное ядро. Они размножаются делением, имеют свой собственный обмен веществ. Чаще всего встречаются бактерии круглой формы (кокки) – стрептококк, стафилококк, менингококк, пневмококк и другие. Могут быть в человеческом организме и палочковидные бактерии – дизентерийная, коклюшная, кишечная и прочие палочки. Другие формы бактерий обнаруживаются значительно реже этих форм.
Существуют условно-патогенные бактерии. Они являются безопасными для человека в норме. Но при ослаблении иммунитета или наличии некоторых нарушений в организме условно-патогенные бактерии превращаются в патогенные (болезнетворные).
Основное отличие бактериальной инфекции от вирусной – более длительный период инкубации, составляющий от 2 до 14 суток.
Чаще всего проявлениями бактериальной инфекции бывают отиты, гаймориты, пневмонии, менингиты. Наиболее известные бактериальные инфекции – кишечные инфекции, туберкулез, столбняк, дифтерия, коклюш, гонорея, сифилис.
Опытный врач может установить наличие бактериальной инфекции по анализу крови.
Согласно расшифровке анализа крови на инфекции бактериальной природы, в результатах исследования наблюдаются следующие изменения показателей.
- Повышенное количество лейкоцитов – белых телец крови, которые отвечают за иммунитет организма. Такое повышение наблюдается из-за увеличения количества нейтрофилов, которые представляют собой особый вид лейкоцитов. Нейтрофилы играют особо важную роль в обеспечении защитных сил организма и при этом составляют наиболее многочисленный вид лейкоцитов.
- Сдвиг влево лейкоцитарной формулы. Это означает, что в крови увеличивается содержание нейтрофилов, а также появляются молодые формы лейкоцитов – миелоциты и метамиелоциты.
- Понижение в крови концентрации лимфоцитов. Лимфоциты являются еще одним видом лейкоцитов. Повышение процентного содержания нейтрофилов влечет за собой снижение процентного содержания лимфоцитов.
- Повышается СОЭ (скорость оседания эритроцитов). СОЭ является неспецифической характеристикой, которая отражает наличие в организме воспалительного процесса.

Показаниями для сдачи данного вида анализа являются следующие состояния:
- состоявшийся незащищенный половой акт;
- планирование беременности или наступившая беременность;
- появление характерных симптомов – боль внизу живота, необычные выделения из половых органов, жжение, зуд, дискомфортные ощущения в половых органах;
- появление каких-либо образований на слизистых оболочках;
- резкое похудение.
В настоящее время основные виды анализов крови на скрытые инфекции – иммуноферментный анализ (ИФА) и метод полимеразной цепной реакции (ПЦР).
Во время проведения иммуноферментного анализа в крови (ИФА) выявляют антигены возбудителей и антитела к ним. Антигены (чужеродные вещества) вызывают иммунную защитную реакцию организма, в результате которой вырабатываются антитела (специфические белки иммуноглобулины). Основным принципом ИФА крови является реакция взаимодействия антигена возбудителя со специфичным антителом. В результате формируется комплекс, имеющий специальную метку, которая изменяет окраску образца крови под действием реагента. Наличие антител или антигенов определяется интенсивностью окрашивания. Их количество определяют с помощью специальной аппаратуры. Для каждого возбудителя инфекции существует свой набор антигенов.
В расшифровке анализа крови на инфекции методом ИФА указывают наличие или отсутствие основных видов антигенов – IgM и IgG.
- Обнаружение в крови иммуноглобулинов IgM указывает на наличие первичной инфекции.
- Если в крови обнаружены антигены IgG, значит, данный возбудитель уже был в организме раньше. К нему выработался специфический иммунитет, и лечение не требуется.
- Если анализ крови на инфекции показал наличие иммуноглобулинов и IgM, и IgG, это означает, что хроническая форма заболевания перешла в острую форму, что требует проведения терапии.
ИФА крови применяют для диагностики таких инфекций, как сифилис, трихомонады, микоплазмы, хламидиоз, уреаплазма, гонорея, цитомегаловирус, гепатит, герпес, вирус Эпштейна-Барра.
ПЦР-диагностика заключается в идентифицировании возбудителей инфекций на основе определения в пробе крови их генетического материала (РНК или ДНК).
В образец крови помещают специальные ферменты, которые имеют свойство связываться с ДНК микроорганизма и синтезировать его копию. При этом реакция копирования ДНК проходит в несколько этапов, как цепная реакция. Первый этап – из одной молекулы ДНК формируются две новые молекулы. Второй этап – из двух получившихся молекул образуются четыре новые молекулы, и так далее. По завершении нескольких циклов из одной ДНК образуется несколько тысяч копий. Такое количество копий легко анализируется и сравнивается с базой данных, содержащей информацию о строении ДНК и РНК разных микроорганизмов.
С помощью ПЦР анализа крови на инфекции можно выявить ничтожно малое количество возбудителя заболевания. Благодаря этому есть возможность начать лечение инфекции на ранней стадии, что значительно ускоряет процесс выздоровления.
Внутриутробной инфекцией (ВИУ) называют инфекцию, которая может развиться у плода в утробе матери. Ее источником является материнский организм. В таком случае малыш рождается уже больным или инфицированным. Кроме того, возможно инфицирование во время родов, при прохождении ребенком родовых путей женщины.
Анализ крови на внутриутробные инфекции включает в себя исследования на выявление следующих инфекционных заболеваний:
- комплекс TORCH-инфекций – токсоплазмоз, краснуха, цитомегаловирусная инфекция, вирус герпеса; данные инфекции вызывают очень тяжелые внутриутробные патологии плода, и чаще всего их наличие у женщины является показанием для прерывания беременности;
- инфекции, передающиеся половым путем – уреаплазмоз, микоплазмоз, хламидиоз, гонорея, трихомониаз;
- ВИЧ-инфекция, вирусы гепатитов В, С, сифилис.
Обследование на внутриутробные инфекции является обязательным для всех беременных женщин.
источник
Направления на сдачу анализов при подозрении на ВПЧ выдаются врачами дерматологами, гинекологами или урологами. Современной медицине под силу не только выявить присутствие вируса в организме человека, но и определить его принадлежность к определенному виду штамма (опасного или безвредного).
С этими целями специалисты прибегают к следующим методам:
- Количественному анализу.
- ПЦР (полимерной цепной реакции).
- Цитологии.
- ИФА (иммуноферментному анализу).
- Гистологии.

Количественный анализ, или Дайджен-тест (Digene-тест), строится на принципе гибридного захвата ДНК. Для проведения анализа проводится забор биологического материала с пораженного участка (методом соскоба или мазка). Техника позволяет определять стадию развития патологии и тип штамма. Результаты предоставляются в течение 7-10 дней.
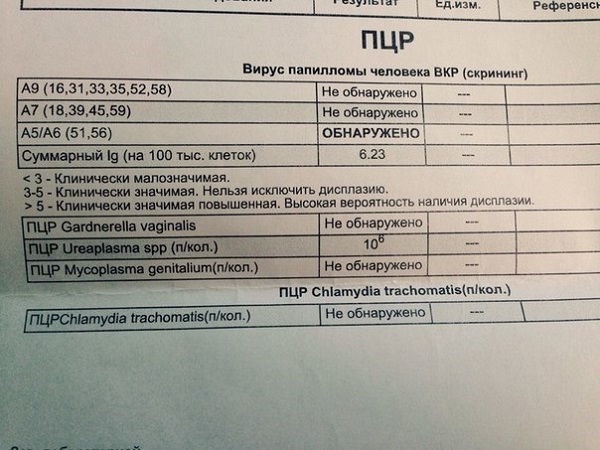
ПЦР – широко применяемый вид анализов для определения папилломавируса и других распространенных инфекций. Этот вид исследования подразумевает работу с жидкими средами – мочой, кровью, слюной, околоплодной жидкостью, выделениями из половых путей. Данный тест относится к высокоточным и дорогостоящим. Определяет присутствие ВПЧ по наличию ДНК вируса в организме уже в течение суток.
О том, как проводят ПЦР анализ у мужчин смотрите в нашем видео:

Иммуноферментный анализ позволяет выявить количественное и качественное содержание антител в биоматериале. Традиционно для проведения ИФА назначается сдача венозной крови. Исследоваться также могут другие среды организма:
- спинномозговая жидкость;
- уретральные выделения;
- цервикальная слизь.
Ответ с результатами обследования готовится и выдается пациенту в течение 3-х дней.

Цитология, также именуемая пап тестом или мазком Папаниколау –изучение клеток тела с применением микроскопа. В качестве материала для проведения анализа используются уретральные выделения у мужчин и содержимое урогенитального канала у женщин. Для получения высокоточных результатов материал должен быть взят одновременно из нескольких участков ткани.
Как проводят ПАП тест у женщин:
Метод позволяет определить наличие доброкачественных и злокачественных штаммов вируса папилломы. Достоверность результатов составляет 95 %. Получить их можно через 1-2 дня, в срочных ситуациях – в течение одного часа.

Гистология – взятие соскоба с места образования папилломы для дальнейшего микроскопического исследования. Этот информативный метод диагностики позволяет выявлять наличие раковых клеток с достоверностью 100 % и предотвращать развитие онкологии. Анализ рекомендуется пациентам при наличии папиллом, изменивших форму, цвет, размер.
Для проведения гистологического исследования проводят биопсию – забор тканей, которые в дальнейшем обрабатываются медицинскими растворами и изучаются под микроскопом. Ответ выдается по истечении 1-2 недель со дня взятия биоматериала.
Чтобы получить максимально точные результаты анализов на ВПЧ, от пациентов потребуется соблюдение определенных правил. И женщинам, и мужчинам рекомендуется:
- Минимум за 2 недели до проведения анализа не принимать антибиотики и антибактериальные препараты.
- Накануне сдачи биоматериала не пользоваться антисептическими средствами личной гигиены.
- За 2 суток до исследования воздержаться от половых контактов.
- В течение 3-х суток до сдачи биосред не употреблять алкогольные напитки.
- За 3 часа до процедуры не мочиться.
Женщины не должны проходить обследование за 5 дней до и в течение такого же периода после месячных. Накануне проведения обследования не рекомендуются спринцевания. Сдача крови должна проводиться утром натощак.
Расшифровка анализов на ВПЧ традиционно проводится специалистом, владеющим необходимыми медицинскими знаниями. Упрощенно их можно трактовать следующим образом:
| Результаты количественного анализа | Менее 3 единиц вируса на 10⁵ клеток – безопасная концентрация (норма). |
| 3-5 единиц на 10⁵ клеток – значимая концентрация (существует вероятность появления новообразований). | |
| Более 5 единиц на 10⁵ клеток — высокая концентрация (повышенный риск развития злокачественного процесса). | |
| Результаты проведения ПЦР | ДНК не обнаружено – папилломавирус в крови пациента отсутствует. |
| Lg менее 3-х – незначительное присутствие (в пределах нормы). | |
| Lg 3-5 – значимое количество. | |
| Lg 5 и больше – показатель высокой концентрации вируса в крови. | |
| Цитология | Цифры от 1 до 2 – допустимая норма. |
| Цифра 3 – требуется проведение дополнительных анализов. | |
| От 4 до 5 – присутствие злокачественных клеток. |
После обследования на вирус папилломы человека методом ИФА могут быть получены следующие результаты:
- IgA – наличие свежего заражения;
- IgM – недавнее инфицирование;
- IgG – длительное нахождение возбудителя в организме.
Результаты исследования на гистологию предоставляются в виде письменного заключения. В бланке можно обнаружить пояснение – имеются или отсутствуют отклонения в клетках и тканях. Информация о результатах проведенного обследования предоставляется на латинском языке с использованием специальной медицинской терминологии.
Важно помнить о возможности получения ошибочных результатов анализов. Причинами могут стать использование грязных пробирок, неграмотное взятие биоматериала, неправильная подготовка пациента к процедуре.
Отрицательный ответ после сдачи анализов не становится гарантией полного отсутствия вируса. Такой результат может быть получен при малой концентрации возбудителя, с которой организму удается справляться собственными силами.
При получении некорректных данных в большинстве случаев специалисты назначают повторное прохождение обследования.
источник
Гепатит С. Чем он опасен для человека. Как диагностировать инфекцию. Что нужно для проведения анализа
Вирус гепатита С или ВГС – инфекционное заболевание, которое несет в себе молекулу рибонуклеиновой кислоты.
Этот тип вируса умеет легко приспосабливаться к условиям обитания и часто трансформируется в разные формы болезни, поэтому нашей защитной системе организма так сложно с ним справиться. Классифицируют шесть главных генетических типов инфекции и десятки подтипов. В наших краях зачастую встречаются первые три типа вируса.
По статистике лишь четверть случаев заболевания ВГС протекают без осложнений, во всех остальных случаях норма, если инфекция перерастает в хронический процесс, который пагубно влияет на внутренние органы. Так гепатит может осложняться печеночным фиброзом – процесс замены печеночных клеток. Дальше осложнения развиваются по цепной реакции: вследствие фиброза появляются раковые опухоли, болезнь печени перерастает в цирроз.
В большинстве случаев инфекция попадает в организм человека по кровеносным сосудам. Диагностируют вирус гепатита С несколькими методами. Отслеживают уровень концентрации антител к ВГС. Инфицирование не произошло, если в крови пациента не будут найдены антитела к ней. В противном случае вирус изучается более глубоко, проводят еще один тест – ПЦР. Только этот метод позволяет идентифицировать РНК вируса спустя всего полторы недели после заражения, во время, когда организм не успевает начать производство антител к инфекции, и последствия заражения никак не отражены на общем состоянии, тем более в результатах других исследований, таких как БАК и биопсия.
Вирусная нагрузка или количественный анализ ПЦР – анализ на определение уровня содержания инфекции в плазме. По сути, количественный анализ – это число молекул инфекционной рибонуклеиновой кислоты в одном миллилитре крови.
Р-ДНК – быстрый, дешевый и не самый точный количественный способ определения вируса на основе выявления клеток разветвленной ДНК. Этот тест может не идентифицировать заражение, присутствующее в организме из-за плохой чувствительности – около 450 МЕ/мл.
Количественный метод транскрипционной амплификации позволяет найти в организме клетки РНК. Этот способ появился сравнительно недавно, он стоит недорого и является достаточно эффективным средством диагностики. Чувствительность теста около 10 МЕ/мл.
Попробуем объяснить результаты анализов. Ниже приведена таблица и расшифровка.
Норма для каждого случая
| Обнаруженная концентрация молекул инфекции, МЕ/мл | Описание |
| отсутствует | Результат – норма. Инфекция не присутствует в организме или присутствует в настолько малом количестве, что находится ниже порога чувствительности теста |
| 0-1,8х10^2 | Норма. Количество молекул инфекции меньше допустимых границ |
| 1,8х10² – 8х10^5 | Не норма. Инфекция присутствует в небольшом количестве. |
| 8х10^5 – 2,4*10^7 | Не норма. Инфекция в большом количестве |
| Свыше 2,4*10^7 | Не норма. Большая опасность. Инфекция сильно выражена |
Результат анализа может быть предоставлен исходя и другой классификации – по концентрации копий молекул вируса в единице жидкости. Усредненно можно полагать, что в одной единице МЕ 4 копии на один миллилитр.
Чтобы определить степень активности инфекции в организме, применяют метод исследования виремии. На основе такого анализа специалист дает заключение о возможности заражения пациентом окружающих, вступающих с ним в тесный контакт. Особой значимости набирает этот анализ при опасности передачи инфекции во время беременности от матери к плоду.
Данный тест проходят пациенты, у которых в крови нашлись антитела к инфекции. Примерно четверть больных острым гепатитом С излечиваются самостоятельно, то есть при клинических исследованиях следов вируса не выявляется. По итогам теста врач прогнозирует дальнейшее протекание болезни и назначает соответственное лечение.
Лечебные процедуры назначаются после проведения исследования ПЦР. Высокие показатели по результатам ПЦР снижают шансы на беспрепятственное восстановление здорового состояния организма, низкие же наоборот – повышают.
Также данный тест проходят пациенты уже параллельно с терапевтическими процедурами: в начале первого месяца, конце первого месяца, в конце квартала и через пол года.
Если уровень заражения с течением времени, а в частности в конце первого квартала лечения, не снижается, значит, лечение малоэффективно. Врачу следует изменить вектор терапии.
Снижение активности заражения определяется понижением в десять раз количеством молекул вируса в крови. То есть если на первой неделе было найдено10000 единиц, а в конце квартала 1000 единиц, инфекция считается угасающей, а лечение стоит продолжать.
После окончания курса терапии все равно необходимо отслеживать состояние инфекции, так как существует опасность рецидивной инфекции, т.е. вирус может снова распространяться, а болезнь прогрессировать.
Результат теста может быть некорректным из-за присутствия человеческого фактора при исследовании материала. Лаборантом может быть не соблюдены условия содержания опытных проб, например:
- попадание грязи на испытуемую пробу
- присутствие в плазме гепарина
- наличие в плазме специальных веществ, действующих на реагенты, входящие в состав ПЦР.
В разных клиниках по одному и тому ж анализу могут предоставить отличающиеся результаты. Причина в различном подходе исследований, работе с разными реагентами. Это вполне обычная ситуация. Уберечь себя от неточного результата анализа можно, если сдавать анализы только в своей проверенной клинике.
В дополнение к уровню виремии необходимо идентифицировать генетический тип инфекции, особенно в период назначения и прохождения курса лечения. Стоит понимать, что характер болезни невозможно выявить путем проведения анализа ПЦР. Для этого служат и обязательны к применению другие тесты, такие как биохимический анализ крови (БАК), биопсия печени и так далее.
Материал для проведения опыта при гепатитах забирают из локтевой вены. Пациент сдает кровь рано утром до приема еды. Настоятельно рекомендуется ограничить физическую работу, организовать рациональное питание, воздержаться от вредных превычек за день до сдачи анализа. Тогда степень достоверности теста будет значительной. Как правило, исследование материала занимает не больше суток, то есть на следующий день после сдачи можно забирать результаты анализа.
источник


