Анализ кала на условно-патогенную флору (УПФ) – это лабораторное исследование, которое дает возможность оценить количество различных видов микроорганизмов в кишечнике. Исследование является информативным и назначается для диагностики заболеваний.
Поверхность слизистой оболочки и просвет кишечника человека заселены различными микроорганизмами, к которым относятся бактерии и грибки. Некоторые виды необходимы для нормального течения процессов пищеварения, некоторых микроорганизмов в норме быть не должно или допускается их минимальное количество.
По этим критериям выделяются 3 основные группы микроорганизмов, заселяющих кишечник:
- Условно-патогенные микроорганизмы. Представлены небольшим количеством микроорганизмов. В норме их развитие подавляется нормальной микрофлорой, а также факторами местного (локального) иммунитета. При определенных условиях, приводящих к снижению защитных свойств слизистой оболочки, количество клеток представителей условно-патогенных (условно-болезнетворных) микроорганизмов увеличивается, что приводит к развитию воспалительной реакции и патологического процесса.
- Патогенные микроорганизмы. В норме их в кишечнике быть не должно. Их появление и последующая жизнедеятельность приводят к развитию заболевания. Иногда при ослаблении свойств микроорганизмов, а также определенных индивидуальных особенностях иммунной системы возможно бактерионосительство. Это состояние, когда патогенные микроорганизмы присутствуют в кишечнике, выводятся во внешнюю среду, но нет признаков патологического процесса (болезни).
- Нормальные микроорганизмы – необходимы для нормального функционального состояния кишечника. Они выполняют ряд важных функций, которые заключаются в защите слизистой оболочки, улучшении процесса пищеварения и переваривания целлюлозы за счет выработки определенных ферментов, синтезе витаминов группы В в толстом кишечнике, формировании каловых масс.
Таблица 1. Представители кишечной микрофлоры: нормальны, условно-патогенные и патогенные бактерии.
| Нормальные | Условно-патогенные | Патогенные |
|---|---|---|
|
|
|
Большинство бактерий представителей нормальной и условно-патогенной микрофлоры определяются в ходе исследования анализ кала на УПФ. Принцип метода лабораторного исследования заключается в посеве биологического материала (кала) на специальные питательные среды. На них вырастают колонии микроорганизмов, которые идентифицируются. Затем проводится подсчет колоний (КОЕ или колониеобразующие единицы) с последующим определением количества и соотношения различных видов бактерий.
Достоверность полученных результатов анализа на условно-патогенную флору определяется правильностью подготовки пациента, тары, непосредственного сбора биологического материала и его хранения. Обычно подробные рекомендации в отношении подготовительных мероприятий дает врач во время консультативного приема после назначения соответствующего исследования.
Перед тем, как собирать кал для анализа на условно-патогенную микрофлору, важно придерживаться нескольких несложных рекомендаций:
- Отказ от употребления алкоголя, жирной жареной пищи, сладостей, а также продуктов питания, усиливающих процессы брожения в кишечнике за несколько дней до сбора кала.
- За 3 дня до проведения исследования желательно отказаться от приема лекарственных средств (возможность приема препаратов обсуждается с лечащим врачом индивидуально). Антибиотики, независимо от пути поступления в организм человека, приводят к гибели части микроорганизмов кишечника, что может стать причиной получения недостоверных результатов анализа на УПФ (см. подробнее о том, как антибиотики влияют на микрофлору).
- Нельзя собирать кал непосредственно после проведения клизмы, применения ректальных свечей, а также после использования препаратов-сорбентов. Сорбенты – это группа лекарственных средств, которые связывают и выводят наружу из просвета кишечника с калом токсические соединения и различные микроорганизмы.
- Перед дефекацией рекомендуется проводить туалет области промежности чистой водой без использования моющих средств.
У грудных младенцев перед сбором кала не рекомендуется вводить прикорм. Подготовительные мероприятия при сборе кала для анализа на УПФ у детей старшего возраста не имеют принципиальных отличий.
Для получения достоверных результатов исследования кала на условно-патогенную микрофлору важно не допускать попадания в материал различных микроорганизмов извне. Поэтому для сбора материала должна использоваться стерильная посуда.
- В аптеке для сбора кала продаются специальные одноразовые стерильные пластиковые контейнеры.
- Допускается использование стеклянной посуды небольшого объема (стеклянные баночки из-под продуктов питания, консерваций). Их предварительно следует тщательно вымыть чистой водой, а затем прокипятить в течение нескольких минут. Это позволит уничтожить микроорганизмы на стенках посуды.

Достаточно часто взятый для исследования кал сразу доставить в лабораторию не удается. Допускается его хранение в прохладном месте при температуре воздуха от +3 до +5° С. Длительность такого хранения не должна превышать 8 часов. Идеальным вариантом является доставка взятого материала в лабораторию в течение периода времени не превышающего 3-х часов.
Расшифровка результатов проведенного исследования кала на условно-патогенную микрофлору включает показатели количества определенных видов бактерий, она представлена в виде таблицы:
| Кишечный микроорганизм | Возраст, годы | Норма содержания |
|---|---|---|
| Бифидобактерии | От 0 до 1 года | 10 10 и выше |
| Дети старше 1 года и взрослые | 10 9 и выше | |
| Лактобактерии | От 0 до 1 года | 10 6 -10 7 |
| Дети старше 1 года и взрослые | 10 7 -10 8 | |
| Кишечная палочка (всего) | От 0 до 1 года | 10 7 |
| Дети старше 1 года и взрослые | 10 8 | |
| Энтеробактерии лактозонегативные | От 0 до 1 года | 10 4 |
| Дети старше 1 года и взрослые | 10 5 | |
| Энтерококки | От 0 до 1 года | 10 5 -10 7 |
| Дети старше 1 года и взрослые | 10 5 -10 8 | |
| Бактероиды | От 0 до 1 года | 10 7 |
| Дети старше 1 года и взрослые | 10 8 | |
| Стафилококки сапрофитные | От 0 до 1 года | Меньше 10 4 |
| Дети старше 1 года и взрослые | Меньше 10 4 | |
| Клостридии | От 0 до 1 года | Меньше 10 3 |
| Дети старше 1 года и взрослые | Меньше 10 5 | |
| Кандида | От 0 до 1 года | Меньше 10 3 |
| Дети старше 1 года и взрослые | Меньше 10 4 | |
| Пептострептококки | От 0 до 1 года | 10 3 -10 5 |
| Дети старше 1 года и взрослые | 10 9 -10 10 | |
| Золотистый стафилококк | От 0 до 1 года | Нет |
| Дети старше 1 года и взрослые | Нет | |
| Энтеропатогенные кишечные палочки | От 0 до 1 года | Нет |
| Дети старше 1 года и взрослые | Нет | |
| Протей | От 0 до 1 года | Нет |
| Дети старше 1 года и взрослые | Нет | |
| Патогенные грибки | От 0 до 1 года | Нет |
| Дети старше 1 года и взрослые | Нет |
Расшифровку с последующим назначением лечения при необходимости проводит лечащий врач.
Изменения, затрагивающие результаты показателей анализа кала на УПФ, проявляются обычно увеличением количества различных условно-патогенных бактерий выше нормального показателя или появление патогенных микроорганизмов. В этом случае назначается комплексное лечение, которое может включать несколько направлений:
- Антибиотикотерапия – используется для подавления активности условно-патогенной микрофлоры (по показаниям) или уничтожения представителей патогенной флоры.
- Пробиотики – препараты, которые содержат жизнеспособные бактерии представителей нормальной флоры, преимущественно бифидобактерии и лактобактерии.
- Пребиотики – препараты, которые стимулируют активность полезных бактерий за счет содержания необходимых веществ.
- Общие рекомендации, включающие диету с исключением продуктов питания, усиливающих процессы брожения в кишечнике. Предпочтение отдается кисломолочной продукции, а также растительным продуктам, содержащим клетчатку.
Длительность комплексного лечения определяется врачом индивидуально. Обычно после курса терапии могут назначаться контрольные лабораторные исследования, включающие анализ кала на УПФ.
источник
Микробиологическое исследование, позволяющее качественно и количественно охарактеризовать условно-патогенную флору кишечника, а также определить чувствительность к антибиотикам отдельных ее представителей.
Условно-патогенные микроорганизмы, условно-патогенные бактерии, условно-патогенные микробы, условно-патогенные возбудители, анализ на дисбактериоз, анализ на УПФ.
Синонимы английские
Opportunistic pathogens, opportunistic flora, opportunistic organisms, antibiotic susceptibility.
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Исследование рекомендуется проводить до начала приема антибиотиков и других антибактериальных химиотерапевтических препаратов.
- Исключить прием слабительных препаратов, введение ректальных свечей, масел, ограничить прием медикаментов, влияющих на перистальтику кишечника (белладонна, пилокарпин и др.) и на окраску кала (железо, висмут, сернокислый барий), в течение 72 часов до сбора кала.
Общая информация об исследовании
Условно-патогенная флора – это микроорганизмы, которые присутствуют у человека в умеренных количествах. Однако при определенных условиях их количество увеличивается и превышает допустимую норму, что приводит к соответствующим заболеваниям. К наиболее распространенным представителям условно-патогенной флоры кишечника относятся: золотистый стафилококк (S. aureus), клебсиеллы (Klebsiella), эшерихии (Escherichia), энтеробактер (Enterobacter), цитробактер (Citrobacter) и ацинетобактер (Acinetobacter), протей (Proteus), клостридии (Clostridia), серрации (Serratia), псевдомонады (Pseudomonas), дрожжеподобные грибы (Candida и др.) и другие возбудители. Эти микроорганизмы могут вызывать инфекционное поражение желудочно-кишечного тракта с развитием гастроэнтерита, энтерита и энтероколита.
Посев кала на условно-патогенную флору с определением чувствительности к антибиотикам используется для диагностики кишечных инфекций, вызываемых условно-патогенными микроорганизмами, а также для определения чувствительности этих возбудителей к антибиотикам.
Для чего используется исследование?
- Для установления возбудителя кишечной инфекции.
- Для дифференциальной диагностики (наряду с другими исследованиями) заболеваний, протекающих со сходными симптомами (диарея, воспалительные заболевания кишечника, колоректальный рак, болезни, сопровождающиеся нарушением всасывания).
- Для того чтобы оценить эффективность проводимой антибактериальной терапии.
Когда назначается исследование?
- При симптомах кишечной инфекции.
Если в посеве наблюдается умеренный рост условно-патогенных микроорганизмов (не превышающий норму), то утверждать, что они вызвали кишечную инфекцию, нельзя. Обильный рост условно-патогенных микроорганизмов (превышающий норму) свидетельствует о том, что они явились причиной развития инфекции.
Что может влиять на результат?
Предшествующая антибактериальная терапия или химиотерапия ведет к ложноотрицательному результату.
Кто назначает исследование?
Терапевт, врач общей практики, педиатр, гастроэнтеролог, инфекционист.
- Энциклопедия клинических лабораторных тестов / под ред. Н. У. Тица. – М. : «Лабинформ», 1997. – 942 с.
- Руководство по инфекционным болезням / под ред. Ю. В. Лобзина, С. С. Козлова, А. Н. Ускова. – CПб. : Феникс, 2001. – 932 с.
источник
В норме микрофлора кишечника взрослого характеризуется балансом патогенных и полезных микроорганизмов. При заболеваниях, плохом питании, стрессе и прочих причинах происходит сбой, и тогда обнаруживаются признаки дискомфорта, метеоризма, диареи и дисбактериоза. Узнайте, какова в этом заслуга йодофильной флоры в кале, как ее обнаружить и вылечить без вреда для здоровья взрослого.
В кишечнике взрослого человека присутствуют полезные и условно-патогенные микроорганизмы. К первым относятся лакто-, бифидобактерии, ко вторым – йодофильная микрофлора. Она вызывает брожение, расщепляя крахмал до глюкозы и кислот. Если кишечник в большом объеме содержит перевариваемую растительную клетчатку или легкоусвояемые углеводы, то активность гнилостных и бродильных процессов повышается, развивается патогенная флора кала.
Йодофильные бактерии являются грамположительными, к ним относятся клостридии, из патогенных выделяют дрожжевые грибы, кокки и палочки. У здорового взрослого человека такие микроорганизмы обитают внутри толстого кишечника, отличаются немногочисленностью. У детей йодофильная флора не присутствует, или она есть, но отличается умеренным количеством. Если показатели выше, это говорит о возможных заболеваниях и патологиях желудочно-кишечного тракта. Нормой для полезной флоры кала считают 10*7-10*11 для лактобактерий и 10*5 – для бифидобактерий.
Для постановки диагноза взрослому используют метод копрограммы (микроскопического исследования кала) и общий анализ кала (включает физические и химические способы). Свое название йодофильная флора получила за счет того, что для ее выявления используется раствор йода или Люголя. Полученный образец кала взрослого или ребенка обрабатывается реагентом, реакция наблюдается под микроскопом. Взаимодействуя с йодом, бактерии окрашиваются в темно-синий или фиолетовый оттенок. Например, клостридии пигментируются только по центру, дрожжи и кокки – целиком.
Если количество полезной флоры кала у взрослого снижено, то йодофильная занимает ее место. По норме ее не должно быть, или она присутствует единично. При расшифровке анализа кала указывается 1+ или 2+. Это означает, что видны одна или две клетки болезнетворных одноклеточных возбудителей. 1+ часто указывает на нездоровый рацион или плохую подготовку к анализу. Она включает:
- за двое суток до сбора убрать из рациона свеклу, ревень, томаты, сладкий перец (красящие продукты), десерты на основе желатина;
- прекратить прием антибиотиков, ферментов и контрастных препаратов;
- включить в рацион овощи, каши, молочные продукты;
- собирать кал женщинам нужно в промежутке между месячными.
После коррекции рациона и тщательной подготовки проводят повторный анализ. Если уровень флоры кала остается повышенным после него, то это говорит об отклонениях в функционировании кишечника, что требует определенного лечения. Специалисты проводят комплексную терапию, заключающуюся в повышении иммунитета, коррекции питания, приеме препаратов, чтобы йодофильная флора в кале у взрослого нормализовалась.
Если у взрослого обнаружены йодофильные бактерии в кале, это не всегда является признаком заболевания, но стоит посетить терапевта или гастроэнтеролога. Появление флоры зависит от рациона, поэтому ее можно скорректировать, внеся изменения в питание. Симптомами превышения патогенных микроорганизмов становятся:
- зеленая слизь в кале;
- частое вздутие живота;
- неприятные ощущения или боли в животе;
- метеоризм;
- диарея, запор;
- дисбактериоз;
- резкое снижение аппетита;
- понижение массы тела;
- стул с кровью;
- хроническая усталость, подавленность настроения;
- ложные позывы к дефекации повышенной частоты.
Если обнаружена йодофильная флора в копрограмме, это может говорить о разных причинах – от приема лекарств до серьезных заболеваний. Основными факторами, влияющими на появление микроорганизмов, являются:
- длительный или частый прием антибиотиков без контроля врача и параллельного употребления про- и пребиотиков;
- присутствие в рационе преимущественно углеводной пищи или продуктов с высоким содержанием клетчатки (сладости, свежие фрукты, овощи, хлеб, макароны, крупы, крахмал);
- снижение иммунитета;
- нарушение перистальтики кишечника;
- глистные инвазии, гельминтоз или заражение паразитами-червями;
- отклонения в работе тонкого кишечника;
- гастрит, панкреатит;
- хроническое воспаление поджелудочной железы;
- язвенный колит, болезнь Крона.
Если значение йодофильной флоры в кале у взрослого завышено, пациенту придется пройти еще ряд диагностических процедур для выявления причины и постановки точного диагноза. Основными методами диагностики являются ультразвуковое исследование органов ЖКТ, комплексный анализ кишечной флоры и биохимический анализ крови. После этого назначается терапия, состоящая из приема медикаментов, корректировки рациона и остановки роста патогенной микрофлоры.
Традиционная терапия заключается в приеме лекарственных средств, делящихся на группы в зависимости от типа действия:
- Противомикробные бактериофаги – не дают патогенной флоре кала размножаться, снижают ее уровень. К таковым относятся Секстафаг, Интести, Пиобактериофаг, Клебсиелл, Псевдомонас аэругиноза. Под бактериофагами понимаются вирусы, способные разрушать определенный тип патогенной флоры. Попадая внутрь кишечника, они «растворяют» вредные клетки микроорганизмов, используют их для питания и размножения, поражая новые. Постепенно патогенная флора отмирает, а на ее место в органе приходит полноценная полезная. Бактериофаги выпускаются форматом капель, растворов, таблеток, принимаются однократно за сутки курсом 5-7 дней. Точные параметры лечения определяет лечащий врач.
- Прием пробиотиков на основе живых молочнокислых бактерий, восстанавливающих уровень полезной флоры кала. Это Энтерол, Линекс, Бифидумбактерин, Бифиформ, Аципол, Биоспорин, Ацилакт. Они выпускаются формой таблеток, капсул с кишечнорастворимой оболочкой, порошков или капель. Прием лекарств производится по инструкции – примерно 1-2 раза/сутки курсом 7-10 дней. Этого времени хватает, чтобы укреплять полезную микрофлору и создавать условия, благоприятные для ее размножения. Таким способом устраняется дисбактериоз, подавляется патогенная флора кала.
- Употребление пребиотиков – препаратов, восстанавливающих нормальную среду кишечника. Они создают основу питания для полезных микробов, не усваиваются организмом, но благотворно влияют на его функционирование, выборочно стимулируя рост микроорганизмов. Большинство пребиотиков относятся к клетчатке, но при наличии йодофильной флоры она запрещена. Поэтому используют средства на основе инулина. К таковым относятся Хилак Форте, Стимбифид, Экспортал.
Важным этапом лечения присутствия патогенной флоры является корректировка рациона или диета. Из питания следует убрать продукты, содержащие пищевые волокна. К ним относятся фасоль, бобы, отруби, хлеб, сухофрукты, кукуруза. Под запретом капуста, картофель, злаки. В рацион для улучшения пищеварения следует включить мясные и молочнокислые продукты, придерживаться обильного питья. Из рациона нужно убрать сахар, белокочанную капусту, молоко, яблоки, очищенный рис, виноград, дыню.
источник
Посев на патогенную кишечную флору (шигеллы, сальмонеллы) с определением чувствительности к антимикробным препаратам
Взятие материала проводится до начала антибактериальной терапии или не ранее, чем через 2 недели после ее окончания.
Правила взятия биоматериала
- Перед сбором материала провести тщательный туалет области вокруг анального отверстия с мылом и водой.
- При сборе кала: произвести дефекацию в чистую емкость (горшок или др. , предварительно хорошо промыв с мылом и водой, многократно ополоснув и обдав кипятком).
- Далее, необходимо перенести материал в пробирку с жидкой средой Кэри Блейр, зонд-тампон погрузить в фекалии поочередно в нескольких местах (важно: обязательно погрузить в места со слизью, гноем и т. д. ) и переместить материал в пробирку, отломить избыток аппликатора по условной линии, плотно закрыть крышку. НЕ помещать в пробирку кусочки кала.
Пробирку и зонд-тампон можно получить в регистратуре CMD
Доставка в лабораторию в день взятия биоматериала.
Метод исследования: Микробиологический
Исследование позволяет выявить и дифференцировать два наиболее распространенных возбудителя острой кишечной инфекции. Шигеллез (бактериальная дизентерия) – антропонозное заболевание, возбудителями которого являются микроорганизмы рода шигелл (Shigella dysenteriae, S. flexneri, S. boydii, S. sonnei). Клинической особенностью шигеллеза является наличие у части заболевших классических форм поражения толстого кишечника со скудным стулом с примесью крови и слизи и ложными позывами на дефекацию. Но в части случаев клиника шигеллеза схожа с симптомами других кишечных инфекций, что не позволяет отличить от других инфекций. Сальмонеллез – это заболевание, вызываемое комплексом сальмонелл (Salmonella species), за исключением возбудителей брюшного тифа и паратифов. Клинически протекает с поражением желудочно-кишечного тракта (диарейный синдром и явления интоксикации). Инфицирование происходит преимущественно через продукты питания животного происхождения (яйца, молоко, мясо).
Информативность бактериологического исследования снижается после начала антибактериальной терапии.
Идентификация микроорганизмов производится на высокоточном масс-спектрометре Microflex (Bruker). На следующем этапе лабораторного исследования выполняется определение чувствительности возбудителя к лекарственным препаратам на современных микробиологических анализаторах. Вся антибиотикограмма соответствует стандартам CLSI (Институт клинических и лабораторных стандартов), США и EUCAST (Европейский комитет по определению чувствительности к антимикробным препаратам (European Committee Antimicrobial Susceptibility Testing). Определение чувствительности к широкому спектру антимикробных препаратов позволяет врачу назначить адекватную терапию.
- Обследование детей и взрослых с диарейным синдромом
- Обследование лиц в очагах групповой заболеваемости
- Оценка эффективности антибактериальной терапии.
Результат бактериологического исследования стандартизирован и выдается в соответствии с выделенными этиологически значимыми микроорганизмами, содержит антибиотикограмму и заключение, помогающее лечащему врачу лучше сориентироваться в предоставленной информации.
Референсные значения (вариант нормы): не обнаружено.
Интерпретация проводится врачом с учетом клинических проявлений.
Обращаем Ваше внимание на то, что интерпретация результатов исследований, установление диагноза, а также назначение лечения, в соответствии с Федеральным законом № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» от 21 ноября 2011 года, должны производиться врачом соответствующей специализации.
» [«serv_cost»]=> string(3) «950» [«cito_price»]=> NULL [«parent»]=> string(3) «542» [10]=> string(1) «1» [«limit»]=> NULL [«bmats»]=> array(2) array(3) string(1) «N» [«own_bmat»]=> string(2) «12» [«name»]=> string(39) «Мазок из прямой кишки» > [1]=> array(3) string(1) «N» [«own_bmat»]=> string(2) «12» [«name»]=> string(62) «Кал (зонд-тампон, среда Кэри Блейр)» > > >
| Тип | В офисе |
|---|---|
| Мазок из прямой кишки | |
| Кал (зонд-тампон, среда Кэри Блейр) |
Взятие материала проводится до начала антибактериальной терапии или не ранее, чем через 2 недели после ее окончания.
Правила взятия биоматериала
- Перед сбором материала провести тщательный туалет области вокруг анального отверстия с мылом и водой.
- При сборе кала: произвести дефекацию в чистую емкость (горшок или др. , предварительно хорошо промыв с мылом и водой, многократно ополоснув и обдав кипятком).
- Далее, необходимо перенести материал в пробирку с жидкой средой Кэри Блейр, зонд-тампон погрузить в фекалии поочередно в нескольких местах (важно: обязательно погрузить в места со слизью, гноем и т. д. ) и переместить материал в пробирку, отломить избыток аппликатора по условной линии, плотно закрыть крышку. НЕ помещать в пробирку кусочки кала.
Пробирку и зонд-тампон можно получить в регистратуре CMD
Доставка в лабораторию в день взятия биоматериала.
Метод исследования: Микробиологический
Исследование позволяет выявить и дифференцировать два наиболее распространенных возбудителя острой кишечной инфекции. Шигеллез (бактериальная дизентерия) – антропонозное заболевание, возбудителями которого являются микроорганизмы рода шигелл (Shigella dysenteriae, S. flexneri, S. boydii, S. sonnei). Клинической особенностью шигеллеза является наличие у части заболевших классических форм поражения толстого кишечника со скудным стулом с примесью крови и слизи и ложными позывами на дефекацию. Но в части случаев клиника шигеллеза схожа с симптомами других кишечных инфекций, что не позволяет отличить от других инфекций. Сальмонеллез – это заболевание, вызываемое комплексом сальмонелл (Salmonella species), за исключением возбудителей брюшного тифа и паратифов. Клинически протекает с поражением желудочно-кишечного тракта (диарейный синдром и явления интоксикации). Инфицирование происходит преимущественно через продукты питания животного происхождения (яйца, молоко, мясо).
Информативность бактериологического исследования снижается после начала антибактериальной терапии.
Идентификация микроорганизмов производится на высокоточном масс-спектрометре Microflex (Bruker). На следующем этапе лабораторного исследования выполняется определение чувствительности возбудителя к лекарственным препаратам на современных микробиологических анализаторах. Вся антибиотикограмма соответствует стандартам CLSI (Институт клинических и лабораторных стандартов), США и EUCAST (Европейский комитет по определению чувствительности к антимикробным препаратам (European Committee Antimicrobial Susceptibility Testing). Определение чувствительности к широкому спектру антимикробных препаратов позволяет врачу назначить адекватную терапию.
- Обследование детей и взрослых с диарейным синдромом
- Обследование лиц в очагах групповой заболеваемости
- Оценка эффективности антибактериальной терапии.
Результат бактериологического исследования стандартизирован и выдается в соответствии с выделенными этиологически значимыми микроорганизмами, содержит антибиотикограмму и заключение, помогающее лечащему врачу лучше сориентироваться в предоставленной информации.
Референсные значения (вариант нормы): не обнаружено.
Интерпретация проводится врачом с учетом клинических проявлений.
Обращаем Ваше внимание на то, что интерпретация результатов исследований, установление диагноза, а также назначение лечения, в соответствии с Федеральным законом № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» от 21 ноября 2011 года, должны производиться врачом соответствующей специализации.
источник
Есть дисбактериоз или нет?
В научных переводных статьях последнего десятилетия, особенно переводных, убедительно доказывают, что дисбактериоза не существует, а вот в практике попадаются дети, у которых после применения пре-и пробиотиков проходят явления атопического дерматита, уходят боли в животе, нормализуется характер стула… Но попадаются такие дети гораздо реже, чем диагноз — дисбактериоз.
Точки зрения медиков на эту проблему варьируют от «нет такого диагноза, не было и не будет!!», до объяснения всех проблем, от асцита до язвы только и исключительно нарушением кишечной флоры. Что такое дисбактериоз? На Западе нет такого диагноза — это выдумка российских медиков.
Дисбактериоз — нарушение состава кишечной микрофлоры (много «плохих бактерий», мало «хороших бактерий» или и то, и другое вместе) — не является диагнозом.
о не заболевание, это синдром, т.е. определенное сочетание признаков болезни, которое может вызываться различными причинами. В западных работах аналогом «нашего» дисбактериоза могут служить «синдром избыточного бактериального обсеменения кишечника» и « антибиотик-ассоциированная диарея». Это не временная диарея, вызванная самим антибиотиком, и проходящая после того, как антибиотики отменили, а диарея вследствие изменений в организме, вызванных антибиотиком.
Таким образом, дисбактериоз — это синдром, а не заболевание. Нарушения кишечной флоры существуют и могут вызывать много неприятных симптомов, однако, диагноза «дисбактериоз» не существует. В диагнозе пациента может звучать исключительно «синдром кишечного дисбактериоза» (или «синдром избыточного бактериального обсеменения кишечника»), причем это должно быть дополнением к основному диагнозу.
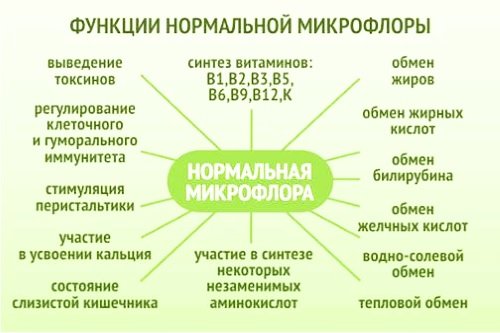
Функции микрофлоры кишечника у детей.
Слизистая кишечника в процессе эволюции приобрела исключительно важные функции:
— барьерная функция (нормальная микрофлора препятствует проникновению в организм чужеродных микробов и их токсинов). Однако повышенный уровень ряда бактериальных клеток за счет более интенсивного размножения и воздействия продуктов их жизнедеятельности, а также гибели какого-либо одного или нескольких видов бактерий может повлечь за собой нарушение микроэкологии и развитие патологического процесса;
— участие в формировании колонизационной резистентности (под колонизационной резистентностью понимают совокупность механизмов, придающих стабильность нормальной микрофлоре и обеспечивающих предотвращение заселения организма хозяина патогенными либо условнопатогенными микроорганизмами), то есть много полезных, которые и не дают расти вредным;
— метаболическая функция (участие в метаболизме белков, жиров, углеводов, нуклеиновых, желчных кислот, органических кислот (уксусной, пропионовой, масляной), газов (углекислого, водорода, метана), холестерина, водно-электролитном обмене (способствующих всасыванию кальция, железа, витамина Д), стероидов;
— витаминосинтезирующая функция (витамин В1, В2, В6, В12, К);
— пищеварительная в т.ч. ферментосинтезирующая функция, помогают пищеварению.Расщепляют некоторые вещества.
— морфокинетическая функция (регуляция физиологической моторики и всасывания ЖКТ);
— участие в процессах детоксикации ксенобиотиков-не характерных для кишечника веществ (в кишечнике доминируют реакции гидролиза и восстановления, тогда как в печени — окисления и синтеза с образованием водорастворимых продуктов);
— иммуностимулирующая функция полезной микрофлоры (поддержание высоких уровней лизоцима, секреторных иммуноглобулинов, интерферона, цитокинов, пропердина и комплемента, важных для иммунологической резистентности).
Всю микрофлору кишечника можно подразделить на три части:
Облигатную, постоянно живущую и характерную (главная микрофлора);
факультативную (условно патогенная и сапрофитная микрофлора);
транзиторную (случайные микроорганизмы).
Микрофлору кишечника также делят по направлению от поверхности слизистой к центру кишечника и выделяют пристеночную и полостную.
Облигатными, т. е. постоянными для толстой кишки, являются анаэробы — бифидобактерий и пропионовые бактерии, лактобактерии, которые относят к анаэробам и микроаэрофилам и аэробы — кишечная палочка.
Количество анаэробов стабильно и в среднем составляет 1-10 млрд. клеток на 1 г фекалий. На их долю приходится 95% всей кишечной флоры. Количество аэробов менее постоянно и исчисляется десятками и сотнями миллионов в 1 г фекалий (в среднем 1-3 млн.).
Состав факультативной группы весьма вариабелен. Сюда входят лакто-зоотрицательные энтеробактерии, стафилококки, протей, грибы и др. Многие из них находятся там более длительно, но в норме патогенного действия не проявляют.
Транзиторная микрофлора представлена флавобактериями, ацинетобактерами, некоторыми псевдомонадами.
Количество нормальных бактерий в кишечнике ребенка должно быть достаточно высоким и составлять для бифидобактерий — 10 в 9 — 11 степени, для нормальной кишечной палочки и лактобацилл — 10 в 7 — 9 степени в 1 грамме фекалий.
Микробы, которые живут в организме, не принося ему вреда тогда, когда их уровень не превышает определенного предела. Это — условно-патогенная кишечная микрофлора; как только ее количество возрастает, возникают различные проблемы — вздутие живота, неустойчивый стул и т.д. Наиболее часто встречающимися условно-патогенными бактериями являются:
— Условно-патогенные кишечные палочки (гемолизирующие, лактозонегативные и т.д.), их количество должно составлять не более 10% от общего количества кишечной палочки. Превышение их уровня приводит к болям и вздутию живота, появлению слизи и зелени в кале.
— Золотистые стафилококки, количество которых не должно превышать 10 в третьей степени у детей старше года и взрослых, а у детей до года они должны отсутствовать, превышение их уровня может привести к развитию поносов с оранжевым окрашиванием кала вплоть до развития классической картины кишечной инфекции. Замечено, что некоторые продукты обмена стафилококков по своей структуре сходны по строению с белками коровьего молока, и поэтому считается, что стафилококк может способствовать возникновению аллергии к белку коровьего молока с развитием атопического дерматита.
— Клостридии. Их уровень не должен превышать 10 в 4 степени, при его превышении часто возникает вздутие живота, неустойчивый стул, снижение аппетита.
— Клебсиеллы. При их количестве выше 10 в 3 степени может возникнуть учащение стула, боли в животе.
— Кандиды. Грибковая микрофлора в количестве выше 10 в 3 степени часто обнаруживается у детей со сниженным иммунитетом, в особенности после частого применения антибактериальных препаратов. Возникают сходные с клостридиальными нарушения.
Микробы, которые всегда в инфицирующей дозе вызывают заболевание — патогенные кишечные бактерии, такие, как возбудители сальмонеллеза, дизентерии, брюшного тифа, холеры, патогенная кишечная палочка, ротавирусы и другие. При попадании их в организм возникает общая интоксикация, проявляющаяся нарушением самочувствия, головной болью, лихорадкой, затем присоединяются боли в животе, рвота и частый жидкий стул с различными патологическими примесями (зелень, слизь, кровь). Это состояние без контроля врача и адекватного лечения очень опасно, в особенности в детском возрасте, поскольку может привести к обезвоживанию организма и развитию тяжелых осложнений.
Клиника дисбактериоза самая разнообразная. Наиболее часто встречается:
— сухость кожи, атопический дерматит, «заеды» ,
— нарушения цвета и запаха стула — от темно-зеленого до ярко-зеленого, с включениями, непереваренной пищей и т.д.
— боли в животе, колики у младенцев. Почему? Как бактерия связана с атопическим дерматитом?
Нарушения микрофлоры могут быть в тонком кишечнике и в толстом кишечнике (а иногда и там, и там). В зависимости от этого меняется и патогенез: — в тонкой кишке избыточное бактериальное обсеменение вызывает понос, нарушает всасывание витаминов (В12, А, К, Д), нарушает кишечное всасывание (большое количество микробов выделяет много токсинов — токсины повреждают стенку кишки — через поврежденную кишку «пролезают» большие молекулы, которые способствуют возникновению аллергии).
— в толстой кишке избыточное обсеменение бактериями вызывает запор (хотя может быть и понос), боли в животе, нарушения характера стула.
1. Необходимы клинические проявления, то есть ребенок и родители должны предьявлять жалобы (нарушения стула, боли в дивоте и прочие). Дисбактериоз без клинических проявлений (ничего не болит, но анализы очень страшные) лечения не требует. Более того, на мой взгляд, выставлять диагноз «синдром дисбактериоза» на основании только результатов анализа — совершенно неправильно.
Ребенка, ребенка лечите — если надо! А когда хочется полечить бумажку… это не ко мне.
2. Копрология. Это анализ состава кала — сколько жира, сколько углеводов и прочее. Копрология имеет возрастные особенности. Анализ очень ценный, очень информативный — и простой и безболезненный для ребенка. Просто собираете кал. Как это правильно сделать я расскажу в другой статье. Копрограмма — общеклиническое исследование кала. Для нормального развития малыша важно не только правильное вскармливание, но и такой показатель, как хорошее переваривание пищи. По результатам данного анализа врач сможет оценить, в каком отделе (желудке или кишечнике) нарушено пищеварение и нет ли воспаления, которое может сопровождать кишечную инфекцию.Включает физико-химические показатели и данные микроскопических исследований. Данный анализ позволяет судить о некоторых патологических процессах в органах пищеварения и в определенный степени дает возможность оценить состояние ферментативных систем пищеварительного аппарата.
3. Анализ кала на глисты и анализ кала на энтеробиоз — особенно важно для детей старше 1,5 лет (и для ползающих грудничков, если они на искусственном вскармливании). Сдается, также как и копрология, в ближайшей лаборатории. Если ребенок чешется во сне, если у него раздражение вокруг анального отверстия, если у девочки бесконечные вульвовагиниты — анализ кала на энтеробиоз (острицы) сдавать трижды, желательно в разных местах. Глистная инвазия встречается гораздо чаще дисбактериоза, а вот клиника совершенно идентична.
4. При соответствующей клинике (боли в животе, пенистый стул, поносы или запоры, чередующиеся с поносами) и соответствующих изменениях в копрограмме (есть жирные кислоты и мыла) — анализ кала на углеводы. Норма — 0,25%. Повышение выделения углеводов с калом необязательно проявление лактазной недостаточности, всегда необходима консультация врача.
5. Анализ кала на патогенные бактерии (сальмонеллы, шигеллы, патогенные серовары кишечной палочки). Дело в том, что стертые формы сальмонеллеза или дизентерии встречаются гораздо чаще, чем принято думать.
6. Добрались-таки до анализа кала на дисбактериоз.
Значит так, посев кала на дисбактериоз малоинформативен и не отражает всей картины микробной флоры кишечника, скорее, он говорит о флоре последних отделов толстой кишки. Многие бактерии не живут на воздухе, что также отражается на качестве данного анализа. Для чего может быть полезен данный анализ — оценить количество патогенных и условно-патогенных бактерий в кишечнике. Попросту говоря, уточнить, не живут ли в кишечнике ребенка «ядовитые» бактерии в большом количестве. Достоверность посева кала на дисбактериоз в отношении оценки количества и соотношения «полезных бактерий» мне не кажется высокой. Сдавать посев кала на дисбактериоз надо в самую последнюю очередь, когда уже сдан общий анализ кала (копрология), исключена дисахаридазная (и лактазная в том числе) недостаточность и прочее…
Достаточно бессмысленный анализ, если честно. А уж эти стопочки бланков: «Мы сдавали кал на дисбактериоз 10 раз и каждый раз был разный результат… » Самое главное в отношении анализа кала на дисбактериоз:
Лечить анализ — нельзя. Хоть что там у Вас высеялось — если нет клиники (а вот зачем Вы тогда, кстати, анализ сдавали?) лечить ничего не надо.
Нормы приводить не буду, они хоть не сильно, но разнятся от лаборатории к лаборатории. Кому интересно ниже приведу ссылки на статьи по данной проблеме. На мой взгляд, обращать внимание следует только на наличие патогенных или условно-патогенных бактерий в больших количествах. Если в большом количестве высевается клебсиелла, или протей, или грибы…
В сотый раз повторю — не надо лечить анализ. И тем более, не надо лечить его самостоятельно.
Таким образом, если у Вашего ребенка боли в животе или нарушения стула или атопический дерматит или плохой аппетит или все это вместе взятое, алгоритм Ваших действий должен быть следующим:
1. Показаться врачу. Педиатру или гастроэнтерологу или аллергологу.
2. Сдать основные анализы (общий анализ крови, общий анализ мочи, копрология, анализ кала на глисты и энтеробиоз, при необходимости — на углеводы, при необходимости — УЗИ брюшной полости, гастроскопия) + принимать лечение, прописанное врачом
3. Показать результаты анализов, рассказать о том, помогло ли лечение, получить улучшенные назначения.
4. При малой эффективности лечения (оценивать не раньше чем через 2 недели) — показаться врачу снова (можете попробовать поменять врача, но лучше сразу найти хорошего специалиста).
5. По рекомендации врача — если такая будет — сдать анализ кала на дисбактериоз.
обычная последовательность действий — сдать анализ на дисбактериоз, показать его врачу, переспросить в интернете, сделать сборную солянку из советов в инете и врачебных рекомендаций, удивляться отсутствию эффекта от лечения, снова сдать анализ на дисбактериоз. Не обижайтесь, пожалуйста, но сил же нет смотреть на эти бумажки! А на бедных, несчастных залеченных различными препарартами детей и того страшнее.
Давайте сразу договоримся — дисбактериоз на грудном вскармливании — невозможен. У ребенка может быть аллергия, может быть лактазная недостаточность (и долгая, без лечения, лактазная недостаточность может приводить к синдрому дисбактериоза), может быть возрастная незрелость (колики до 3-х месяцев) кишечника — но у него, на грудном-то молоке, не может быть избыточного бактериального обсеменения кишечника. Если Вам говорят, что проблемы у ребенка (а еще хуже — новорожденного!) на грудном вскармливании вызваны дисбактериозом — лучше посоветоваться с еще каким-нибудь специалистом.
— у грудных детей, находящихся на искусственном вскармливании, если они из группы риска (недоношенные, страдающие от какого-то другого заболевания, перенесшие тяжелую операцию),
— у грудных детей с нарушениями иммунитета. Имеются в виду ВИЧ-инфекция и другие заболевания иммунной системы.
— у детей и взрослых, перенесших операции на желудочно-кишечном тракте, в особенности, с удалением части кишечника,
— у пожилых людей, особенно с нарушениями питания,
— после химиотерапии и лучевой терапии,
— у детей и взрослых, получавших массивную и длительную антибиотикотерапию.
Сразу хочу подчеркнуть, что 5-7-дневное назначение одного антибиотика в возрастной дозировке ничего не сделает с флорой ребенка (или взрослого), не страдающего нарушениями иммунитета.
К нарушению микрофлоры может приводить только назначение одного антибиотика на 14 дней и более, назначение одновременно двух и более антибиотиков, назначение антибиотика в дозе, превышающей возрастную и назначение антибиотиков из группы цефалоспоринов 3-4 поколения и линкозамидов (клиндамицин, линкомицин) — эти антибиотики назначаются редко, только в стационаре и в связи с заболеваниями, гораздо худшими, чем дисбактериоз. Да, кстати, введение антибиотика внутримышечно (или внутривенно) или через рот — не играет никакой роли для микрофлоры. Если Вашему ребенку предлагают колоть антибиотики, «чтобы избежать дисбактериоза» — не верьте. Антибиотик влияет на микрофлору кишечника, всасываясь, и потом, с кровью, приносясь к стенке кишечника. Его местное воздействие невелико и зависит от того, в каком именно отделе всасывается тот или иной антибиотик (ну как может повлиять местно на флору толстой кишки лекарство, которое всасывается в начале тонкой кишки?!) Таким образом, из всего этого можно сделать два вывода:
1. Назначение антибиотика на 5-7 дней в возрастной дозировке не ведет к дисбактериозу. Расстройство стула на фоне приема антибиотика — явление временное и пройдет как только будет отменен антибиотик. При назначении антибиотика на 5-7 дней нет необходимости давать ребенку одновременно с этим пробиотики и/или противогрибковые средства, т.к. риск развития аллергии достаточно велик при таком количестве препаратов, а польза от них — невелика.
2. Дисбактериоз у детей встречается редко. Гораздо чаще имеет место аллергические процессы, лактазная недостаточность, глистная инвазия или другие заболевания желудочно-кишечного тракта. Поэтому при подозрении на дисбактериоз надо вначале исключить все остальное.
Итак, чтобы не было проблем с кишечником (и совсем не обязательно дисбактериоза)
1. Грудное вскармливание. Не хотите кормить грудью — хотя бы первые капли молозива, сразу после рождения. Ребенок сразу после рождения должен быть приложен к груди и высосать хотя бы несколько капель.
2. Совместное пребывание с ребенком в роддоме. Кишечник в эти дни колонизируется — и лучше это будет флора с Ваших рук, чем флора роддома и персонала.
3. Мытье рук. И своих — когда Вы общаетесь с ребенком, и ребенкиных перед едой.
4. Правильное питание. С молочными продуктами, кисломолочными продуктами, фруктами, овощами, мясом и рыбой — а не сосиски с макаронами ежедневно.
5. Гулять, купать закалять — и грудничков, и старших детей.
Ну допустим, ну допустим у Вашего ребенка дисбактериоз. Знаете с чего начинается лечение дисбактериоза?
С назначения антибиотиков.
Для того, чтобы уничтожить патогенную флору (1 этап лечения дисбактериоза) применяются:
— специальные бактериофаги (могут быть как сделанные в массовом порядке, так и на заказ, непосредственно под Вашу бактерию) — поливалентный пиобактериофаг, сальмонелезный бактериофаг, клебсиеллезный бактериофаг и т.д. Это бактерии, которые будут «есть» «плохие» бактерии в организме. Самый физиологичный метод, но — говорят — весьма аллергичный. Дается одновременно через рот и в маленьких клизмах, первые дни лечения могут быть сильные боли в животе — это реакция на препарат.
— специальные пробиотические (т.е. содержащие живые «полезные» бактерии) препараты, которые «вытесняют» «плохие» бактерии — бактисубтил (есть данные о том, что его нельзя детям до 2-х лет, хотя раньше его с успехом применяли даже у новорожденных). Да, кстати, с классической точки зрения, бактисубтил — пребиотик, т.к. содержащиеся в нем B.cereus не сами «вытесняют» плохие бактерии, а создают кислую среду, в которой им плохо жить ), бифиформ ( Bifidobacterium longum+Enterococcus faecium или Lactobacillus GG+Bifidobacterium lactis) — с 1 года, энтерол (Saccharomyces boulardii ) — с 1 года
— антибиотики, для уничтожения «плохих» бактерий — используются антибиотики широкого спектра действия, как правило, либо пенициллинового ряда, либо макролиды.
«Плохих» уничтожили, можно приступать к заселению «хорошими» (2 этап лечения)
— вначале, на 7-10 дней назначают пребиотики (препараты, которые помогают прижиться «хорошим» бактериям) — самые распространенные — это Хилак-форте — можно с рождения, добавлять в любые жидкости, кроме молока и препараты лактулозы — Дюфалак, Лактусан и прочее (куча БАД-ов есть, содержащих лактулозу и выдающих себя за единственно-неповторимое лекарство от всех дисбактериозов). Я больше доверяю нормальным препаратам, таким как Дюфалак — лактулоза — это пищевые волокна. Она не всасывается, а служит «едой» для роста полезных бактерий.
Хилак-форте может вызывать запоры, препараты лактулозы способствуют облегчению процесса дефекации.
— после 7-10 дней приема пребиотиков начинают давать пробиотики, ту самую «хорошую» флору. Из наиболее часто встречающихся — Бифиформ, про который уже говорилось, Линекс (Lactobacillus acidophilus, Bifidobacterium infantis v.liberorum, Enterococcus faecium) (осторожно, очень много подделок) — с рождения, Нормофлорины (L. acidophilus, B.bifidum, B.longum, L. casei rhamnosus) — с рождения, Примадофилус (Bifidobacterium breve, longum, tongu; Lactobacillus rhamnosus, acidophilus ) — с рождения, на мой взгляд необоснованно разрекламирован, Бифидумбактерин форте и Пробифор (Bifidobacterium bifidum+активированный уголь ) — отечественные препараты, могут применяться с рождения, представляют собой «обычные» бифидобактерии, «посаженные» на очень маленькие кусочки активированного угля, что способствует лучшему заселению бактериями, а активированный уголь всасывает (сорбирует) в себя все «плохие» вещества из кишечника, обычные лакто-и бифидобактерии в порошке (да, тот самый бифидумбактерин) — сейчас назначаются относительно редко, т.к. плохо приживаются. Очень много различных БАДов, содержащих пре-и пробиотики, только это не биологически активная добавка к пище, это полноценное лекарство, которое — из экономии — провели как БАД. Соответственно, всяких клинических испытаний было вполовину меньше, чем с лекарственным препаратом. Выводы делайте сами и не принимайте никаких БАД без совета врача. Обязательно надо отметить, что западные специалисты в один голос утверждают, что самыми эффективными в лечении дисбактериоза (вернее, antibiotic-associated diarrhea) у детей являются следующие микроорганизмы: Saccharomyces boulardii, Lactobacillus rhamnosus GG и B. lactis + Str. thermophilus, т.е. «переводя» на препараты — Энтерол, Бифиформ Малыш, Нормофлорин Д, Примадофилус Как правило, одновременно с пре-и пробиотиками назначаются ферментные препараты, сорбенты (активированный уголь, смекта, полифепам и т.д.) и другие препараты — так как дисбактериоз не заболевание, а лишь часть других заболеваний, соответственно, идет лечение основного заболевания.
Два слова про продукты, обогащенные пре-и пробиотиками.
Их сейчас появилось очень много, особенно в детском питании. Пребиотики (галактоолигосахариды и фруктоолигосахариды — это тоже пищевые волокна, не всасываются, но служат пищей для «полезных бактерий») часто добавляются в смеси для искусственного вскармливания, лактулозой обогащают каши для детского питания, йогурты; очень много йогуртов и других кисломолочных продуктов (в принципе, любой кисломолочный продукт — это пробиотик, т.к. содержит «хорошие бактерии» или грибы, как кефир). Без теории, только выводы:
— смесь с пре-и пробиотиками лучше, чем смесь без них, но подбирать смесь, все-таки, должен врач. Потому что, в смеси без пре-и пробиотиков могут быть какие-то другие достоинства, которые будут нужнее Вашему ребенку. И, конечно-конечно-конечно, естественное вскармливание предпочтительнее искусственного;
— есть разница межу продуктом, носящим название «йогурт» и каким-нибудь фругуртом, эрмигуртом и прочим. Йогурты более полезны, там большее количество живых «полезных бактерий», все, что не называется «йогуртом», а лишь созвучно ему — содержит таких бактерий меньше и приживаются они хуже;
— йогуртами и другими кисломолочными продуктами нельзя вылечить нарушения микрофлоры (если они имеют место), но можно предотвратить их развитие. В любом случае, все кисломолочные продукты полезны для организма (даже без нарушения микрофлоры кишечника).
— если Вы подозреваете у своего ребенка дисбактериоз — почти наверняка, его у ребенка нет, но есть какое-то другое заболевание, которое надо лечить у врача, возможно, с использованием пре-и пробиотиков.
— если Вы подозреваете у своего ребенка дисбактериоз — обязательно вначале сдайте анализы крови, мочи, копрограмму, анализ кала на яйца глистов и энтеробиоз — и проконсультируйтесь с врачом, а только после этого (при необходимости!) идите сдавать посев кала на дисбактериоз.
— анализ «на дисбактериоз» малоинформативен и должен делаться только по совету врача и после того, как сделаны основные анализы.
— принимать пробиотики вместе с антибиотиком, назначенным на 5-7 дней — бессмысленно. Это имеет смысл только в случае длительного приема антибиотиков в больших дозах.
— на грудном вскармливании у здорового доношенного ребенка дисбактериоза не бывает.
— И, хотя про это я в основном тексте упомянуть забыла, посев молока столь же бессмысленен, как и посев кала на дисбактериоз — а стафилококк, высевающийся в молоке прибежал туда с кожи рук и/или груди и никакого лечения не требует.
В кишечнике здорового человека спокойно проживают около 500 видов микроорганизмов. Они вполне успешно соседствуют с макроорганизмом, помогают ему выполнять ряд важных функций, сами питаются из кишечного содержимого. Принято разделять по принципу опасности всю флору на 3 вида.
Полезные — в любых условиях поддерживают пищеварение, вырабатывают витамины, обеспечивают иммунитет. Среди них основные:
- бифидобактерии;
- бактероиды;
- лактобактерии;
- эшерихии;
- грибы.
Всего таких микроорганизмов 15. Условно патогенные микроорганизмы безвредны, если человек силен и здоров, но в случае падения защитных сил становятся дополнительным агрессивным фактором и способны нанести существенный вред.
- стафилококки;
- энтерококки;
- кишечная палочка;
- клостридии;
- грибы рода Кандида.
Патогенные — это возбудители инфекционного заболевания, которых в норме не должно быть, но они могут принимать настолько хорошо защищенные формы, что длительно живут в кишечнике носителя в виде цист. А человек даже не подозревает, что является разносчиком инфекции. К ним относятся:
- сальмонелла;
- шигелла;
- дизентерийная амеба;
- кишечная трихомонада;
- балантидий;
- холерный вибрион и другие.
Если врач назначает анализ кала на кишечную группу, то его в первую очередь интересуют вероятные возбудители болезни. Ведь зная их особенности и поражающие свойства можно:
- выяснить источник заражения;
- ограничить распространение очага заболевания;
- обследовать контактных лиц;
- назначить курс оптимальной терапии.
Пациент с острым расстройством пищеварения и подозрением на заражение направляется в инфекционное отделение стационарного типа. Дети госпитализируются вместе с мамами. В условиях больницы удается изолировать больного, провести максимально полное обследование и лечение.
Наиболее часто кишечная группа возбудителей проявляется следующими заболеваниями:
- Дизентерией — вызывается шигеллой, основной «удар» наносится желудку и толстому кишечнику. Возбудитель отличается хорошей приспособляемостью к условиям внешней среды. Живут в отбросах и фекалиях до двух месяцев. Человек получает инфекцию через грязные руки или зараженные продукты.
- Сальмонеллезом — излюбленным местом поражения служит тонкий кишечник. Болезнь сопровождается выраженной интоксикацией. Для маленьких детей — особенно опасна, поскольку вызывает тяжелые осложнения (пневмонию, менингоэнцефалит, общий сепсис). Возбудители делятся на виды, кроме сальмонеллеза, вызывает брюшной тиф заражение фекально-оральным путем, через недостаточно обработанные продукты, грязную воду.
- Коли-инфекциями — заболевания, вызываемые разными по серотипу кишечными палочками. Чаще возникают у грудничков. Поражают толстый кишечник. Передаются от носителей или больных взрослых людей при несоблюдении основных правил гигиены и ухода за младенцем.
Эти примеры показывают насколько важно своевременно проводить анализ не только кала, но и продуктов питания, питьевой воды, смывов с рук персонала. Особенно если болезнь выявлена в детских учреждениях.
Для получения достоверных результатов пациента предварительно следует подготовить:
- рекомендуется 4–5 дней не есть мясных блюд, не принимать алкоголь, питаться только молочными продуктами, кашами, картошкой, белым хлебом;
- за три дня до сбора кала прекратить прием антибиотиков, слабительных средств, препаратов железа (заранее можно предположить отрицательный результат у пациентов, которые самостоятельно начали лечение антибиотиками), введение ректальных свечей.
К правилам сбора относятся:
- предупреждение попадания в исследуемый материал посторонних примесей (мочи, крови при менструации у женщин), ребенку нужно дать возможность предварительно помочиться, женщинам применять чистый влагалищный тампон, если нельзя перенести срок анализа;
- посуду для исследуемого материала нельзя обрабатывать дезинфицирующими средствами (хлоркой), баночку нужно хорошо промыть с мылом и облить кипятком;
- таким же образом обрабатывается горшок малыша;
- на доставку в лабораторию отводится не более двух часов, хранение в холодильнике допускает 4 часа отсрочки, чем дольше задержка срока транспортировки, тем менее результативными будут полученные данные, поскольку часть возбудителей погибает.
- в домашних условиях — в стерильную посуду, по объему следует ориентироваться приблизительно на полную чайную ложку;
- в инфекционном кабинете или в стационаре берут ректальный мазок тампоном, в положении пациента на боку лаборант вводит стерильный тампон на палочке в прямую кишку на небольшую глубину и проворачивает его, затем сразу помещает в пробирку со специальной средой;
- у маленького ребенка можно взять материал непосредственно с памперса.
Для более вероятного результата на исследование берут три пробы кала. Все применяемые методики относятся к виду «инвитро», что означает «на стекле». Другая возможность «in vivo», проводимая с помощью заражения животных, в данном случае не нужна.
Собранный материал в небольшом количестве помещают на 4–5 дней на питательную среду. Здесь вырастают колонии, из которых можно приготовить мазок на кишечную группу даже при очень малом количестве микроорганизмов.
Квалифицированные бактериологи способны выявить патологические возбудители, ориентируясь на внешний вид, подвижность под микроскопом. Метод называется бактериоскопией.
Микробиологический метод сопровождается обязательным посевом кала на специальные среды (например, для дизентерийного возбудителя годится любая универсальная среда, сальмонеллы хорошо растут на желчном бульоне). Если нет возможности сделать срочный посев, пробы материала консервируют в растворе с глицерином или солями фосфорной кислоты.
Бактериологическое исследование позволяет не только выявить инфекционный агент, но и провести анализ на его чувствительность к антибиотикам. Это особенно важно для выбора лечения носителей.
Биохимические тесты — позволяют вычислить в содержимом кишечника количество жирных кислот, выделяемых микроорганизмами. По их содержанию делаются выводы о количестве и качественному составу кишечной группы.
Для окончательного итога исследований необходимо около недели. Этот срок несвязан с организационными проблемами, он нужен, чтобы обеспечить возможность максимального роста и выявления возбудителя.
Для ускорения процесса в некоторых учреждениях используют экспресс-методы. Но они, как правило, менее достоверны. В диагностике более быстро получают результаты серологических реакций крови.
Результат анализа на кишечную группу учитывает наличие всего спектра микроорганизмов.
Количественный учет измеряется в КОЕ (колониеобразующих единицах) в грамме каловых масс. Расширенный анализ позволяет судить о наличии дисбактериоза среди полезной флоры. Этот момент необходимо учитывать, поскольку он утяжеляет течение заболевания, требует коррекции после стихания острых симптомов.
Не стоит пытаться расшифровывать анализ самостоятельно. Даже врачи разных специальностей, не связанные с инфекциями, недостаточно владеют информацией по данному вопросу. Поэтому правильный совет и оценку могут дать только инфекционисты, врачи бактериологи и гастроэнтерологи.
При наличии симптомов заболевания анализ должны сдать все пациенты. Во время лечения и после него потребуется как минимум трехкратное повторение исследования, чтобы быть уверенным в отсутствие бактерионосительства, безопасности для своей семьи, членов рабочего коллектива.
С профилактической целью сдают анализ в принудительном порядке (отстраняются от работы, если не проведено исследование):
- медицинские работники детских и инфекционных отделений, родильных домов;
- персонал дошкольных учреждений и школ, летних лагерей;
- работники сферы питания (повара, официанты);
- люди по профессии, связанные с производством и переработкой продуктов, упаковкой, транспортировкой (рабочие молококомбинатов, хлебопекарен, кулинарий);
- люди, осуществляющие продажу продуктов в магазинах, на рынке (продавцы, рубщики мяса).
В случае расследования эпидемиологом выявленного заражения возможна дополнительная общая проверка по требованию органа санитарного надзора. Широкие полномочия позволяют при опасной эпид. ситуации закрывать учреждения.
Часто таким путем выявляют источник заражения — бактерионосителя, переболевшего человека с остатками инфекции или просто нелеченного больного. Недобросовестное отношение некоторых граждан способствует не только их личному заболеванию, но и становится опасным для окружающих. В детских стационарах требуют предварительное проведение анализа на кишечную группу при плановой госпитализации.
Роль кишечной микрофлоры достаточно важна для обеспечения здоровья человека. Контроль с помощью анализа кала помогает сохранить нормальный процесс пищеварения, не допустить лишней интоксикации и признаков болезни.
Определение этиологии ОКИЗ (острого кишечного инфекционного заболевания) и выбор рациональной антибиотикотерапии.
Рациональная терапия дизентерии основана на идентификации её возбудителя — бактерий рода Shigella.
Шигеллы (по имени японского учёного К. Шиги) грамотрицательные неподвижные неспороносные палочки длиной 23 мкм, шириной 0,6 мкм. По типу обмена аэробы и факультативные анаэробы.Они выделяют токсины, повреждающие эпителий кишечника, усиливают секрецию жидкости и солей в просвет кишки. Шигеллы быстро изменяют свою чувствительность к различным антибактериальным препаратам.
Заражение происходит фекально-оральным путём. Для возникновения заболевания достаточно инфицирование менее чем 100 микробными клетками шигелл. Инкубационный период от одних до 7 суток (в среднем 2 — 3 суток), но может сокращаться до 12 и даже до 2 часов. Заболевание начинается остро. Возникает общая интоксикация, повышается температура тела, появляются схваткообразные боли в животе (тенезмы), усиливающиеся перед дефекацией. В последние годы отмечается резкое увеличение количества больных тяжёлой дизентерией и её хроническими формами. Диагноз хронической дизентерии устанавливается в случае, если заболевание продолжается более 3 месяцев.
Лабораторное подтверждение дизентерии проводится бактериологическим и серологическим методами. Бактериологический метод (высев шигелл из испражнений) при 3-кратном исследовании обеспечивает подтверждение диагноза у большинства больных. Это обеспечивает дифференциальную диагностику с другими острыми диарейными заболеваниями — сальмонеллёзом, эшерихиозом, кишечным иерсиниозом, холерой, амёбиазом.
Сальмонеллы (по имени американского исследователя D. Salmon) – возбудители энтероколитов или пищевой токсикоинфекции, а также генерализованных тифопаратифозных инфекций. Мелкие грамотрицательные палочки, подвижны за счет жгутиков. По типу метаболизма – факультативные анаэробы. Факторы патогенности – термостабильные эндотоксины, термолабильный энтеротоксин, микрокапсулы, белки наружной мембраны клеточной стенки (способствуют адгезии на энтероцитах тонкой кишки). Сальмонеллезы – зоонозно-антропонозные инфекции, могут быть причиной внутрибольничных инфекций. Сальмонеллы могут размножаться при 4-6 град. С и длительно сохраняться в замороженных продуктах. Брюшной тиф и др. сальмонеллезы являются инфекциями с фекально-оральным механизмом передачи, основной путь передачи — пищевой, главным образом через продукты животного происхождения. Заболевание протекает в форме гастроэнтерита, гастроэнтероколита, гастрита (без диареи), тифоподобной форме и септической форме. После перенесенного заболевания в 20% случаев возникает бактерионосительство, которое может продолжаться пожизненно. Лабораторная диагностика сальмонеллеза основана на выделении возбудителя при посеве различных видов биоматериала от больного (фекалии, рвотные массы, желчь, кровь при септических формах) при микробиологическом исследовании.
Выделяемые возбудители: шигеллы, сальмонеллы.
Обращаем внимание на необходимость приобретения стерильной пробирки с питательной средой для взятия биоматериала под залог. Возврат залоговых средств осуществляется при сдаче анализа и при условии наличия чека за внесение залога.
Микробиологи нынче знают, что каждому возбудителю нужна своя «родная» среда с учетом ее рН, окислительно-восстановительных потенциалов, вязкости, влажности и осмотических свойств. Среды могут быть мягкими и твердыми, простыми и сложными, универсальными и не очень, однако во всех случаях они должны обеспечивать питание, дыхание, размножение и рост бактериальной клетки.
Некоторые среды (тиогликолевая, Сабуро) подходят для широкого круга микроорганизмов и называются универсальными. Другие же предназначены только для определенных видов, например, пневмококк и золотистый стафилококк, продуцирующие гемолизины, растут на кровяном агаре, который служит для выделения особо «капризных» и, вместе с тем, опасных штаммов. Таким образом, разновидностей сред множество, где каждая из них выращивает свой круг микроорганизмов.
Кроме воды, воздуха, почвы, содержащие в тех или иных концентрациях различные микроорганизмы, в том числе и приносящие болезнь (патогенные), многие отрасли медицинской науки интересуют микробы, живущие на коже и слизистых человеческого организма, которые могут быть представлены:
- Постоянными обитателями, не несущими никакой опасности человеку, то есть, нормальной микрофлорой организма, без которой мы просто жить не можем. Например, исчезновение бактерий, живущих в кишечнике и участвующих в процессе пищеварения, приводит к дисбактериозу, лечить который – дело непростое. Так же происходит и с исчезновением вагинальной микрофлоры. Ее тут же заселяют условно-патогенные микроорганизмы, гарднереллы, например, которые вызывают бактериальный вагиноз (гарднереллез);
- Условно-патогенной флорой, которая приносит вред лишь в больших количествах при определенных условиях (иммунодефицит). Вышеназванная гарднерелла – представитель такого типа микроорганизмов;
- Наличием патогенных микробов, которые в здоровом теле не присутствуют. Они чужды человеческому организму, куда попадают случайно при контакте с другим (больным) человеком и вызывают развитие инфекционного процесса, порой, довольно тяжелого или даже смертельного. Например, встреча с возбудителями сифилиса – еще куда ни шло, на первых порах лечится, а вот (упаси Бог!) выпустит на волю холеру, чуму, черную оспу и др.
К счастью, многие из них побеждены и в настоящее время находятся «за семью печатями» в специальных лабораториях, однако человечество в любой момент должно быть готово к нашествию невидимого врага, способного уничтожить целые народы. Бактериологический посев в подобных случаях играет, пожалуй, главную роль в идентификации микроорганизма, то есть, определении рода, вида, типа и т.д. (токсономическое положение), что очень важно для диагностики инфекционных процессов, в том числе и заболеваний, передающихся половым путем.
Таким образом, методы посева, как и питательные среды, бывают разными, тем не менее, цель у них одна: получить чистую культуру без посторонних примесей в виде микробов других классов, которые обитают повсеместно: в воде, в воздухе, на поверхностях, на человеке и внутри его.
Бактериологический анализ пациенты сами себе не назначают, это делает врач, если у него есть подозрения, что проблемы больного, предъявляющего различные жалобы, связаны с проникновением в организм патогенного возбудителя или с усиленным размножением микроорганизмов, постоянно живущих с человеком, но проявляющих патогенные свойства только в определенных условиях. Сдав анализ и через некоторое время получив на руки ответ, человек теряется, а порой и пугается, увидев непонятные слова и обозначения, поэтому, чтобы этого не произошло, хочется дать краткое разъяснение по данному вопросу:
- Первым пунктом заключения, как правило, стоит название возбудителя на латинском языке, например, Escherichiacoli. Это — кишечная палочка, она является естественным обитателем кишечника и в допустимых количествах никакого вреда не приносит;
-
Следующий пункт – концентрация микроорганизма. Е.coli— обильный рост (1х10^ 6 и более) норма — менее 1x10^ 4 ;
- Далее – патогенность: флора условно-патогенная.
При исследовании биологического материала на присутствие патогенных микроорганизмов ответ может быть отрицательным или положительным («плохой бак посев»), поскольку организм человека является для них лишь временным пристанищем, а не естественной средой обитания.
Иной раз, в зависимости от того, какой материал подлежит посеву, можно увидеть количество микроорганизмов, выраженное в колониеобразующих единицах на мл (одна живая клетка даст рост целой колонии) – КОЕ/мл. Например, посев мочи для бактериологического исследования при норме дает до 10 3 КОЕ/мл всех выявленных бактериальных клеток, в сомнительных случаях (анализ повторить!) – 10 3 – 10 4 КОЕ/мл, при воспалительном процессе инфекционного происхождения – 10 5 и выше КОЕ/мл. О двух последних вариантах в разговорной речи, порой, выражаются просто: «Плохой бак посев».
Одновременно с посевом материала в таких ситуациях производится посев микрофлоры на чувствительность к антибиотикам, который даст четкий ответ врачу – какие антибактериальные препараты и в каких дозах «испугают» «незваного гостя». Здесь тоже есть своя расшифровка, например:
- Вид микроорганизма, допустим, та же Е.coli в количестве 1х10^ 6 ;
- Название антибиотика с обозначением (S) указывает на чувствительность возбудителя к этому препарату;
- Вид антибиотиков, не действующих на микроорганизм, обозначается символом (R).
Бактериологический анализ представляет особую ценность в определении чувствительности к антибиотикам, поскольку основной проблемой в борьбе с хламидией, микоплазмой, уреаплазмой и др. остается подбор действенного лечения, не приносящего вред организму и не ударяющего по карману пациента.
Бактериологическому анализу может подвергаться любой биологический материал, взятый у человека (кожа, кровь, сперма, слизистые ротовой полости, дыхательных и мочеполовых путей, желудочно-кишечного тракта, органов зрения, слуха и обоняния и др.). Чаще всего бак посев назначают гинекологи и урологи, поэтому на нем следует несколько остановиться.
Правильная подготовка к бактериологическому посеву будет залогом правильного результата, потому что в противном случае, анализ придется сдавать заново и ждать назначенное время. Как сдать кровь на стерильность из вены – это задача медработников. От больного здесь, как правило, ничего не зависит, он просто предоставляет локтевой сгиб, а медсестра производит забор в стерильную пробирку с соблюдением всех правил асептики и антисептики.
Другое дело – моча или мазок из половых путей. Здесь пациент должен обеспечить первый этап (забор), соблюдая предписанные правила. Следует заметить, что моча женщин и мужчин несколько отличается, хотя в мочевом пузыре у обоих полов она стерильна:
- У женщин при прохождении через мочеиспускательный канал может захватить небольшое количество непатогенных кокков, хотя в целом, часто остается стерильной;
- У мужчин все несколько по-другому. Передняя часть уретры может снабдить проходящую мочу находящимися там:
- дифтероидами;
- стафилококками;
- некоторыми непатогенными грамотрицательными бактериями, что и покажет впоследствии бактериологический анализ.
Однако, если они находятся в допустимой концентрации (до 10 3 КОЕ/мл), то пугаться нечего, это вариант нормы.
Чтобы избежать присутствия других микроорганизмов и максимально обеспечить стерильность взятого материала, перед сдачей анализа производится тщательный туалет половых органов (вход во влагалище у женщин закрывается ватным тампоном – защита от попадания отделяемого половых органов). Для анализа берется средняя порция мочи (начало мочеиспускания в унитаз, приблизительно 10 мл средней порции в стерильную баночку, окончание в унитаз). Пациентам необходимо знать: моча, взятая на посев, должна быть обработана не позднее, чем через два часа при хранении не выше 20°С, поэтому следует рассчитывать время на транспортировку.
Кроме этого материал на бак посев при необходимости берут из уретры и прямой кишки у мужчин, из уретры, прямой кишки, влагалища, шейки матки и цервикального канала – у женщин, но это происходит в медицинском учреждении, куда пациент должен прибыть. Подмывание, спринцевание и использование антисептических средств в таких случаях запрещено.
Многие пациенты интересуются, сколько дней делается анализ. Однозначно на этот вопрос ответить нельзя, все зависит от того, какой материал подвергается исследованию и какой возбудитель нужно искать. Иногда ответ готов через 3 дня, иногда через неделю или даже дней 10 – 14, поскольку некоторые образцы требуют пересева на другую среду.
Не обходят стороной люди, направляющиеся на бак посев и вопрос о цене анализа. Примерная стоимость в Москве составляет порядка 800 – 1500 рублей. Разумеется, она может быть выше и зависит от широты спектра бактериологического поиска. Бесплатно анализ, наверное, можно сдать при беременности в женской консультации, или в поликлинике по особым медицинским показаниям.
Для беременных бак посев является обязательным, сдается 2 раза (при постановке на учет и в 36 недель), при этом, мазок берется не только из половых путей, но и со слизистых носа и зева. Объектом поиска в данном случае, кроме урогенитальных инфекций, будет золотистый стафилококк (Staphylococcus aureus), который в послеродовом периоде может натворить много бед (гнойный мастит и др). Кроме этого, беременным в обязательном порядке делается посев мочи, соскоба влагалищного эпителия и мазки из шейки матки и цервикального канала.
Многие женщины, перед тем как отправиться на процедуру очень боятся таких страшных слов и начинают раздумывать: «А нужно ли это? Может, не пойти». Спешим заверить, что анализы абсолютно безболезненны. Мазок из шейки матки и цервикального канала берется стерильной цитощеткой, не причиняя женщине абсолютно никакой боли, зато впоследствии бак посев из ш/м и ц/к защитит и будущую мать, и плод от возможных осложнений. Объектом поиска при беременности являются возбудители хламидиоза, уреа- и микоплазмы, дрожжеподобный грибок рода Candida (обычно это Candida albicans), трихомонады и другие условно-патогенные и патогенные микроорганизмы.
Попав в половые пути патогенные микроорганизмы, через самое короткое время осваиваются и начинают свою вредную деятельность. Например, всегда патогенные гонококки (Neisseria), являющиеся виновниками довольно неприятной болезни, называемой гонореей и относящейся к ЗППП, чувствуют себя «как дома» буквально на 3 день. Они начинают активно размножаться и смело двигаться по половым путям вверх, захватывая все новые территории. Всем известно, что гонорея нынче неплохо лечится и ее уже почти никто не боится. Но для начала ее нужно найти. Основным методом поиска этой инфекции считается бак посев, культивирование, идентификация с помощью окрашивания по Граму, микроскопия.
Найденные в мазке, взятом «на флору» из половых путей, попарно лежащие «кофейные зерна» (диплококки), не указывают на наличие венерического заболевания. Такая микрофлора влагалища часто появляется в постменопаузе и ни о чем плохом не говорит. Отобранный в нестерильных условиях на предметное стекло и окрашенный метиленовым синим или по Романовскому (цитология) мазок, не может дифференцировать микроорганизм. Он может только предположить и направить пациентку на дополнительное исследование (получение изолированной культуры).
Следует заметить, что, если соскоб со слизистых мочеполовых путей, взятый для посева на уреаплазму, является не таким уж редким явлением, то посева мочи сами врачи часто избегают, поскольку с ней работать сложнее.
Трудности в диагностике создает хламидийная инфекция, приносящая большой вред не только при беременности. Кроме этого, хламидия вызывает множество заболеваний, свойственных не только женщинам, но и мужскому населению тоже, поэтому ее сеют, культивируют, изучают, определяют чувствительность к антибактериальной терапии и, таким образом, борются с ней.
При беременности вообще без бактериологического посева трудно обойтись, поскольку многие микроорганизмы, маскируясь в цитологическом мазке, могут быть пропущены. Между тем, влияние некоторых возбудителей ЗППП на плод бывает губительным. К тому же лечить беременную женщину значительно сложнее, а назначать антибиотики «на глаз» просто недопустимо.
Для выделения чистых культур возбудителей на первом этапе прибегают к их посеву на соответствующие среды, который проводится в специальных (стерильных!) условиях. В основном, перенос материала на среду осуществляется с помощью приспособлений, применяемых еще в 19 века великим Луи Пастером:
- Бактериальной петлей;
- Пастеровской пипеткой;
- Стеклянной палочкой.
Конечно, многие инструменты за 2 столетия претерпели изменения, на смену пришли пластиковые стерильные и одноразовые, однако и старые не остались в прошлом, продолжая и поныне служить микробиологической науке.
Первый этап получения колоний требует соблюдения определенных правил:
- Посев осуществляется над спиртовкой в боксе, предварительно обработанном дезинфектантами и кварцеванием, или в ламинарном шкафу, обеспечивающем стерильность в рабочей зоне;
- Одежда медработника, перчатки и среда также должны быть стерильными, поскольку обратное мешает выделению изолированных штаммов;
- Работать в боксе нужно быстро, но аккуратно, нельзя разговаривать и отвлекаться, при этом – необходимо помнить о личной безопасности, ведь материал может быть заразным.
Выделение штаммов не всегда одинаково, поскольку некоторые биологические среды, находящиеся в человеческом организме требуют индивидуального подхода, например, гемокультуру (кровь) сначала в жидкой среде (соотношение 1 : 10) немного «подращивают», поскольку кровь (неразведенная) может убить микроорганизмы, а затем, через сутки или больше, пересевают на чашки Петри.
Посев мочи, промывных желудочных вод и других жидких материалов тоже имеет свои особенности, где для получения чистой культуры, жидкость сначала следует центрифугировать (условия – асептические!), а уж затем сеять, причем не саму жидкость, а ее осадок.
Культивирование и выращивание колоний осуществляют на чашках Петри или помещают сначала в жидкую среду, разлитую в стерильные флакончики, а затем изолированные колонии еще раз высевают, но уже на скошенный агар и помещают материал на сутки в термостат. Убедившись в чистоте полученной культуры, штаммы переносят на предметное стекло, делают мазок и окрашивают по Граму (чаще всего), Цилю-Нильсену и др. и для дифференцировки изучают морфологию микроба под микроскопом:
- Размер и форму бактериальной клетки;
- Наличие капсул, жгутиков, спор;
- Тинкториальные свойства (отношение микроорганизма к окрашиванию)*.
*Читатель, вероятно, слышал о таком возбудителе, как бледная трепонема? Это – возбудитель сифилиса, а ее название (бледная) поэтому и появилось, что она плохо воспринимает краски и остается слегка розоватой при окрашивании по Романовскому. Микроорганизмы, невоспринимающие анилиновые красители называются грамотрицательными, а воспринимающие – грамположительные. Грамотрицательным бактериям придают розовый или красный цвет при окраске по Граму дополнительные красители (фуксин, сафранин).
Бак посев можно назвать древним анализом, однако его популярность от этого отнюдь не падает, хотя современная бактериология имеет возможности выделения не только штаммов, но и отдельной клетки из него, которая называется клоном. Однако для получения клона необходим специальный прибор – микроманипулятор, который в обычных лабораториях отсутствует, поскольку применяется, в основном, в научно-исследовательских целях (генетические исследования).
источник


 Следующий пункт – концентрация микроорганизма. Е.coli— обильный рост (1х10^ 6 и более) норма — менее 1x10^ 4 ;
Следующий пункт – концентрация микроорганизма. Е.coli— обильный рост (1х10^ 6 и более) норма — менее 1x10^ 4 ;