Анализ мокроты расшифровка — это микроскопическое изучение клеток и их расшифровка. которая позволяет установить активность процесса при хронических болезнях бронхов и легких, диагностировать опухоли легкого.
Расшифровка анализа мокроты позволяют выявить различные заболевания.
Эозинофилы, составляют до 50-90% всех лейкоцитов, повышенные эозинофилы диагноструют заболевания:
- аллергические процессы;
- бронхиальная астма;
- эозинофильные инфильтраты;
- глистная инвазия лёгких.
Если количество нейтрофиов более 25 в поле зрения это говорит о наличии в организме инфекционного процесса.
Плоский эпителий, более 25 клеток в поле зрения — примесь отделяемого из полости рта.
Эластические волокна — Деструкция лёгочной ткани, абсцедирующая пневмония.
Спирали Куршмана диагностируют — бронхоспастический синдром, диагностика астмы.
Кристаллы Шарко-Лейдена диагностируют — аллергические процессы, бронхиальная астма.
Альвеолярные макрофаги — Образец мокроты идет из нижних дыхательных путей.
Мокрота выделяется при разнообразных заболеваниях органов дыхания. Анализ мокроты собирать ее лучше утром, перед этим надо прополоскать рот слабым раствором антисептика, затем кипяченой водой.
При осмотре отмечают суточное количество мокроты характер, цвет и запах мокроты, ее консистенцию, а также расслоение при стоянии в стеклянной посуде.
Анализы мокроты могут содержать:
- клеточные элементы крови,
- опухолевые клетки,
- простейшие микроорганизмы,
- личинки аскарид,
- растительные паразиты,
- различные бактерии и др.
| Показатель | Норма |
|---|---|
| Количество | 10-100 мл в сутки |
| Цвет | бесцветная |
| Запах | отсутствует |
| Слоистость | отсутствует |
| Реакция pH | нейтральная или щелочная |
| Характер | слизистая |
Повышенное выделение мокроты наблюдается при:
- отеке легких;
- абсцессе легких;
- бронхоэктатической болезни.
Если увеличение количества мокроты связано с нагноительным процессом в органах дыхания, это является признаком ухудшения состояния больного, если с улучшением дренирования полости, то расценивается как положительный симптом.
- гангрене легкого;
- туберкулезе легких, который сопровождается распадом ткани.
Пониженное выделение мокроты наблюдается при:
- остром бронхите;
- пневмонии;
- застойных явлениях в легких;
- приступе бронхиальной астмы (в начале приступа).
Зеленоватый
Зеленоватый цвет мокроты наблюдается при:
- абсцессе легкого;
- бронхоэктатической болезни;
- гайморите;
- посттуберкулезных нарушениях.
Различные оттенки красного
Отделение мокроты с примесью крови наблюдается при:
- туберкулезе;
- раке легкого;
- абсцессе легкого;
- отеке легких;
- сердечной астме.
Ржавый цвет мокроты наблюдается при:
- очаговой, крупозной и гриппозной пневмонии;
- туберкулезе легких;
- отеке легких;
- застойных явлениях в легких.
Иногда на цвет мокроты влияет прием некоторых лекарственных препаратов. При аллергии мокрота может быть ярко-оранжевого цвета.
Желто-зеленый или грязно-зеленый
Желто-зеленый или грязно-зеленый цвет мокроты наблюдается при различной патологии легких в сочетании с желтухой.
Черноватый или сероватый
Черноватый или сероватый цвет мокроты наблюдается у курящих людей (примесь угольной пыли).
Гнилостный запах мокроты наблюдается при:
- абсцессе легкого;
- гангрене легкого.
При вскрытии эхинококковой кисты мокрота приобретает своеобразный фруктовый запах.
- бронхите, осложненном гнилостной инфекцией;
- бронхоэктатической болезни;
- раке легкого, осложненном некрозом.
Двухслойная мокрота
Разделение гнойной мокроты на два слоя наблюдается при абсцессе легкого.
Трехслойная
Разделение гнилостной мокроты на три слоя – пенистый (верхний), серозный (средний) и гнойный (нижний) – наблюдается при гангрене легкого.
Кислую реакцию, как правило, приобретает разложившаяся мокрота.
Густая слизистая
Выделение густой слизистой мокроты наблюдается при:
- остром и хроническом бронхите;
- астматическом бронхите;
- трахеите.
Слизисто-гнойная
Выделение слизисто-гнойной мокроты наблюдается при:
- абсцессе легкого;
- гангрене легкого;
- гнойном бронхите;
- стафилококковой пневмонии;
- бронхопневмонии.
Выделение гнойной мокроты наблюдается при:
- бронхоэктазах;
- абсцессе легкого;
- стафилококковой пневмонии;
- актиномикозе легких;
- гангрене легких.
Серозная и серозно-гнойная
Выделение серозной и серозно-гнойной мокроты наблюдается при:
Кровянистая
Выделение кровянистой мокроты наблюдается при:
- раке легкого;
- травме легкого;
- инфаркте легкого;
- сифилисе;
- актиномикозе.
Альвеольные макрофаги
Большое количество альвеольных микрофагов в мокроте наблюдается при хронических патологических процессах в бронхолегочной системе.
Жировые макрофаги
Наличие в мокроте жировых макрофагов (ксантомных клеток) наблюдается при:
- абсцессе легкого;
- актиномикозе легкого;
- эхинококкозе легкого.
Клетки цилиндрического мерцательного эпителия
Наличие в мокроте клеток цилиндрического мерцательного эпителия наблюдается при:
Наличие в мокроте плоского эпителия наблюдается при попадании в мокроту слюны. Этот показатель не имеет диагностического значения.
- бронхите;
- бронхиальной астме;
- трахеите;
- онкологических болезнях.
Большое количество эозинофилов в мокроте наблюдается при:
- бронхиальной астме;
- поражении легких глистами;
- инфаркте легкого;
- эозинофильной пневмонии.
Эластические
Наличие эластических волокон в мокроте наблюдается при:
- распаде ткани легкого;
- туберкулезе;
- абсцессе легкого;
- эхинококкозе;
- раке легкого.
Наличие в мокроте обызвествленных эластических волокон наблюдается при туберкулезе легких.
Коралловидные
Наличие коралловидных волокон в мокроте наблюдается при кавернозном туберкулезе.
Спирали Куршмана
Наличие в мокроте спиралей Куршмана наблюдается при:
- бронхиальной астме;
- бронхите;
- опухоли легкого.
Кристаллы Шарко – Лейдена
Наличие в мокроте кристаллов Шарко -Лейдена – продуктов распада эозинофилов – наблюдается при:
- аллергии;
- бронхиальной астме;
- эозинофильных инфильтратах в легких;
- заражении легочной двуусткой.
Кристаллы холестерина
Наличие в мокроте кристаллов холестерина наблюдается при:
- абсцессе легкого;
- эхинококкозе легкого;
- новообразованиях в легких.
Кристаллы гематодина
Наличие в мокроте кристаллов гематодина наблюдается при:
- абсцессе легкого;
- гангрене легкого.
Бактериологический анализ мокроты необходим для уточнения диагноза выбора метода лечения, для определения чувствительности микрофлоры к различным лекарственным средствам, имеет большое значение для выявления микобактерии туберкулеза.
Появление кашля с мокротой требует обязательного обращения к врачу.
источник
В здоровом организме бронхи вырабатывают слизь без цвета и запаха, которая необходима для того, чтобы очищать дыхательные пути от попадающих туда микроскопических частичек пыли, вдыхаемого мусора и микробов. Механизм очищения органов дыхания очень прост: реснички эпителия, устилающего их, поднимают слизь наверх вместе с чужеродными частицами. В норме такой мокроты вырабатывается очень мало, поэтому здоровый человек не замечает ее отделения, и она проглатывается вместе со слюной.
Но на фоне любого воспалительного процесса, сопровождающего, какое-либо заболевание дыхательных путей, в том числе и туберкулеза, количество продуцируемой бронхами мокроты значительно возрастает. Это связано, в первую очередь, с раздражением бокаловидных клеток, а также, при присоединении воспалительного процесса, когда клетки иммунной системы организма начинают поглощать патогенные микроорганизмы, образуются гнойные массы. Они также формируют отделяемое в виде мокроты при заболеваниях дыхательных путей. С помощью кашля организм выводит эту жидкость – именно с помощью нее диагностируются многие бронхо — легочные патологии и выявляется степень и характер течения воспалительного процесса.
Количество выделяемой при влажном кашле мокроты также указывает на некоторые особенности течения заболевания. При этом она может, не выводится посредством кашля совсем (трудноотделяемая мокрота) или, наоборот, биоматериал можно собрать без каких-либо трудностей. Два самых распространённых исследования этого отделяемого – это бактериоскопия и посев: именно эти два этапа позволяют провести точную диагностику заболевания, вызвавшего повышенное отделение мокроты и как следствие, влажный кашель с рядом сопутствующих симптомов.
- Для начала необходимо позаботиться о контейнере – его можно купить в любой аптеке. Это специализированная емкость для сбора мокроты: она стерильна, с широким горлышком и крышкой. Также контейнер могут выдать в медицинском учреждении. Необходимый объем биоматериала для исследования – 5мл, поэтому емкость должна быть соответствующая.
- Самым подходящим временем для сбора мокроты являются утренние часы, поскольку за время ночного сна скапливается достаточное количество и собрать ее гораздо легче. Однако бывают такие обстоятельства, когда мокрота забирается в любое время суток.
- Перед тем, как приступить к сбору мокроты на анализ, тщательно прополоскать ротовую полость, при этом чистить зубы перед этим нельзя.
- Биоматериал для анализа собирается следующим образом: сделав максимально глубокий вдох, задержать дыхание, после чего медленно выдохнуть – повторить еще раз. Сделав третий глубокий вдох, резко выдохнуть, как бы выталкивая воздух из лёгких, и как следует откашляться. Во время этого рот должен быть прикрыт марлевой повязкой.
- Контейнер необходимо придерживать у нижней губы — сплюнуть в него все содержимое, которое получилось откашлять и плотно закрыть стерильную баночку крышкой.
- Если после одного раза мокроты отошло очень мало, то процедуру следует повторить, для того чтобы собрать необходимое для исследования количество(5-7 мл.)
Для начала можно попробовать поменять положение тела при откашливании: облегчают отхождение мокроты наклоны вниз, положения, лежа на боку или на животе.
Если такие меры не привели к положительному результату, то можно принять отхаркивающие средства или сделать ингаляцию. Отхаркивающие препараты назначает лечащий врач, и начинать принимать их необходимо за сутки до сбора мокроты (бромгексин, амбробене и другие традиционные препараты). Совместно с приемом таких препаратов необходимо употреблять достаточно большое количество жидкости для облегчения отхождения мокроты.
Ингаляцию для этой цели делают на основе раствора соды и соли. Вдыхать такую смесь следует через небулайзер 10-15 минут(40-60 мл.). Если начинается усиленное слюноотделение, то ее нужно сплюнуть, только потом собирать мокроту.
Если не удается собрать мокроту всеми вышеперечисленными способами, то пациенту назначается процедура бронхоскопии. Еще такое исследование проводится в случаях, когда необходимо собрать секрет мокроты с бронхов, без примесей слюны и носоглоточной микрофлоры.
Процедура проводится посредством двух методик:
- В бронхи вводится 100-200 мл. физ. раствора через вставленный катетер, после чего полученная жидкость посредством аспирации выводится обратно.
- В просветы бронхиального дерева вводят катетер для прямой аспирации слизи.
Пациенту необходимо пройти подготовку к этой процедуре: не употреблять пищу и жидкость в течение 6 часов, как правило, она назначается на утреннее время, чтобы пациенту было легче выдержать такой интервал времени. А после нее не употреблять аспириносодержащие препараты, которые обладают способностью разжижать кровь.
И промывные воды, и непосредственно мокрота, полученные таким способом, используются для всех видов исследований на данном биоматериале.
Если сдача мокроты проводится в условиях стационара, то медицинский работник предоставляет пациенту специально оборудованную процедурную, консультирует по поводу процедуры сдачи и контролирует весь процесс. Также медработник подписывает контейнер с биоматериалом и отправляет его на исследование.
Анализ мокроты на туберкулез позволяет выявить легочный тип развития заболевания. Основными показаниями для его проведения являются:
- Кашель затяжного характера (влажный или сухой);
- Выявленные затемнения на снимках рентгена;
- Повышенная температура тела.
Для постановки диагноза туберкулез легких, анализ мокроты является обязательным в спектре исследований, проводимых при подозрении на данное заболевание. Обязательным исследование на инфицирование туберкулезом считается в тех случаях, когда больной больше трех месяцев страдает от сухого кашля, который не поддается никаким видам лечения.
В связи с тем, что биоматериал для исследования на микобактерии берется не только при помощи непосредственного отхаркивания, но и путем бронхоскопии, данное исследование имеет противопоказания. При процедуре бронхоскопии вводится трубка в верхние органы дыхания под общей или местной анестезией. Поэтому, такая методика забора анализа противопоказана:
- пациентам, страдающим аллергией на обезболивающие медикаменты;
- людям с тяжелой дыхательной недостаточностью;
- с нарушениями свертываемости крови;
- пациентам, в ближайшие пол года перенесшим инфаркт миокарда или инсульт;
- с такими заболеваниями, как эпилепсия и шизофрения.
Детям до 18 лет процедура бронхоскопии назначается и делается только с согласия родителей. Сама процедура является безопасной и осложнения вызывает крайне редко, но препараты, предназначенные для общей и местной анестезии, могут вызывать непереносимость и аллергические реакции. Этот вопрос необходимо обязательно обсудить перед процедурой с лечащим врачом.
Самым весомым плюсом этого анализа является стопроцентная точность диагностики и возможность выявления туберкулеза на ранних этапах заражения. Тест включает в себя забор нескольких проб, которые способны однозначно указать присутствие или отсутствие возбудителя в легких пациента.
Сам анализ вариативен, и проводить его можно удобным для пациента способом; данная методика выполняется в короткие сроки, и доставляет минимум дискомфорта пациенту.
Такой метод сбора анализа на микобактерии не имеет побочных воздействий на организм пациента. Нет необходимости вводить медицинские препараты или сдавать анализы крови, мочи. По сути, сбор анализа на микобактерии происходит естественно, без особых трудностей и дискомфорта для пациента. Часто это становится актуально, когда речь идет о малолетних детях, которые весьма негативно переносят такие диагностические процедуры.
С помощью такого информативного метода, как бронхоскопия, медики имеют возможность выявить и другие патологии небактериального характера на ранних сроках (бронхиальная астма, рак легких и т.д.). Расширенное исследование качественного состава мокроты позволяет произвести диагностику на любом этапе развития заболевания . Таким образом, анализ может не только подтвердить или опровергнуть диагноз туберкулез, но и установить причину возникновения тревожной симптоматики.
К минусам можно отнести достаточно долгое ожидание результата анализа. На это есть две главные причины: многостороннее обследование биоматериала, включающее в себя бактериологический анализ и посев мокроты на питательные типы сред, который и является самым долгосрочным видом исследования. Время ожидания может растянуться от 3 недель до двух месяцев.
К отрицательной стороне также можно отнести многократное проведение бронхоскопии при подозрении на заражение туберкулезом, при отсутствии главного симптома – кашля.
После того как биоматериал поступил на исследование в лабораторию, специалист в первую очередь, занимается его визуальной оценкой. При тяжелых формах туберкулеза, например, в мокроте наблюдаются вкрапления крови или кровяные сгустки. Но такое отделяемое не является стопроцентным показателем заражения туберкулезом – наличие крови в мокроте может говорить и о крупозной пневмонии, и об опухолевых процессах, о бронхоэктатической болезни.
Если все же речь идет о туберкулезном заражении, то при дальнейшем исследовании в мокроте будут обнаружены микобактерии. В современной медицине используются две основных проверенных временем методики лабораторного исследования мокроты: бактериоскопическая и культуральная (биологическая).
Бактериоскопия применяется в диагностике туберкулеза уже более ста лет. Она включает в себя макроскопическое описание, микроскопическое исследование – при нем выявляются эритроциты, волокна легочной ткани, коралловидные, спириллы Куршмана и т.д. В мокроте зараженного туберкулезом пациента обнаруживаются, помимо микобактерий, темные фрагменты (зерна) – это частицы старых, распадающихся очагов.
Этот метод используется не только для выявления и диагностики такого коварного заболевания, как туберкулез, также он помогает в выборе рациональных схем химиотерапии и оценке их клинической эффективности.
Бактериологическая диагностика проводится в таком порядке:
- Обработка материала, поступившего в лабораторию.
- Микроскопическое исследование мокроты.
- Посев мокроты на туберкулез.
- Идентификация микроорганизма при помощи бактериологического и биохимического тестирования.
- Определение лекарственной чувствительности туберкулезной палочки.
Проводится исследование мокроты на туберкулез с помощью двух методов: обычная (простая) бактериоскопия и метод флорации. Простой метод включает в себя приготовление мазков из комочков мокроты – их помещают между двумя предметными стеклами. Затем одна часть биоматериала окрашивается по Грамму на общую флору, а другая – на микобактерии туберкулеза.
С начала 90-х годов многие современные лаборатории стали использовать в диагностике туберкулеза флюоресцентную микроскопию, основанную на кислотоустойчивости микобактерии. Под воздействием ультрафиолетового излучения туберкулезные палочки проявляются в ярко-желтом цвете на черном фоне.
Культуральный метод включает в себя такие диагностические процедуры:
- Удаление белковых масс путем обработки мазка разжижающими веществами.
- Удаление сопутствующей бактериальной формы с помощью деконтаминации образца.
- Встряхивание.
- Отстаивание смеси.
- Помещение в холодную центрифугу.
- После этого содержимое пробирки отбирается на посев:
- агаровой среды,
- плотной яичной среды,
- бульонного культивирования автоматизированного типа.
Культуральный посев мокроты повышает точность исследования в разы — при более легких степенях развития заболевания, при которых бактериологический метод может показать отрицательный результат. Однако работа таким методом требует хорошо оснащенных, современных лабораторий, которых, к сожалению, не имеют многие небольшие города и поселки городского типа.
Самыми быстрыми и точными видами анализов на обнаружение туберкулезной палочки являются молекулярно-генетические методы диагностики. Это современные комплексы анализов, включающие в себя расшифровку генома микобактерии туберкулеза. Такие молекулярно-диагностические методы открыли в современной медицине хорошие перспективы на последующее развитие эффективных методик борьбы с этим коварным заболеванием. Наиболее часто используется способ полимеразной цепной реакции – это тест предназначен для выявления микобактерии в мокроте или установления вида бактерий в культуральных средах.
Что имеет первостепенное значение в постановке диагноза — это время: вместе с обработкой материала, идентификация туберкулезной палочки занимает всего 5-6 часов. Кроме того, реакция ПЦР обладает высокой чувствительностью и специфичностью, что является залогом стопроцентно точного результата.
источник

Туберкулез и пути распространения инфекции.
Туберкулез – инфекционное заболевание, которое вызывается микобактериями туберкулеза, кислотоустойчивыми грамположительными палочками.
В наше время эта болезнь настолько распространена, что приобрела характер эпидемии.
Туберкулез – это болезнь, которая поражает не только органы дыхания, как мы привыкли думать, под прицелом микобактерий также могут оказаться почки, кости, кишечник, мозг.
Заболеваемость среди людей, которые имели непосредственный длительный контакт с бактериовыделителями, в 3-5 раз больше, чем среди людей, у которых таких контактов не наблюдалось.
Также большая заболеваемость обнаруживается среди детей, которые имели постоянные контакты с бактериовыделителями.
Микобактерии туберкулеза способны проникать в организм человека различными путями, а именно — воздушно-капельным и пылевым – так называемым « аэрогенным», алиментарным (с продуктами питания, которые получили от животных, болеющих туберкулезом), контактным и герминативным (внутриутробно).
Как известно, основной путь передачи возбудителей туберкулеза — аэрогенный, что составляет 95-97% всех заражений туберкулезом.
То есть, микобактерии от больного человека могут распространяться с его слюной во время разговора, чиханья, кашля.
Но не стоит бояться таких людей, нет необходимости ездить в общественном транспорте в марлевой маске и избегать любых контактов, ведь вероятность заражения зависит от формы туберкулеза, а также количества возбудителей в единице объема воздуха и восприимчивости вашего организма.
Ведь наш иммунитет для того и существует, чтобы быть на страже и уничтожать всех патогенных микробов, которые атакуют организм.
К тому же попадание возбудителя в организм обуславливает заражение, но не во всех случаях вызывает заболевание.
Как известно, для передачи инфекции необходимо, чтобы туберкулезный больной выделял заразные частички в воздух, это возможно, как правило, при туберкулезе органов дыхания.
Но не все больные одинаковой мерой могут распространять болезнь.
Прежде всего это будет зависеть от количества микобактерий в бронхиальном секрете больного.
Причем существует прямая корреляция между количеством микобактерий туберкулеза в мокроте и контагиозностью, то есть, степенью заражения.
Мокрота больного – это смесь бронхиального секрета, слюны, а также некротизированной легочной ткани.
Для получения адекватных результатов анализа, необходимо правильно собрать мокроту.
Обычно она собирается утром, после полоскания рта, путем откашливания содержимого верхних дыхательных путей в стерильную емкость. Если мокроты мало, ее собирают на протяжении дня.
Начинают анализ мокроты с макроскопического исследования, то есть, оценивают ее количество, характер (слизистый, гнойный, слизисто-гнойный, кровянистый), запах, гомогенность.
У туберкулезных больных мокрота обычно слизистая, без запаха и патологических примесей.
После макроскопического анализа, проводят микроскопический анализ мокроты.
Каким же методом можно определить наличие или отсутствие возбудителей туберкулеза в мокроте больного?
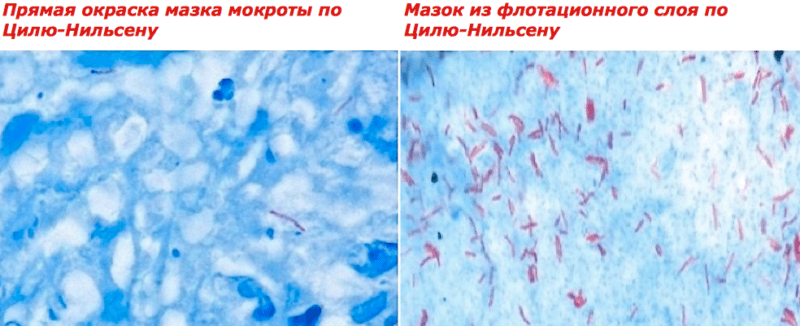
Прежде всего это бактериоскопическое исследование. Готовят мазок мокроты больного, проводят окрашивание по Цилю-Нильсену, высушивают и исследуют под микроскопом.
Этот метод помогает выявить микобактерии при том условии, что в 1 мл мокроты содержится от 5000 до 10000 бактерий.
При незначительном содержании микробов, этот метод не является достаточно эффективным.
Бактериоскопию проводят на протяжении трех дней, после чего применяют метод флотации.
Данный метод основывается на том, что готовят суспензию углеводородов (ксилол, бензол) и мокроты больного.
Таким образом, на поверхности оказывается пена с микобактериями, ее снимают и наносят на предметное стекло около 5-6 раз, затем окрашивают по Цилю-Нильсену и исследуют под микроскопом.
Этот способ увеличивает чувствительность метода бактериоскопии на 10-13%.
Большей эффективностью обладает метод люминисцентной бактериоскопии, суть которого состоит в том, что микобактерии окрашивают специальными красителями — флюорохромами, после чего первые приобретают способность светиться в ультрафиолетовом свете.
Такой метод, как фазово-контрастная микроскопия, позволяет обнаруживать и исследовать палочки туберкулеза и их формы в нативном состоянии.
Для выполнения этого исследования необходимо специальное фазово-контрастное оборудование.
Цитологический метод исследования делает возможным выявление в мокроте нейтрофилов, мононуклеаров, казеозного некроза и гигантских клеток Лангханса, которые свидетельствуют о специфическом типе воспаления в легочной ткани.
В случае недостаточного количества мокроты, или ее отсутствия, больному показаны раздражающие ингаляции 15 %-ного раствора хлорида натрия в 1%-ном растворе соды, либо смыв с бронхов.
В последнем случае больному выполняют анестезию корня языка и задней стенки глотки раствором анестетика, затем шприцем вливают в трахею 10-15 мл 0,9%-ного раствора хлорида натрия.
У больного рефлекторно начинается кашель, и он выкашливает изотонический раствор в чашку Петри.
Затем проводят бактериоскопию и дальнейшее изучение биоматериала.
Следующий метод, который используют для анализа мокроты – бактериологический.
Его суть состоит в посеве исследуемого материала на питательные среды с дальнейшей дифференциацией микобактерий, определением чувствительности выделенных микробов к противотуберкулезным препаратам.
Его недостаток состоит в том, что первые колонии на питательной среде могут появиться лишь спустя 2-3 месяца, что значительно затрудняет диагностический поиск.
Как бактериоскопический, так и бактериологический анализ мокроты проводят трехкратно (3 дня подряд) до начала противотуберкулезной терапии.
Еще одним методом анализа является биологический метод. При этом патологический материал от больного прививается лабораторным животным, например в брюшную полость.
Если в материале присутствовали микобактерии, животные заболевают туберкулезом и гибнут через несколько месяцев.
К более быстрым методам определения возбудителей туберкулеза в исследуемого материале является метод индикаторной пробирки BBL MGIT (Micobacteria Growth Indicator Tube).
Такие пробирки содержат питательный бульон и флюоресцентное вещество, микобактерии поглощают кислород с бульона, соединение реагирует на уровень кислорода в пробирке и наблюдается явление флюоресценции.
Изначальный уровень кислорода в пробирке свечения не вызывает.
Сегодня достаточно эффективными являются методы молекулярной диагностики, такие как ПЦР-диагностика и метод ДНК-зондов.
Основаны на выявлении мельчайших частиц ДНК возбудителей в исследуемом материале. Эти методы имеют наибольшую чувствительность и позволяют выявить микроорганизмы в течение короткого времени (от 2 часов до 2 суток).
Так же в стадии исследований сейчас находятся методы выявления возбудителей туберкулеза с помощью моноклональных антител, что так же является более быстрым способом, чем тот же бактериологический метод.
На сегодняшний день методы, позволяющие определять наличие микобактерий в организме человека, постоянно разрабатываются и совершенствуются, что в скором времени приведет к улучшению диагностики, а таким образом и лечения туберкулеза.
источник
Туберкулез является одним из самых массовых заболеваний в мире. Это трудноизлечимая инфекционная болезнь, которая не проходит без последствий для организма и может привести к смертельному исходу. Основные клинические проявления туберкулеза – субфебрильная температура тела на протяжении нескольких недель и кашель, который сопровождается выделением мокроты, зачастую кровавой.
Анализ мокроты на выявление бактерий туберкулеза является одним из важнейших диагностических методов болезни. В случае туберкулезного воспаления, как и многих других воспалительных заболеваний дыхательной системы, «мокрый» кашель является защитным механизмом организма. При помощи этого процесса организм пытается избавиться от инфекции.
Выявлением пациентов, заболевших туберкулезом, занимаются врачи первичных лечебных заведений. Но подтверждается диагноз в специализированном противотуберкулезном учреждении. Сбор мокроты на микобактерии туберкулеза относится к обязательным диагностическим минимумам.
Симптоматика туберкулезной инфекции может не проявляться длительное время. При развитии патологии появляется сухой кашель, на смену которому приходит мокрый, с выделением патологической слизи.
Характер самого секрета может быть разным:
- Изначально это вязкая, бело-гнойная мокрота, в последующем ее вязкость увеличивается.
Количество мокроты за сутки в течение всей болезни также изменяется. На пике болезни оно может достигать 300-400 мл за сутки. При этом постепенно отделение бронхиального секрета затрудняется, кашель приобретает спазматический характер. Первоначально мокрота преимущественно отходит утром, далее – в течение всего дня.
Основные методы выявления микобактерии туберкулеза в биологических жидкостях:
Согласно рекомендациям ВООЗ, забор проводят не меньше двух раз. Исследование назначают при обращении к врачу пациента с жалобами на кашель, который длится более 3 недель. После чего проводят бактериоскопическое исследование и выявляют наличие кислоустойчивых бактерий.
Существует определенная последовательность сдачи анализа мокроты при подозрении на туберкулез:
- Всем пациентам, которые подвергаются клиническому обследованию, производят забор двух образцов секрета для микроскопии.
- Контейнеры для сбора должны быть одноразовые с широкой горловиной, объемом не меньше 5-7 мл.
При диагностическом исследовании важно знать правила сбора мокроты на туберкулез:
- Забор материала производят в утреннее время до приема пищи – за ночь во время сна образуется большое количество мокроты, что облегчает непосредственно проведение забора выделений и повышает информативность исследования.
- Нужно провести все гигиенические процедуры ротовой полости: почистить зубы и пополоскать слизистую рта – это проводится с целью предотвращения попадания в патологический материал остатков пищи и микрофлоры ротовой полости.
- Перед самой процедурой не следует принимать противокашлевые лекарственные препараты, так как угнетение кашля может затруднить отхождение слизи.
- Вечером перед сном накануне забора материала назначают препараты, которые облегчают отхождение секрета (муколитики). Если отхождение мокроты затруднено, то в таком случаем применяют ингаляционное введение разжижающих или отхаркивающих лекарственных средств.
Забором материала занимаются работники лечебных медицинских учреждений. Лучше всего сдавать мокроту под контролем медика, который определит правильность выполнения процедуры. Изучением патологического материала занимается лаборант, задача которого заключается в точном и правильном исследовании мокроты.
Мокроту для исследования на туберкулез необходимо доставить сразу же после ее забора. В крайнем случае, она хранится не более семи дней в холодильнике при температуре +3°С. При транспортировке все контейнеры плотно упаковывают в специальные биксы, фиксируя их в вертикальном положении. Должна быть защита от УФ лучей. К каждому боксу прикрепляют описание образцов ТБ-05(а), дату и номер забора.
Бактериоскопическое исследование заключается в создании мазка на предметном стекле, который проходит определенные этапы обработки. Одним из них является окрашивание по методу Циля-Нильсена. Далее проводят пересмотр 100 полей зрения. Если не обнаруживаются МБТ, то просматривают еще дополнительно 200.
Также исследуемый материал окрашивают карболовым фуксином. Затем обесцвечивают 5% раствором серной кислоты или 3% солянокислым спиртом. Затем мазок окрашивают метиленовым синим и просматривают в микроскопе с применением имерссионного масла.
Важно! Всем пациентам с подозрением на туберкулез проводят микроскопию трех различных образцов мокроты. Это может выполнить любая клиническая лаборатория. Данное исследование входит в диагностический минимум на предмет туберкулезной инфекции.
Микроскопическим методом обычно выделяют около 75% всех бактериовыделителей среди впервые заболевших туберкулезом. Важно придерживаться кратности диагностических мероприятий – это повышает выявляемость и информативность.
При своевременно проведенном бактериоскопическом исследовании можно выявить больного на начальной стадии заболевания, изолировать его, и уже в ближайшее время начать специфическую химиотерапию, что, в свою очередь, снизит вероятность возникновения осложнений.
Бактериологический метод исследования проводят при помощи таких способов, как:
- люминесцентная микроскопия мазков;
- посев мокроты на туберкулез;
- биологический способ (заражение морских свинок);
- иммуноферментное исследование;
- молекулярно-генетический способ;
- ВАСТЕС 460 – жидкостно-культуральная система;
- MGTT 960;
- амплификация нуклеиновых кислот – ПУР.
В основном эти методы относят к высоко специализированным и проводят в специальных лабораториях.
Расшифровка результатов анализа на наличие микобактерии туберкулеза заносится в форму ТБ-05 (заполняется на каждого пациента). Данное заключение содержит следующие пункты:
- название ЛПУ;
- дата заполнения;
- ФИО, возраст, пол, адрес пациента;
- причина проведения анализа (диагностика, контроль);
- номер образца и районный идентификационный номер пациента;
- дата забора мокроты;
- результаты диагностики (лабораторный порядковый номер, внешний вид мокроты, микроскопический анализ, ФИО лаборанта с подписью и датой).
Несмотря на то, что результат исследования может быть положительным, установлением окончательного диагноза занимаются фтизиатры в туберкулезном диспансере. Как правило, требуется проведение еще нескольких методов исследования, одним из которых является рентгенологический.
В зависимости от результатов микробиологического исследования, существует 4 варианта тактических действий:
- При нахождении КУБ (кислотоустойчивых бактерий) в двух мазках бронхиального секрета больного необходимо направить в противотуберкулезный диспансер.
- Если КУБ найдены в одном мазке из двух, необходимо провести рентгенологическое исследование. После этого больно отправляют в противотуберкулезный диспансер для уточнения диагноза.
- Если КУБ не выявлены ни в одном из мазков, но тем не менее есть клинические проявления туберкулезной инфекции, а рентгенологически определяются очаговые или инфильтративные изменения в легких – проводят тест-терапию антибиотиками широкого спектра действия в течение двух недель. При этом нельзя назначать специфические к туберкулезному возбудителю препараты. Если терапия успешна – диагноз туберкулеза снимается. Но если терапия не дала результата, то в таком случае больного отправляют на дообследование в туберкулезный диспансер.
Мазок мокроты при туберкулезе
Результаты считаются положительными и имеют определенную степень, если:
- В каждом поле зрения определяется больше 10 КУБ – степень 3+. При этом проверяют не меньше 20 полей зрения.
- В каждом поле зрения определяется от 1 до 10 кислотоустойчивых бактерий – степень 2+. При этом просматривают от 50 полей зрения.
- На 100 полей определено от 10 до 99 КУБ – степень 1+. Проверяют при этом не меньше 100 полей.
- На 300 полей определено 4-9 КУБ – недостаточно позитивный результат степень 1+. В соответствующей графе записывают конкретную цифру, например, 6/300.
Негативным считается результат, если:
- При исследовании не меньше чем 300 полей зрения определено от 1 до 3 КУБ.
- При исследовании 300 полей зрения не найдено ни одного КУБ.
Повторный забор проводят через несколько дней для постановки точного диагноза. Самый оптимальный вариант – трехразовая сдача. Иногда могут потребоваться дополнительные пробы. Результаты бактериологического исследования можно получить на следующий день после сдачи мокроты.
При соблюдении всех правил забора материала, техники безопасности и своевременном обращении за медицинской помощью диагностика и лечение туберкулеза не вызовет никаких затруднений.
источник
Туберкулез — серьезное инфекционное заболевание, передающееся воздушно-капельным путем. Чаще всего заражение происходит, когда человек вдыхает болезнетворные бактерии.
Первыми признаками болезни являются снижение веса, повышение температуры и регулярный кашель с усиленным выделением мокроты (в норме секрет лишь смазывает слизистую, обильно не выделяясь).
В мокроте заболевшего присутствуют микробактерии туберкулеза, поэтому исследование слизистых выделений легких позволяет быстро выявить инфицирование.
Кроме того, при данной форме можно обнаружить так называемые рисовые тельца (линзы Коха), представляющие беловатые или желтоватые вкрапления, в составе которых дендрит, эластичные волокна и зараженные микробактерии.
Выделения происходят обильные, могут иметь неприятный, гнилостный запах.
Макроскопическое обследование. Секрет больного, зараженного туберкулезом, имеет гнойный характер, в нем присутствуют бактерии Коха, наблюдается небольшое вкрапление кровяных прожилок. Кровяные примеси возникают в случае нарушения целостности сосудов и чаще всего отмечаются у больных с кавернозной формой.
Кроме того, при данной форме можно обнаружить так называемые рисовые тельца (линзы Коха), представляющие беловатые или желтоватые вкрапления, в составе которых дендрит, эластичные волокна и зараженные микробактерии. Выделения происходят обильные, могут иметь неприятный, гнилостный запах.
Бактериоскопическое обследование. Готовится специальный препарат, который окрашивают методом Циля-Нельсона карболовым раствором фуксина. После осветления добавляют 3% раствор солянокислого спирта, 5% раствор серной кислоты, после чего окрашивают 0, 25% раствором метилена синего. По результатам определяют наличие палочки Коха. Все материалы препарата, кроме бацилл туберкулеза, приобретают синий цвет.
Данный метод анализа мокроты при туберкулезе легких чрезвычайно чувствителен. При первом обследовании чувствительность составляет около 80%, при повторном: 85-90%. Если образцы исследуются более трех раз, чувствительность возрастает до 97%. Для определения вируса в 1 мл материала должно быть более 100 000 микробактерий.
Фото 1. Врач проводит исследование мокроты на туберкулез: это быстрый и точный способ определить наличие микобактерий
Если имеются признаки и симптомы заболевания мокроту лучше тестировать не менее трех раз
Важно! Первый отрицательный результат не означает полного исключения диагноза. Часто образцы могут содержать меньше бактерий, чем необходимо для исследования.
Обследование начинается с внешнего осмотра. При наличии инфекции в слизистых выделениях встречаются инородные вкрапления или тромбы, части кальцинированных камней бронхов. При разрушении легочной ткани обнаруживаются эластичные волокна.
При обнаружении микробактерий секреция клеток дыхательных путей повторно исследуется, в клинику отправляется утренний сбор (как минимум, на протяжении трех дней). Обследование проводится как до начала лечения, так и во время.
Количество микробактерий в образцах должно уменьшаться, что свидетельствует о ремиссии заболевания.
Количество обнаруженных микобактерий позволяет разделить пациентов на две группы:
Первая группа классифицируется как активные выделители зараженных бацилл, имеющие прогрессирующий воспалительный процесс в легких.
Внимание! Эта группа опасна для окружающих и требует немедленной изоляции в условиях тубдиспансера.
После соответствующей противотуберкулёзной терапии и подтверждения того, что человек не является бактериостатическим агентом, пациент ставится на учет в поликлинику и тубдиспансер. При получении нескольких стерильных образцов без болезнетворных бактерий, после повторного и дополнительного обследования, пациент снимается с учета.
При отсутствии в выделениях болезнетворных бактерий или их незначительном количестве человек причисляется к группе BК-. Не представляя опасности для других, пациент должен быть также изолирован для предотвращения развития болезни и ее перехода в открытую форму.
Лечение осуществляется курсом. Назначается комплекс препаратов различного воздействия на палочку Коха, которые имеют одну общую цель: уничтожить её.
Дополнительно показаны физиотерапия, дыхательная гимнастика, иммунопрофилактика. Пациент регулярно сдает анализы.
источник
Как правильно сдать мокроту на общий или бактериологический анализ и что показывают эти исследования?

В клинике чаще всего проводят культуральное исследование мокроты на подтверждение туберкулеза, микроскопию на определение бронхиальной астмы и опухолевого распада тканей.
Исследование мокроты под микроскопом проводят для дифференцировки заболеваний аллергического и инфекционного характера. Анализ начинают с оценки внешнего вида, количества, наличия включений (кровь, гной), запаха и цвета. Далее приготавливают препарат для дальнейшего исследования с помощью микроскопа. Только после микроскопии мазка можно делать выводы о том или ином заболевании. Чаще всего в мокроте можно увидеть:
- неизмененные эритроциты;
- лейкоциты и его виды (эозинофилы, лимфоциты);
- клетки эпителия бронхов и трахеи;
- атипичные клетки;
- различные волокна;
- мицелий грибов;
- бактериальные агенты.
Микроскопический анализ мокроты является качественным методом диагностики заболеваний легочной системы. Но результат во многом зависит от профессионализма лаборанта и его навыков.
Изучение качественного состава легочного отделяемого – основная причина, зачем сдают анализ на мокроту для исследования через микроскоп. Видя заключение лаборанта, врач может соотнести эти данные с клиникой и безошибочно выставить диагноз. Для каждого заболевания существуют критерии диагностики, в том числе и лабораторные. Микроскопическое исследование помогает более точно определить стадию процесса, что облегчает выбор корректной схемы лечения.
Для микроскопического исследования образец окрашивают либо смотрят в неокрашенном состоянии. Мокроту помещают на предметное стекло, сверху накрывают покровным и образуется готовый препарат. Микроскопия мазка показывает специфические форменные элементы или воспалительные агенты, иногда частички возбудителя, что позволяет уточнить диагноз.
Бронхит у взрослых имеет смешанное происхождение, причиной могут быть как вирусы, так и бактерии. Отсюда и характеристики мокроты разные. Часто заболевание вызывает смешанная флора, поэтому мокрота представляет собой слизисто-гнойное, обильное отделяемое. Под микроскопом выявляются увеличенное количество лейкоцитов, клетки цилиндрического и плоского эпителия.
С целью диагностики при бронхите анализ мокроты используют редко, но он помогает дифференцировать стертые формы пневмонии или астмы на начальных этапах.

В дополнение к ним всегда присутствуют в мазке кристаллы Лейдена-Шарко и спирали. Это специфичные продукты распада воспалительных клеток, образующиеся только при спазме мускулатуры.
Сама мокрота отхаркивается в скудном объёме, слизистого характера, бесцветная, плотной консистенции. Такая мокрота имеет название «стекловидная». Некоторые пациенты могут откашлять небольшие плотные куски мокроты, которые закупоривают бронхи.
Мокрота у здорового человека в норме не выделяется. Существует лишь слизистый секрет бронхиального дерева, который проглатывается. Мокрота же продуцируется в увеличенном объёме во время воспаления слизистой. В таблице ниже приведены данные нормы, допустимые отклонения в общем анализе мокроты (для взрослых), а также более подробная расшифровка.
| Показатели | Норма | Расшифровка |
|---|---|---|
| Количество | До 10 мл в сутки | 15-100 мл (при абсцессах и бронхоэктазах достигает 2 литров) в сутки |
| Цвет | бесцветный | Желтоватый или зеленый оттенок, появление прожилок алой крови, бурый или коричневатый цвет |
| Запах | — | Гнилостный, неприятный |
| Консистенция | слизистая | Плотная, вязкая |
| Эритроциты | — | Целые или распавшиеся |
| Лейкоциты | — | Увеличены |
| Эозинофилы | — | От единичных до множества |
| Клетки цилиндрического эпителия | — | Присутствуют при трахеитах, астме |
| Лимфоциты | — | Увеличены |
| Атипичные клетки | — | Есть при новообразованиях |
| Волокна | — | Обнаруживается при туберкулезе или опухолях |
| Кристаллы, спирали | — | Специфический маркер бронхиальной астмы |
| Мицелий грибов | — | Свидетельствует о микозе легкого |
Цвет и запах мокроты может говорить об острой или хронической фазе воспаления. Если мокрота имеет зеленоватый оттенок, это говорит о присоединении бактериальной инфекции.
Оттенок красного цвета разграничивает уровень поражения и давность. Если мокрота имеет красные прожилки, это свежие эритроциты, возможно из поврежденных сосудов верхнего отдела дыхательного тракта. Бурый же цвет говорит о застойных явлениях и распаде эритроцитов. В норме мокрота обычно не имеет запаха, поэтому констатация гнилостного запаха при проведении общего анализа сразу сигнализирует о гнойном процессе.
Характер мокроты зависит от возбудителя заболевания. Если это вирус, мокрота будет слизистая или серозная. Присоединение бактерии дает гнойный характер и увеличение ее количества. Такая мокрота будет при абсцессе легкого, пневмонии, бронхоэктатическом поражении, хронической обструктивной болезни.
Перед тем, как сдать мокроту, никакая подготовка не требуется, сбор образца на общий анализ проводят утром, сразу после пробуждения, в соответствии со следующим алгоритмом:
- Почистить зубы.
- Прополоскать рот и горло.
- Откашлять мокроту и сплюнуть ее в контейнер.
Если мокроты слишком мало, врачом назначается обильное питье и отхаркивающие препараты накануне. Для исключения попадания лишних микроорганизмов в мокроту, емкость для сбора лучше приобрести в аптеке. Она помещена в стерильную упаковку и имеет плотно закручивающуюся крышку.
Бактериологическое исследование проводят для определения точного возбудителя того или иного заболевания. Чаще всего, это пневмония или туберкулез. Полученный образец мокроты подсаживают на питательные среды и создают оптимальные условия для роста. Патогенные организмы начинают делиться и активно расти. Спустя несколько дней лаборант исследует полученный результат, выявляет возбудителя и дает заключение. Лечащий врач, опираясь на эти данные, может либо назначить лечение, либо направить на дополнительные методы диагностики. В мокроте обычно обнаруживают:
- стафилококки и стрептококки;
- палочку Коха;
- синегнойную палочку и клебсиеллу;
- различные виды грибов;
- хламидии и другие простейшие.
Поскольку бактериологическое исследование является довольно сложным и долгим в исполнении, его назначают лишь при неясных результатах инструментальных исследований легких. Однако в ряде случаев необходимо выявить возбудителя пневмонии, особенно при атипичном течении заболевания.

- для исследования на видовую специфичность;
- для определения принадлежности к классу;
- для выявления чувствительности к антибиотикам.
Если врач ведёт тяжелого больного, у которого минимальные обследования не выявляют причину заболевания легких, мокрота помогает верифицировать диагноз. Важным моментом является грамотный сбор мокроты. От этого зависит качество анализа и корректный результат всей процедуры.
Если у врача возникают подозрения на туберкулезный процесс, первичным этапом является анализ мокроты на палочки Коха. Их можно определить несколькими способами, в том числе и бактериологическим (культуральным). Образец мокроты перед посевом обрабатывают специальными растворами, чтобы остановить рост условно-патогенных бактерий. Рост флоры происходит довольно длительное время – от 14 до 90 дней. Опытный лаборант уже через 2-3 недели сможет дифференцировать колонию палочек Коха. Она имеет серо-серебристый цвет и легко крошится при дотрагивании. Скорость роста зависит от количества бактерий в мокроте. Чем их больше, тем быстрее темп выращивания.
При пневмонии бактериологическое исследование мокроты проводят довольно редко, обычно показан общий анализ. Чаще всего возбудителем заболевания является Streptococcus pneumoniae. Он вызывает до 80% внебольничных пневмоний, поэтому лечение строится на применении антибиотиков широкого спектра действия.
В некоторых случаях возбудитель может иметь другую природу, например, грибковую. Тогда мокроту необходимо исследовать посевом на питательную среду.
Грибы, хламидии, листерии, кишечная палочка, стафилококк зеленящий и многие другие могут вызвать атипичную форму пневмонии, с развитием осложнений (абсцесс, плеврит).
Собрать мокроту для анализа можно как дома, так и в поликлинике. Для того, чтобы правильно сдать мокроту на анализ, рекомендуют следовать несложному алгоритму действий:
- Процедуру проводят натощак, после чистки зубов, полоскания рта и горла (для удаления остатков пищи и лишней слюны).
- Дождаться хорошего кашлевого приступа.
- Контейнер держать как можно ближе к губам.
- При глубоком кашлевом толчке откашлять содержимое бронхов, избегая сильного отхаркивания.
- Закрыть контейнер плотной крышкой и транспортировать в лабораторию в течение 2 часов.
Более точные результаты получатся, если сбор проводят непосредственно в поликлинике. Для этого существуют комнаты сбора мокроты с обученным персоналом. Медсестры помогут правильно собрать образец для исследований и в кратчайшие сроки доставят в лабораторию.

Обычно достаточно откашлять 3-5 мл, что соответствует полному заполнению воронки на дне контейнера. Если отхождение секрета затрудненно, следует за день до сбора увеличить количество потребляемой жидкости, принять отхаркивающие препараты. В случае, если объем слишком большой (например, при бронхоэктазах), рекомендуют откашлять первую порцию в контейнер, остальное выплюнуть.
Культуральный посев мокроты занимает длительный срок, так как бактериям нужно время для роста. Спустя несколько недель можно точно определить их принадлежность и чувствительность к препаратам. Таким образом, то, сколько делается анализ, зависит от цели и метода исследования: процедура занимает от 1,5 до 3 месяцев.
Микроскопия мокроты — более быстрый анализ. Скорость исследования зависит от порядка очереди и количества образцов. В среднем ожидание результата занимает от 1 до 2 дней.
Кашель как симптом встречается почти у всех заболеваний легких и бронхов. Обильное отделение мокроты сопровождает бактериальные бронхиты, абсцессы с прорывом в бронх, бронхоэктазы, пневмонии. В период разрешения заболевания мокрота становится более жидкой и отходит легко. Даже после выздоровления в течение недели она еще может периодически откашливаться в небольших количествах.
Полезную информацию о сборе мокроты можно узнать из следующего видео:
источник
Мокрота – патологические выделения из дыхательных путей, появляющиеся после кашля. Отхаркивание свидетельствует о нарушении функции внутренней оболочки респираторного тракта. Анализ мокроты – исследование, широко применяемое для диагностики заболеваний легких и бронхов. Процедура позволяет дифференцировать патологии, протекающие на фоне кашля и другой типичной клинической симптоматики. Получить мокроту для анализа можно самостоятельно во время кашля или при использовании медицинской манипуляции (бронхоскопии).
Основная цель проведения описываемого исследования – уточнение диагноза. При обычных обстоятельствах мокрота не выделяется. Бокаловидные клетки реснитчатого эпителия секретируют от 10 до 100 мл жидкости, которая проглатывается человеком.
Прогрессирование патологического процесса в бронхах или легких ведет к изменению активности работы соответствующих структур с нарастанием кашля, одышки, боли в груди. Увеличивается количество жидкой фракции слизи, может присоединяться бактериальная микрофлора. Результат – выделение мокроты с кашлем.
Исходя из предполагаемого диагноза и результатов визуальной оценки секрета бронхиальных желез, врач назначает соответствующий тип исследования. Применение разных вариантов анализа мокроты позволяет оценить физико-химические свойства жидкости, цитологические изменения (присутствие раковых клеток), наличие бактериальной инвазии.
Исследование мокроты может проводиться как невооруженным глазом, так и с помощью специализируемого оборудования.
В зависимости от заболевания, которое подозревает врач, могут использоваться следующие типы диагностики:
- Общий анализ мокроты. Врач оценивает физические характеристики слизи, которая появляется после кашля;
- Цитологическое (микроскопическое) исследование. Для проведения соответствующей диагностики доктору требуется микроскоп. С помощью увеличения изображения осуществляется анализ жидкости. Методика позволяет увидеть наличие патологических клеток, которые появляются при определенных заболеваниях;
- Химическое исследование. Оцениваются изменения, происходящие в метаболизме альвеолоцитов и реснитчатого эпителия бронхов;
- Бактериологический метод или бакпосев мокроты. Суть исследования базируется на высевании бактерий, полученных из содержимого дыхательных путей на питательной среде. Рост колоний подтверждает наличие возбудителя в респираторном тракте. Важным преимуществом посева остается возможность проверки чувствительности бактерий к конкретным противомикробным препаратам в лабораторных условиях.
В тяжелых случаях для своевременной диагностики патологии респираторной системы пациента одновременно назначаются все три варианта исследования. На основе полученных результатов проводится подбор соответствующей терапии.
Факт! Общий или макроскопический анализ позволяет оценить мокроту сразу же после ее получения. Указанный вариант исследования используется врачами сотни лет. Еще до изобретения микроскопа и современных анализаторов врачи ставили диагнозы по внешнему виду отхаркиваемой жидкости.
Ниже будут описаны ключевые аспекты, на которые врач обращает внимание во время диагностики.
Суточное количество выделяемой слизи колеблется от 50-100 мл до 1,5 л в зависимости от базовой патологии, которая нарушает нормальный процесс секреции бокаловидных клеток. Респираторные заболевания по типу бронхита или пневмонии сопровождаются выделением до 200 мл жидкости (суточное количество).
Резкое возрастание указанного показателя происходит при скоплении гноя или крови с дальнейшим выходом через природные пути. Бронхоэктатическая болезнь, дренированный абсцесс, гангрена легкого протекают с выделением до 1,5 л жидкости.
В зависимости от характера жидкости, которая отхаркивается во время кашля, пульмонологи выделяют следующие типы мокроты:
- Слизистая. Благоприятный вариант развития событий. Болезни, при которых встречается – бронхиальная астма, хронический бронхит, трахеит;
- Слизисто-гнойная. Дополнительно присоединяется бактериальная инфекция. Кроме кашля и слизи, выделяется жидкость, которая является собой продукты жизнедеятельности микроорганизмов и «переваренные» иммунными клетками бактерии. Болезни – абсцесс легкого, бактериальные пневмонии, гангрена;
- Гнойная. Причины возникновения те же, что и в предыдущем случае. Отличие – больший процент гноя и продуктов распада тканей. Состояние пациента ухудшается;
- Кровянистая. При попадании отдельных эритроцитов или порций крови в жидкость, отхаркиваемой во время кашля, она приобретает характерный цвет. Симптом свидетельствует о повреждении сосудов. Возможные причины – рак, травма, инфаркт легкого, актиномикоз.
Оценка характера жидких выделений при кашле способствует пониманию патологического процесса, который развивается в дыхательной системе пациента и подбору адекватного лечения.
Цветовая палитра мокроты, выделяемой во время кашля, зависит от ее характера.
Возможные комбинации:
- Слизистая – сероватая или прозрачная;
- Слизисто-гнойная – серая с желтыми или гнойными вкраплениями;
- Гнойная – жидкость может быть темно-желтой, зеленой или коричневой;
- Кровянистая – различные оттенки красного. Важно помнить, что «ржавый» цвет указывает на наличие видоизмененных эритроцитов. При повреждении сосуда кровь алая или розовая (в зависимости от интенсивности кровопотери).
Мокрота в 75% случаев не имеет характерного запаха. Исключением остается выделение гнойного содержимого. Отмершие частички тканей обуславливают гнилостный запах. При прорыве кисты легкого, в которой развивался эхинококк (гельминт) возникает фруктовый аромат.
Слизь, выделяемая при кашле преимущественно гомогенна.
Разделение мокроты на слои характерно для следующих патологий:
- Абсцесс легкого. В указанном случае формируется 2 слоя – серозный и гнилостный;
- Гангрена легкого. В данном случае дополнительно образуется третий (верхний) пенистый слой, который обусловлен жизнедеятельностью соответствующих микроорганизмов, продуцирующих пузырьки газа.
Визуальная оценка слизи позволяет быстро установить диагноз без проведения вспомогательных анализов.
Примеси в мокроте представлены эритроцитами, гноем или серозной жидкостью. Присутствие описанных включений позволяет врачу оценить степень поражения легочной ткани и понять, какой патологический процесс является первичным для конкретного клинического случая.
Химический анализ жидкости, выделяемой во время кашля, позволяет определить выраженность патологического процесса. В зависимости от результатов исследования врач подбирает соответствующие лекарства, направленные на стабилизацию функции реснитчатого эпителия.
В норме рН мокроты составляет от 7 до 11. Прогрессирование процессов распада легочной ткани ведет к окислению соответствующей реакции (показатель ниже 6). Причина изменения значения рН базируется на нарушениях процессов обмена солей и минералов.
Белок всегда присутствует в выделяемой при кашле жидкости. Норма – до 0,3%. Незначительное повышение соответствующей цифры до 1-2% может указывать на прогрессирование туберкулеза. Существенное возрастание показателя (10-20%) – признак развития крупозной пневмонии. Лабораторное исследование слизи с определением белка позволяет дифференцировать указанные патологии на фоне анализа клинической картины (кашель, одышка, боль в груди) и результатов других диагностических процедур.
Желчные пигменты
Желчные пигменты, а точнее, микрочастички холестерина выделяются со слизью во время кашля при следующих патологиях:
- абсцесс;
- образование эхинококковой кисты;
- злокачественные опухоли респираторного тракта.
Микроскопический анализ мокроты позволяет с помощью соответствующего оптического аппарата выявить наличие клеток или микроорганизмов, которые в норме не должны присутствовать в выделяемой с кашлем слизи.
Эпителиальные клетки
Эпителий в мокроте – вариант нормы. При микроскопическом исследовании внимание обращается на резкое увеличение концентрации клеток или образование эпителиальных цилиндров. Указанная картина свидетельствует о повреждении дыхательных путей и внутренней оболочки.
Альвеолярные макрофаги
Функция альвеолярных макрофагов – обеспечение локальной иммунной защиты. Небольшое количество клеток может присутствовать в слизи. Резкое возрастание концентрации макрофагов свидетельствует о хроническом воспалительном процессе (бронхит, бронхоэктатическая болезнь, астма, трахеит).
Появление лейкоцитов свидетельствует о наличии острого воспаления, которое может возникать на фоне бактериальной инфекции. Возможные патологии – абсцесс, пневмония, бронхоэктатическая болезнь.
Кровяные тельца появляются в мокроте при разрыве мелких или больших сосудов. О характере кровотечения врач судит по количеству эритроцитов. Отдельно стоит выделить появление видоизмененных клеток, которые проникают сквозь расширенные стенки сосудов без разрыва последних. Типичный пример заболевания – крупозная пневмония.
Опухолевые клетки
Атипичные клетки в мокроте – признак развивающегося онкологического процесса. Для уточнения локализации и типа патологии требуется проведение дополнительных анализов.
Эластические волокна
Появление эластичных волокон в выделяемой при кашле слизи – признак серьезного поражения легких с распадом тканей. Примеры заболеваний – гангрена, поздняя стадия бронхоэктатической болезни, туберкулез и рак, сопровождающийся деструкцией паренхимы органа.
Микробиологический анализ мокроты – один из важных методов верификации наличия туберкулеза. Возбудитель болезни – микобактерия (палочка Коха).
Определение наличия микроорганизма возможно с помощью бактериоскопического метода при использовании микроскопа. Для визуализации возбудителя нужно окрасить исследуемый материал по Цилю-Нильсену. Если в мокроте после кашля обнаруживается палочка Коха, фтизиатр должен в документации указать БК (+), что свидетельствует о выделении возбудителя. Такие больные требуют изоляции. БК (-) – пациент не распространяет бактерию.
Факт! Анализ мокроты на туберкулез проводится также посредством посева исследуемой жидкости на питательную среду. Плюсом методики остается 100% точность. Если бактерия присутствует в организме, она вырастет и в лабораторных условиях. Основной минус описанной диагностики – длительность получения результатов анализа (иногда больше месяца).
Бактериологическое исследование при воспалительном поражении респираторного тракта, как правило, используется для верификации внебольничных форм инфекции (пневмония, актиномикоз и тому подобное).
Анализ проводится в три этапа:
- забор мокроты для исследования;
- посев жидкости на предварительно подготовленную питательную среду;
- пересев необходимой колонии с изучением химических и физических характеристик возбудителя.
При необходимости установления восприимчивости к противомикробным средствам дополнительно выполняется проба на чувствительность. В чашку Петри, где выросла колония микроорганизмов, помещаются бумажные кружки, обработанные антибиотиками. Те препараты, вокруг которых зона разрушения колонии максимальная, рекомендуются к применению конкретному пациенту.
Сбор мокроты на общий анализ может назначаться практически при любом заболевании, которое сопровождается отхаркиванием после кашля. Однако соответствующая диагностика редко применяется при сезонных вирусных инфекциях из-за ненадобности. В указанных случаях кашель и другие симптомы регрессирует при обильном питье и соблюдении постельного режима.
Патологии, требующие проведения анализа мокроты:
- туберкулез;
- абсцесс легкого;
- злокачественные новообразования;
- гангрена легкого;
- бронхиальная астма;
- хронический бронхит;
- пневмокониозы – профессиональные заболевания бронхолегочной системы.
Подтверждение диагноза осуществляется с помощью лабораторных, физикальных, а также инструментальных методов.
Подготовка пациента к сбору мокроты для анализа – ответственный процесс, от которого может зависеть качество диагностики. При игнорировании простых правил в слизи появляются дополнительные примеси, мешающие лаборанту установить первопричину кашля и респираторной патологии в целом.
Рекомендации:
- Подготовка емкости. Оптимальными остаются контейнеры, продаваемые в аптеках. В случае отсутствия такого флакона подойдет даже полулитровая банка или небольшой пластиковый бак (не больше 1 л). Однако нужно учесть, что такие емкости крайне неудобны и могут использоваться только в нетипичных обстоятельствах, когда нет доступа к нормальным контейнерам;
- За два часа до исследования необходимо почистить зубы и прополоскать ротовую полость. Удаление частичек пищи и слюны способствует повышению точности диагностики;
- Проконсультироваться с врачом. Доктор подробно объяснит, как правильно собрать мокроту на анализ.
Если человек впервые сдает бронхиальную слизь, тогда ему часто требуется несколько попыток для правильного выполнения процедуры.
Кроме описанных выше нюансов подготовки, правила сбора мокроты предусматривают использование утренней порции слизи. Причина – скопление секрета с ночи, что существенно облегчает отхаркивание после кашля. Можно брать бронхиальную слизь и в другое время дня, однако, количество и качество исследуемого материала снижается.
Алгоритм сбора мокроты на общий анализ:
- глубокий вдох с задержкой воздуха на 10 секунд;
- плавный выдох;
- повторные 2 вдоха;
- на третьем выдохе воздух необходимо с силой выталкивать из груди, после чего нужно откашляться;
- поднести контейнер к нижней губе и сплюнуть слизь.
Указанный алгоритм позволяет собрать необходимое количество исследуемого материала (2-5 мл). При возникновении трудностей рекомендуется наклониться вперед, лечь на бок. Для ускорения отхождения слизи дополнительно можно сделать увлажняющую ингаляцию паром или с применением отхаркивающего средства.
Сбор мокроты описанным способом не исключает попадания слюны в исследуемый образец во время кашля. Альтернативой указанному алгоритму действия остается забор секрета дыхательных путей во время бронхоскопии. Врач с помощью эндоскопа исследует состояние реснитчатого эпителия и может взять необходимое количество жидкости для соответствующего анализа.
Домашний сбор мокроты проводится аналогично описанной выше методике. Важно после попадания слизи в контейнер после кашля плотно закрыть емкость и быстро доставить в лабораторию. В противном случае информативность исследования снижается.
В норме расшифровкой анализа мокроты занимается пульмонолог или фтизиатр. Ниже представлена таблица, в которой указаны характеристики выделяемой после кашля слизи при отсутствии патологии.
После изучения мокроты лаборант заполняет соответствующую форму (нажми, чтобы увеличить).
Указанный документ может выглядеть немного по-другому. Все зависит от конкретной лаборатории. Ниже представлены варианты бланков исследования с предполагаемыми диагнозами.
Расшифровка: розовый цвет слизистой мокроты в сочетании с присутствием микобактерий туберкулеза (МТ+) указывает на наличие соответствующей патологии.
Расшифровка: учитывая наличие лейкоцитов, слизисто-гнойную консистенцию и большое количество кокковой флоры, наиболее вероятным диагнозом остается хронический бактериальный бронхит.
Расшифровка: в первую очередь внимание нужно обратить на большое количество мокроты (50 мл). В сочетании с изобилием лейкоцитов, которые покрывают все поле зрения микроскопа, и присутствием эластичных волокон можно судить о наличии абсцесса, который прорвался в бронх.
Для того чтобы расшифровывать анализ мокроты и подобрать адекватную терапию от кашля рекомендуется консультация пульмонолога или фтизиатра. Участковый терапевт и семейный врач также могут справиться с простыми вариантами респираторной патологии.
Кашель – проблема, которая часто протекает на фоне отхаркивания слизи. Анализ мокроты – простой и эффективный метод уточнения предполагаемого диагноза. Самостоятельно соответствующее исследование не гарантирует полноценной оценки функционирования респираторной системы пациента, но в сочетании с базовыми процедурами упрощает выбор адекватного лечения для конкретного больного.
источник