Лейкоциты — это белые кровяные клетки, которые выполняют в организме защитную функцию. Именно на эти клетки врач обращает внимание при получении результатов лабораторного исследования. Недостаток и их повышенное количество могут указывать на различные заболевания.
Лейкоциты – это важные клетки крови, которые защищают организм от инфекций
Для определения возможных заболеваний в организме врач для начала направляет сдать общий анализ крови. Это один из информативных методов диагностики заболеваний на раннем этапе. Благодаря этому анализу можно определить количество всех клеток крови и при выявлении какого-либо отклонения вовремя назначить лечение.
В зависимости от возраста пациента количество белых кровяных телец меняется:
- Нормальная концентрация лейкоцитов в крови у детей до года должна составлять 9,2-18,8 x109/л.
- От 1 года до 3 лет находиться в пределах 6-17×109/л.
- У детей до 10 лет это показатель снижается до 11,4 x109/л.
- Количество белых телец у детей старше 10 лет в норме составляет 4-8,8×109/л.
Если проводится развернутый анализ крови, то определяется количественное соотношение белых кровяных телец:
Функции каждого вида лейкоцитов отличаются друг от друга. В зависимости от количества частиц определяют тип инфекции.
На понижение или повышение лейкоцитов крови могут влиять как физиологические, так и патологические факторы. Если повышение лейкоцитов в крови указывает на развитие инфекционного заболевания, то понижение их концентрации является патологией.
Лейкопения – это состояние, которое характеризуется низким уровнем лейкоцитов в крови
Если по результатам анализа содержание лейкоцитов в крови ниже нормы, то это патологическое состояние носит название лейкопения. Данное состояние связано с нарушением продуцирования лейкоцитов или ускоренным разрушением нейтрофилов.
О лейкопении у детей принято говорить, если концентрация белых телец составляет менее 4,5xx109/л.
Основные причины понижения уровня лейкоцитов в крови у детей:
- Корь
- Туберкулез
- Паротит
- Грипп
- Краснуха
- Малярия
- Аутоиммунные заболевания
- Сепсис
- Заболевания эндокринной системы
- Лучевая болезнь
Причинами низкого показателя у новорожденных могут быть следующие патологии: мегалобластическая и гипопластическая анемия, панцитопения. При приеме синтетических медпрепаратов также может отмечаться лейкопения.
Следует помнить, что лейкопения не является самостоятельным заболеванием, а лишь его симптомом.
Поэтому после установления причины будет назначено комплексное лечение, которое направлено на устранение заболевания.
Чтобы установить конкретную причину лейкопении, необходимо провести комплексное обследование не только с применением лабораторных, но и инструментальных методов диагностики.
Лейкопения может протекать в острой, хронической и рецидивирующей формах. При стойком снижении лейкоцитов увеличиваются лимфатические узлы, селезенка. Ребенок становится вялым, слабым и беспокойным, может жаловаться на головные боли.
Основных симптомов, которые характеризуют лейкопению, не существует. Выраженность симптоматики проявляется при снижении иммунитета на фоне присоединения инфекционного процесса.
В этом случае характерными признаками являются:
- Повышение температуры тела
- Головные боли
- Тахикардия
- Осиплость голоса
- Истощение организма
- Кровоточивость десен
- Озноб
Если снижение лейкоцитов произошло на фоне химиотерапии, то появляется лихорадка, геморрагический синдром. Наблюдается бледность кожных покровов, разбитость, слабость.
Лечение лейкопении должно быть комплексным и включать в себя как медикаментозные, так и народные средства
Медикаментозное лечение направлено на увеличение выработки лейкоцитов. Врач может назначить прием Пентоксила, Лейкогена, Метилурацила и др. Эти препараты повышают регенеративные процессы и восстанавливают функции иммунной системы.
Также в лечении лейкопении используют препараты, которые активизируют клетки костного мозга, в результате чего запускается процесс деления белых телец. Такими препаратами являются Филграстим, Сарграмостим, Ленограстим.
Для повышения иммунитета и укрепления организма применяют БАДы и другие дополнительные лекарства. Препараты для выработки лейкоцитов в основном не имеют противопоказаний, поэтому их можно использовать при любых формах лейкопении. Однако необходимо строго соблюдать указанную врачом дозировку и сдавать анализ крови, чтобы определить эффективность лечения.
При симптомах инфекции используют антибактериальные препараты. Курс лечения антибиотиками составляет 7 дней. Врач назначает препарат с учетом состояния больного и по результатам лабораторного анализа.
Кроме этого, необходимо самостоятельно помочь организму повысить лейкоциты, для этого следует сбалансировано питаться: употреблять больше овощей и фруктов, белковой пищи, снизить потребление жиров.
В рационе должно присутствовать мясо, бобовые, молочные продукты, крупы, грецкие орехи. Жирную рыбу и мясо употреблять не рекомендуется. Во время приготовления блюд не использовать специи и приправы.
Помимо медикаментозного лечения, повысить уровень лейкоцитов можно в домашних условиях. Народные рецепты при лейкопении следует применять в качестве вспомогательной терапии, но не как основной.
Популярные рецепты для повышения лейкоцитов:
- Отвар травы полыни. Столовую ложку сухой травы измельчить и залить 100 мл кипятка. Оставить настаиваться на 3-4 часа. Далее процедить через марлю и принимать утром и вечером по чайной ложке. Каждый день рекомендуется готовить свежий отвар.
- Овсяный отвар. Взять 50 г неочищенного овса и залить 100 мл воды. Емкость поставить на медленный огонь на 5-6 минут. Затем дать отвару настояться в течение 3-4 часов. Полученный отвар давать детям перед едой по чайной ложке.
- Чай на основе шиповника. Для приготовления целебного напитка необходимо залить горсть плодов шиповника стаканом кипятка и плотно закрыть термос. Оставить в таком виде на сутки. Принимать внутрь можно каждый день. Если нет аллергии на мед, то его можно добавить в напиток.
- Алоэ с медом. Листья алоэ разрезать на полоски и добавить маленькую ложку меда. Оставить в темном месте на сутки. За это время алоэ пустит сок. Его разводят в стакане воды и дают детям по чайной ложке 1 раз в сутки.
При использовании средств нетрадиционной медицины необходимо проконсультироваться с педиатром.
Лейкопения – это опасное состояние, которое может спровоцировать развитие серьезных осложнений у ребенка
Если понижение лейкоцитов наблюдается продолжительное время, то на фоне этого могут возникнуть осложнения:
- Анемия. На фоне понижения белых телец снижается количество и других клеток крови – эритроцитов и гемоглобина. В результате чего развивается анемия.
- Тромбоцитопения. При лейкопении может возникнуть тромбоцитопения – снижение количества тромбоцитов. В этом случае у пациента появляются кровотечения.
- Пневмония. Дети с пониженным количеством белых клеток крови чаще болеют пневмонией и другими инфекционными заболеваниями легких.
- Стоматит.
- Абсцесс печени. На летальный исход может повлиять попадание инфекции в печень, что может привести к абсцессу.
- Агранулоцитоз. Для агранулоцитоза характерно появление язв и некротизация тканей. Развивается патология на фоне общего снижения лейкоцитов и в результатах анализа наблюдается низкая концентрация гранулоцитов.
- Алейкия. При алейкии наблюдается глубокое поражение костного мозга. Для данной патологии характерно значительное уменьшение уровня лейкоцитов в крови или их полное отсутствие.
При лейкопении у больного сильно ослабевает иммунная система, поэтому организм чаще подвержен различным инфекционным заболеваниям. Кроме этого, существенно увеличивается риск развития онкологических заболеваний.
Во избежание развития опасных состояний, которые могут возникнуть при снижении уровня лейкоцитов, необходимо своевременно сдавать анализы и проходить обследование.
Полезное видео — Роль и функции лейкоцитов в организме человека:
Лейкоциты – это белые кровяные тельца, роль которых уничтожать любые чужеродные клетки, будь то бактерии, вирусы или аллергены. Активная их выработка происходит в том случае, когда в организм попали инородные клетки и представляют определенную угрозу для здоровья. Количество лейкоцитов, способных вырабатываться в крови ребенка, говорит об уровне иммунитета. Недостаток свидетельствует о большей уязвимости перед различными заболеваниями, а также о наличиях патологий, благодаря которым синтез снижен. Почему в детском возрасте могут быть понижены лейкоциты, как это проявляется и какими методами корректируется, разберем далее.
Определяется содержание лейкоцитов при помощи анализа крови, забор для которого производят из пальца. Процедура плановая, особенно в детском возрасте. Норма отображается в двузначной цифре, умножено на , относительно 1 литра крови. У детей выделяют такие показатели нормы:
- новорожденные – 8-25×/л;
- первый месяц жизни – 6,5-15,5×/л;
- 1-3 месяца – 6-13×/л;
- 3-6 месяцев – 5,5-12×/л;
- 6-12 месяцев – 5-18×/л;
- 1-2 года – 6-17×/л;
- 2-6 лет – 4-8×/л;
- 6-12 лет – 5-6×/л;
- 12-18 лет показатель сохраняется такой же, как и у взрослых – 4-8,8×/л.
Отличие в показателях у детей зависит от возрастных изменений, происходящих в организме.
При рождении и в первый год жизни иммунитет наиболее сильный, защищая ребенка от возможных заболеваний. Поэтому верхние границы содержания лейкоцитов превышают показатели взрослого человека в несколько раз, что является нормой.
При проведении развернутого анализа крови учитывают не только общее содержание белых телец в крови, но и их количественное соотношение:
- сегментоядерные нейтрофилы – 59% от общей массы;
- лимфоциты – 46%;
- моноциты – 6-8%;
- эозинофилы – 1-6%;
- палочкоядерные нейтрофилы – 2-3%;
- базофилы – не более 1%.
Нужно понимать, что биологическая роль каждого вида лейкоцитов отлична друг от друга. Их активация происходит выборочно, благодаря наличию специальных рецепторов, способных распознавать вид возбудителя и оценивать его реальную угрозу для жизни.
Исходя из того, каких частиц больше или меньше, можно достоверно говорить о наличии определенного заболевания. К примеру, если повышены эозинофилы – значит, есть заражение паразитами (гельминты, клещи, вши), интенсивно вырабатываются нейтрофилы – в организм попала бактериальная инфекция. При наличии вирусов и грибков повышены сразу несколько показателей.
Отклонения от нормы могут быть двух видов:
Анна Поняева. Закончила нижегородскую медицинскую академию (2007-2014) и Ординатуру по клинико-лабораторной диагностике (2014-2016).Задать вопрос>>
- Абсолютные – во внимание берут общую массу лейкоцитов в крови, сравнивая ее с общепринятыми показателями.
- Относительные – отклонения выявляются в некоторых типах лейкоцитов, синтез которых увеличен или понижен по отношению к остальным типам лейкоцитов.
Если с повышенным уровнем все понятно (активная выработка говорит о наличии заражения в организме), то с пониженным уровнем дела обстоят гораздо сложнее.
На видео подробно рассказывается про лейкоциты, в том числе про пониженный уровень
Патологическое состояние, при котором число вырабатываемых лейкоцитов значительно ниже нормы, называется лейкопенией. Его наличие делает организм более уязвимым перед воздействием вирусов и бактерий, подвергая детский организм повышенной нагрузке. В данном случае иммунные реакции настолько снижены, что пациент может болеть постоянно, заражаясь от собственных клеток, имеющихся в организме.
Лейкопения диагностируется только в том случае, когда средний уровень концентрации лейкоцитов в крови ниже 1,5×/л. Этот процесс может быть вызван воздействием одного или нескольких внешних факторов, иметь наследственную предрасположенность, а также формироваться на основе воздействия химиотерапевтических лекарств.
Ее проявления способны говорить о наличии проблем с кровью, а также возникать в качестве побоных реакций при лечении.
Основные причины, провоцирующие лейкопению и низкие лейкоциты в детском возрасте:
- Последствия после длительного воздействия химиотерапии на организм – при необходимости использования высокотоксичных медикаментов, которые сдерживают или предотвращают развитие онкологических заболеваний, нарушается количественный и качественный состав крови, при котором дисбаланс отмечается не только в лейкоцитах, но и в других микроэлементах крови.
- Врожденная патология, возникающая на генном уровне – при наличии аутоиммунных расстройств у родителей, ребенок может получить порченый ген, который не способен регулировать уровень и синтез лейкоцитов.
- Онкология костного мозга, который регулирует процесс кроветворения – рак крови, вызванный ускоренным ростом злокачественных клеток, способных образовывать опухоли.
- Наличие хронического туберкулеза, особенно в запущенной стадии.
- Последствие таких заболеваний, как СПИД, краснуха, корь, гепатит, которые значительно изнашивают иммунную систему, делая ее уязвимой.
Эти факторы являются ключевыми, поскольку проявляются при лейкопении намного чаще остальных. Также имеются и второстепенные показатели, которые в некоторой степени способны провоцировать развитие патологии:
- длительное взаимодействие с химическими препаратами и реагентами, оказывающими токсическое воздействие на организм (ртуть, свинец, магний, фосфор);
- нарушение обменных процессов в организме, при котором отмечается острая нехватка витаминов группы В и фолиевой кислоты;
- длительный систематический прием медикаментов, которые содержат в составе соединения ртути, марганца и меди (Диуретики, НПВС);
- прямой контакт с химикатами, способными накапливаться в клетках организма и нарушать межклеточный метаболизм.
До сегодняшнего дня точно не известно, какие именно причины провоцируют эту патологию. Возможно, ее развитие связано с действием нескольких факторов, которые усугубляют друг друга.
Если расшифровка анализа крови показала, что у ребенка в крови содержится мало лейкоцитов, значит, потребуется полное обследование и поиск причин, которые спровоцировали ее развитие. Не следует медлить с обследованием, поскольку чем раньше выявлена первопричина, тем быстрее и эффективнее будет лечение. Повышение уровня лейкоцитов искусственно делать не рекомендуется, если причина их снижения неизвестна. Только полное обследование и комплексный подход к лечению принесут желаемый результат.
В том случае, когда результаты анализа показали сниженный уровень лейкоцитов, педиатр назначает повторное проведение исследования. Если и второй анализ показал отклонения от нормы, детский врач назначает полное обследование ребенка, предварительно собирая анамнез со слов родителей. Возможно, понадобится консультация генетика и гематолога, чтобы исключить риск появления лейкопении в случае аутоиммунных и генетических отклонений.
Лечение полностью зависит от того, что спровоцировало патологию. Если это болезнь – ее нужно устранить, если неспецифические факторы (длительное голодание, психоэмоциональные расстройтсва) – повышение уровня лейкоцитов полностью зависит от их устранения.
В большинстве случаем медикаментозная терапия в детском возрасте производиться исключительно стационарно, поскольку высока вероятность развития побочных реакций. Схема лечения производиться в два этапа:
- Стимуляция метаболических процессов крови, для которой используют такие препараты, как: Лейкоген, Пентоксил, Метилурацил. Они ускоряют регенеративные процессы, а также стимулируют восстановление иммунитета за счет поднятия уровня лейкоцитов.
- Препараты, стимулирующие CSF (периодичность выработки лейкоцитов) – запускают процессы деления лейкоцитов, путем активизации клеток костного мозга. Самые эффективные препараты: Саграмостим и Ленограстим.
Также используют и вспомогательные лекарства и БАДы, которые повышают иммунитет искусственным путем, укрепляя общее состояние организма.
Лекарственные препараты для стимуляции выработки лейкоцитов практически не имеют противопоказаний и могут использоваться при различных формах лейкопении. Однако их прием должен быть полностью подконтролен лечащему врачу, поскольку эффективность лечения постоянно проверяют при помощи анализа крови, который отображает количественный и качественный состав крови.
Стоимость препаратов высокая, поскольку их состав имеет сложную химическую формулу, способную воздействовать на костный мозг, активируя его способность продуцировать лейкоциты. В среднем упаковка стимулирующих лекарств обойдется покупателю в 800-1200 рублей.
При наличии острой формы заболевания ребенка изолируют в специальные стерильные боксы, что позволяет снизить количество патогенных микроорганизмов в воздухе. Также производится постоянная очистка кожных покровов дезинфицирующим раствором.
Рецепты нетрадиционной медицины лучше всего использовать как дополнение к медикаментозной терапии, а также следить за сочетаемостью ингредиентов. Повысить уровень лейкоцитов помогут такие рецепты, как:
- Овсяный отвар – на 50 г овса неочищенного берут 100 мл воды. Помещают все в эмалированную емкость и ставят на медленный огонь на 5-7 минут, после чего отключают печку, давая отвару настояться 3-4 часа до полного остывания. Отвар процеживают через марлю, отделяя частички овса. Полученный отвар дают детям по 1 чайной ложке перед каждым кормлением.
- Отвар полыни – сухую траву полынь измельчают в кофемолке до состояния однородной массы. Столовую ложку полыни заливают 100 мл кипятка, оставляют на 3-4 часа настаиваться в теплом месте. Процеживают через марлю, принимают по половине чайной ложки утром и вечером. Каждый день готовят новый отвар.
- Свекольный квас – свежую свеклу очищают от кожуры, нарезают мелким кубиком и укладывают в пол-литровую банку. Заливают до верха рассолом из 1 чайной ложки соли и двух столовых ложек натурального меда. Накрывают крышкой, убирают в темное место на сутки. Процеживают и пьют вместо чая весь день.
- Отвар пустырника и хвоща полевого – берут по 1 чайной ложке измельченной травы, заливают 50 мл холодной воды и ставят на водяную банную на 20 минут. Остужают до комнатной температуры, дают детям по третьей части чайной ложки после каждого приема пищи.
- Чай из шиповника – не только вкусный, но и полезный напиток, содержащий в своем составе большое количество витамина С. Горсть плодов шиповника укладывают в термос и заливают стаканом кипятка. Плотно закрывают термос, давая настояться напитку в течение суток. После этого его можно пить вместо воды, а также добавляя небольшое количество натурального меда.
- Сок алоэ с медом – листик лекарственного цветка режут на мелкие полоски, добавляют 1 чайную ложку меда, настаивают в темном месте сутки. После этого полученный сок разводят на стакан воды, давая по 1 чайной ложке 1 раз в день. Превышать дозировку нельзя, поскольку алоэ может быть токсичным и провоцировать развитие аллергических реакций.
Помните, что перед использованием рецептов народной медицины, нужно предварительно оговорить их состав с педиатром.
Возможно, некоторые рецепты несовместимы с основными лекарственными препаратами, что может значительно ухудшить состояние здоровья ребенка.
Детям рекомендуют изменить питание, добавив в рацион такие продукты, как:
- мясо: индюшатина, телятина, говядина, кролятина – готовят только на пару или в собственном соку;
- овощи и зелень: помидоры, капуста, огурцы, петрушка, укроп, сельдерей, латук, зеленый лук;
- бобовые: фасоль, горох, нут, чечевица;
- молочные и кисломолочные продукты (только натуральные): йогурты, закваски, творог, сыр твердый, ряжанка, молоко;
- крупы: гречка, рис, овес, кукуруза, пшеница;
- натуральный мед (только для детей после года);
- грецкие орехи.
Также хорошо повышают кроветворительную функцию суб-продукты, особенно печень и сердце, однако детям их использовать в рационе можно только после 10 лет.
Следует ограничить прием жирной рыбы и мяса, а также отказаться от любых приправ и специй.
Не рекомендуется использовать продукты, в состав которых входят консерванты (консервы, копченая колбаса, сосиски), а также красители (напитки, сладкие блюда, торты и пироженные).
Единственным способом не допустить развития серьезных патологий – это своевременно проходить медицинское обследование у педиатра, сдавая кровь. Для деток до года данная процедура производиться чаще. В школьном возрасте ежегодные медосмотры позволяют определить состояние здоровья, а также увидеть возможное развитие патологий с кровью.
Одним из направлений профилактики является правильное сбалансированное питание, а также соблюдение режима прикорма.
Важно избегать контактов детей с больными людьми, чтобы не угнетать иммунитет, который находится на стадии становления. Все это в совокупности позволит оградить ребенка от возможной лейкопении, а также сможет сократить риски провоцирования патологии в острой форме.
Таким образом, сниженный уровень лейкоцитов в детском возрасте может иметь разные причины, и не иметь никаких внешних проявлений на начальных стадиях. Только профилактика и плановое обследование позволит сократить риски развития болезни, которая является опасной для жизни.
источник
Если врач сообщает, что понижены лейкоциты в крови у ребенка, то это не повод для родителей бить тревогу.
В чем причины снижения уровня лейкоцитов, как можно исправить ситуацию и в каких случаях нужно медикаментозное вмешательство – эти и другие вопросы рассмотрены в статье.
Лейкоциты – кровяные клетки, имеющие ядро и не имеющие самостоятельной окраски (из-за отсутствия цвета их называют «белыми»).
Главная сфера действия этих белых клеток – защита от воздействия патогенных микроорганизмов, атакующих тело человека как снаружи, так и изнутри.
Лейкоциты представляют собой сферические клетки с шероховатой поверхностью, способные активно продвигаться по крови и проходить через стенки капилляров, проникая во внеклеточное пространство.
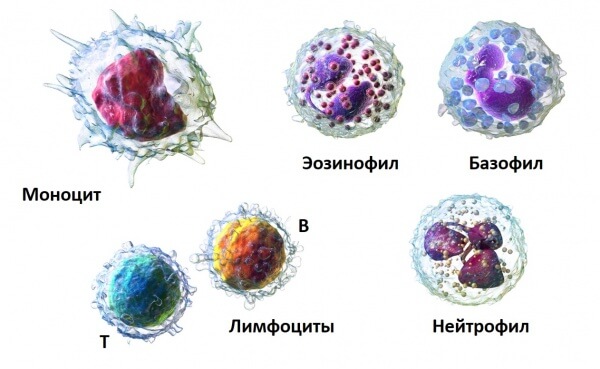
Существует пять видов лейкоцитов, и каждый тип выполняет свою функцию: одни клетки обнаруживают чужеродные элементы в организме, другие распознают инородные микроорганизмы среди своих клеток, третьи отвечают за память иммунитета.
Особый тип белых кровяных телец занимается главной задачей лейкоцитов – уничтожением вредоносных бактерий и вирусов. Разрушение патогенных микроорганизмов происходит внутри белой клетки.
Кровяные белые тельца – основа защиты организма от патогенных клеток. Лейкоциты создают барьер от болезней и вирусов, участвуют в выработке антител и ферментов, их расщеплении и связывании.
Белые клетки очищают организм от продуктов жизнедеятельности микроорганизмов и мертвых клеток.
Белые клетки принимают участие в процессе свертывания крови, останавливая кровотечение, поскольку в базофилах (одном из видов лейкоцитов) содержатся факторы агрегации тромбоцитов.
Помимо этого, лейкоциты ускоряют процесс заживления порезов и восстанавливают целостность тканей.
При повреждении тканей возникает реакция воспаления, к месту разрушения привлекаются новые лейкоциты, призванные уничтожить чужеродные тела и поврежденные клетки. Во время такой борьбы белые клетки массово гибнут и образуют гной.
Лейкоциты производятся красным костным мозгом из стволовой клетки и присутствуют во всех жидкостях тела – в крови, моче, спинномозговой и плевральной жидкостях, желудочном соке.
В норме белые клетки могут присутствовать в минимальном количестве, но их повышение или понижение всегда вызывает подозрение на наличие патологического состояния органов.
Общий анализ крови отражает относительное и абсолютное содержание лейкоцитов в крови. Показатели числа всех пяти видов белых клеток составляют лейкоцитарную формулу.
Количество нейтрофилов, лимфоцитов, моноцитов, эозинофилов и базофилов указывается относительно общего числа иммунных клеток в литре крови.
Количество лейкоцитов в крови варьируется для разных категорий пациентов и зависит от возрастной принадлежности, рациона и даже времени суток на момент сдачи крови.
При этом содержание белых клеток не обусловлено полом пациента и одинаково как для мужчин, так и для женщин.
При диагностике заболеваний учитываются отклонения от нормальных значений и относительного, и абсолютного содержания лейкоцитов.
Норма концентрации белых кровяных телец зависит от возраста пациента, для детей существуют свои допустимые значения.
| Категория пациентов | Нормальные значения (x10 9 ед/л) |
| Новорожденные (1 – 3 день жизни) | 7 – 32 |
| Дети до года | 6 – 18 |
| Дети до двух лет | 6 – 17 |
| Дети от 2 до 6 лет | 5 – 16 |
| Дети от 6 до 16 лет | 4 – 14 |
| Подростки от 16 до 21 года | 4 – 11 |
Если говорить о лейкоцитарной формуле для детей, то соотношение фракций лейкоцитов в крови ребенка отличается от показателей взрослого пациента.
Одинаковым остается только содержание базофилов, которое с возрастом не меняется и остается в пределах 1 %. Две фракции лейкоцитов – миелоциты и метамиелоциты – отсутствуют и у детей, и у взрослых.
| Фракция лейкоцитов | Категория пациентов | Нормальные значения (в %) |
| Нейтрофилы | Дети до года | 15 – 45 |
| Дети до 6 лет | 25 – 60 | |
| Дети до 12 лет | 35 – 65 | |
| Подростки до 16 лет | 40 – 65 | |
| Лимфоциты | Дети до года | 38 – 74 |
| Дети до 6 лет | 26 – 60 | |
| Дети до 12 лет | 24 – 54 | |
| Подростки до 16 лет | 22 – 50 | |
| Эозинофилы | Дети до 12 лет | 0,5 – 7 |
| Подростки до 16 лет | 0, 5 – 6 | |
| Моноциты | Дети до года | 2 – 12 |
| Дети от 1 до 16 лет | 2 – 10 |
Проводится общий анализ крови с лейкоцитарной формулой как при жалобах пациента, так и при плановом профилактическом обследовании.
Детям в возрасте до года назначают анализ крови раз в месяц. В обязательном порядке необходимо сдавать кровь накануне хирургического вмешательства любого уровня сложности или перед введением вакцины.
Данные об уровне лейкоцитов в крови у ребенка могут быть полезны в случае обострения хронических заболеваний, при внезапном снижении массы тела, затруднении дыхания, поносе.
Белые клетки отвечают за защиту организма от воздействия инородных бактерий и вирусов. Пониженные лейкоциты в крови у ребенка в большинстве случаев означают проблемы с иммунитетом.
Основные причины низкой концентрации белых кровяных телец кроются в ослаблении защитного барьера организма.
Низкие лейкоциты обнаруживаются при наличии вирусной инфекции, например, на фоне гриппа, гепатита, краснухи, ВИЧ.
Все эти заболевания сопровождаются снижением скорости выработки лейкоцитов и ускорением их гибели из-за большого количества чужеродных микроорганизмов. Соответственно, снижается иммунитет ребенка.
Бактериальные инфекции – более редкие, но вероятные причины отклонения числа лейкоцитов от допустимых значений. Различные виды тифа, туляремия, туберкулез могут понизить концентрацию белых клеток в крови.
Кроме инфекционных заболеваний, причины понижения количества белых кровяных телец включают болезни крови – анемию различной этиологии, агранулоцитоз и лейкоз.
При этих патологиях число лейкоцитов сильно снижено и может наблюдаться отклонение от нормы других показателей крови.
Для создания новых клеток организму нужно постоянное поступление питательных веществ.
При их дефиците или ухудшении усвоения этих веществ из рациона (например, при наличии заболеваний ЖКТ) у детей может наблюдаться снижение количества лейкоцитов в крови.
Лейкопения (низкие лейкоциты у ребенка) может возникнуть и на фоне стресса, утомленности, физической и эмоциональной перегрузок. На показатели крови влияют и условия сдачи анализа.
Не рекомендуется производить забор крови у пациента в дневное или вечернее время, после приема пищи. Накануне процедуры нежелательно купаться в холодном водоеме или, наоборот, принимать горячую ванну.
Чрезмерные физические нагрузки, переедание перед сдачей крови запрещены. Если ребенку назначены какие-либо медикаменты, влияющие на иммунитет (например, иммуномодуляторы), то перед проведением анализа крови прием препаратов следует прекратить на какое-то время.
Не стоит забывать о возможной погрешности в лабораторных исследованиях, на которую можно списать небольшое отклонение от нормы.
В любом случае для постановки диагноза врач назначит повторную сдачу анализа вместе с дополнительными исследованиями.
Лейкопения, как правило, не имеет ярко выраженной симптоматики, отличной от множества других заболеваний. Ребенок ни на что не жалуется и выглядит здоровым.
Диагностируется лейкопения часто на фоне других патологий инфекционного или бактериального характера.
При обнаружении болезни обязательно следует прийти на прием к врачу, который установит причины понижения количества лейкоцитов в крови и подберет эффективную схему лечения.
Если низкая концентрация белых кровяных клеток вызвана сбоем работы ЖКТ, то терапия будет заключаться в коррекции рациона и восстановлении микрофлоры кишечника.
Лучшим временем для пополнения витаминного депо организма считается лето, когда в ежедневное меню стоит включить свежие фрукты и овощи. Помимо витаминов группы B, для выработки лейкоцитов важен уровень содержания в крови фолиевой кислоты, железа и меди.
Правильная диета зачастую стимулирует рост уровня лейкоцитов в крови. Если же при выполнении дополнительных исследований через разные промежутки времени продолжает наблюдаться снижение белых кровяных клеток, то маленькому пациенту может быть назначена поддержка организма лекарственными средствами.
Восстановление микрофлоры кишечника ребенка часто возможно без медикаментозного лечения, за счет ежедневного употребления кисломолочных продуктов и исключения вредной пищи.
Отсутствие диагностики и, соответственно, своевременного лечения патологии у детей приводят к скорому развитию клинических проявлений лейкопении и быстрому присоединению осложнений.
При легкой форме заболевания терапия направлена на устранение причин и последствий понижения уровня лейкоцитов. Тяжелая форма требует индивидуального подхода к лечению и разрабатывается врачом на основании дополнительных обследований и анализов.
Значительное понижение лейкоцитов говорит о слабом иммунитете, поэтому для детей с тяжелой формой лейкопении обязательным условием выздоровления будет поддержание стерильной среды для исключения возможности заражения и падения защитного барьера организма.
Основными компонентами комплексной терапии лейкопении станут лечение причин падения концентрации белых клеток, коррекция рациона, прием гормональных препаратов, стимулирование процесса образования белых кровяных клеток.
Наиболее популярными средствами для улучшения метаболических процессов в клетках тканей и органов считаются Лейкоген, Метилурацил и Пентоксил.
Стоит помнить, что все эти препараты имеют побочное действие и должны быть подобраны врачом на основании диагноза, состояния пациента и дополнительных анализов.
Самолечение может привести к излишней нагрузке на печень и почки, ухудшению состояния ребенка и замедлению процесса выздоровления.
Клетки крови находятся в идеальном балансе, и нарушение соотношения фракций отдельных кровяных телец часто говорит о наличии патологии того или иного органа.
Понижение уровня лейкоцитов может быть вызвано скудным рационом или стрессом, однако нередко отклонение от нормы сигнализирует о серьезном заболевании, поэтому при изменении показателей крови следует обязательно обратиться за грамотной медицинской помощью.
источник
Информация, полученная после сдачи анализа крови, вызывает много вопросов у родителей. Распространенная проблема – повышенный или пониженный уровень лейкоцитов в крови у ребенка.
С чем бывает связано понижение и что делать озабоченным мамам и папам?
Лейкоциты – клетки иммунной защиты, самая первая линия «обороны» организма от вирусов и бактерий.
Они рождаются в костном мозге, селезенке, вилочковой железе и лимфатических узлах и проходят сложный процесс преобразования от «появления на свет» до зрелой работоспособной клетки.
Молодые лейкоциты непрерывно перемещаются из места образования по всему организму. Путь от костного мозга до тканей занимает около 10 часов.
Основная масса лейкоцитов находится в костном мозге, часть — в тканях организма, еще одна часть — в сосудах, прикрепившись в стенке.
В случае необходимости (присоединение инфекции или возникновение воспаления) эти «запасные» лейкоциты устремляются к очагу.
Негранулоцитарный ряд: лимфоциты, моноциты.
Каждая группа клеток играет свою роль в системе защиты. Отклонение показателей лейкоцитов от нормальных цифр может происходить за счет одного из указанных в ряду.
Если хотите узнать, как принимать Арбидол детям, прочтите нашу публикацию.
Отзывы о каплях Синекод для детей представлены в этой статье.
О том, какова дозировка Фенистила в каплях для детей, можно узнать из нашей статьи.
В разном возрасте содержание лейкоцитов в крови разное. Например, в первые часы жизни ребенка количество этих клеток составляет 18-20х10 л за счет ряда гранулоцитов.
гормонами матери, поступившими через плаценту во время родов.
К пятому дню жизни количество нейтрофилов и лимфоцитов сравнивается. Состояние называется «первый перекрест».
Количество лимфоцитов возрастает и к возрасту одного месяца преобладает над нейтрофилами в два раза. Только со второго года жизни количество лимфоцитов начинает медленно снижаться.
В пять лет показатели сравниваются снова — это «второй перекрест».
До 10-12 лет количество нейтрофилов неуклонно возрастает, достигая значения показателей крови взрослого человека.
Нормы лейкоцитарной формулы в педиатрии:
| Показатель | Единица измерения | Возраст | |||||
| Неонатальный (до 28 дня жизни) | Грудной (до 1 года) | До 5 лет | 5-12 лет | Старше 14 лет | |||
| Ранний | Поздний | ||||||
| Лейкоциты | 10/л | 30-10 | 6-8 (допустимо 4-9) | ||||
| Базофилы | % | 0,5 | |||||
| Эозинофилы | % | 1-4 | |||||
| Нейтрофилы | % | 1 день – 65 5 день — 45 | До 2 лет – 25-30 | 5 лет — 45 | Повышается | 65 | |
| Лимфоциты | % | 1 день – 65 5 день — 45 | До 2 лет – 60-65 | 5 лет — 45 | Понижается | 25 | |
| Палочкоядерные | % | 3-5 | |||||
| Сегментоядерные | % | От возрастного количества нейтрофилов отнять количество палочкоядерных | |||||
| Моноциты | % | 6-10 | |||||
Пониженное содержание лейкоцитов в крови у ребенка (снижение общего количества ниже 4 г/л) вызывает тревогу больше, чем повышение уровня. Почему у ребенка понижены лейкоциты в крови или уровень очень низкий, каковы причины?
Лейкопения опасна, так как может:
спровоцировать молниеносное течение инфекционного заболевания, которое трудно поддается лечению;
создает угрозу жизни ребенка.
Лейкопения в разных случаях протекает как с равномерным, так и с преимущественным снижением отдельных форм (нейтро-, эозино-, лимфо-, моноцитопения).
Причины, по которым лейкоциты в крови у ребенка снижены, рассмотрены далее.
Угнетения работы костного мозга, когда не вырабатывается достаточное количество клеток предшественников лейкоцитов. Такое состояние может быть:
в результате токсического воздействия (отравление солями тяжелых металлов);
бесконтрольного применения антибиотиков, сулфаниламидов (в этом случае при устранении повреждающего агента, отмене препарата или снижении дозы показатель восстанавливается);
при наследственных заболеваниях крови;
при стрессе, шоке, после перенесенных тяжелых операций;
Еще одной причиной понижения уровня лейкоцитов в крови у ребенка может быть недостаточное образование клеток крови вследствие истощения организма, недостатка строительного материала для роста и дифференцировки клеток.
К этому может привести недостаточное или несбалансированное питание, голодание.
В числе возможных причин того, почему лейкоциты в крови у ребенка ниже нормы, – недавно перенесенное тяжелое инфекционное заболевание (грипп, краснуха, корь, герпетическая инфекция, цитомегаловирус).
В анализе крови у ребенка будет наблюдаться не только то, что лейкоциты занижены, но и снижение эритроцитов и гемоглобина.
Самый неблагоприятный вариант событий: снижение лейкоцитов при манифестации иммунных заболеваний. Они встречаются у детей до двух лет, реже – у новорожденных.
Клинических проявлений лейкопении нет. Если же появляются жалобы, значит, присоединилась инфекция, справиться с которой организм не в состоянии. Лихорадка носит неправильный характер, сохраняется продолжительное время.
В случае лейкопении (когда мало лейкоцитов в крови у ребенка) инфекционные процессы протекают тяжелее, переходят в сепсис.
Если не знаете, как принимать Афлубин в каплях детям, прочтите эту статью.
Инструкция по применению и стоимость свечей Парацетамол для детей представлена в данной публикации.
Применяются ли свечи Вибуркол при прорезывании зубов у детей? Ответ на вопрос ищите в этой статье.
Консультация врача необходима во всех случаях, когда требуется интерпретация анализа крови.
Врач учитывает не только показатели лаборатории, но и историю жизни ребенка, особенности организма и течение заболевания.
Только врач может определить тактику дальнейшего обследования юного пациента и назначит необходимое лекарство.
Консультация специалистов (гематолога, генетика, невролога, инфекциониста), исследования костного мозга, дополнительные биохимические показатели крови и наблюдение за ребенком помогут вовремя определить причину лейкопении и начать лечение.
Анализ крови «не лечат»! Лечат больного, учитывая жалобы, историю болезни и особенности организма.
Вызвать врача на дом. Любая вирусная инфекция будет в десятки раз опаснее для ребенка с лейкопенией. А нахождение в местах скопления людей (поликлиника, магазин, детский сад, школа и т. д.) повышают вероятность заразиться.
Обеспечить минимум контактов ребенка с домашними. Особенно с теми, которые переносят респираторное заболевание. Если это невозможно, следует предложить больному носить медицинскую маску, меняя ее каждые два часа.
Как поднять лейкоциты в крови у ребенка? Рекомендации к организации питания ребенка с лейкопенией:
тщательная проверка сроков годности и условий хранения продуктов;
питьевая вода только кипяченая.
В последние десятилетия и у детей, и у взрослых отмечается тенденция к снижению числа лейкоцитов в крови на фоне полного здоровья. Медики связывают это с активным использованием антибактериальных препаратов.
источник
Показатели анализа крови детей очень важны, так как позволяют оценить, здоров ли ребенок или у него есть какое-либо заболевание, требующее медицинской помощи. Одним из важнейших показателей выступает количество лейкоцитов. В зависимости от разных патологий и внешних факторов это количество может меняться. В каких случаях определяют лейкоциты ниже нормы и опасно ли это для здоровья ребенка?
Лейкоцитами называются белые кровяные клетки, защищающие организм от разных неблагоприятных факторов, например, инфекций. Их число может изменяться в течение дня, после физической нагрузки, изменений температурного режима, приема пищи и других факторов. При этом нижней границей нормы у ребенка считают:
У новорожденного
Лейкопению диагностируют при снижении показателя более чем на 2 х 10 9 /л от возрастной нормы.
Снижение числа белых клеток крови бывает обусловлено:
- Нехваткой веществ, которые требуются для образования таких кровяных клеток. К таким веществам относят витамины группы В, аскорбиновую кислоту, железо, цинк, селен, белки, йод и многие другие соединения. При их недостаточном поступлении у ребенка также будет снижаться число эритроцитов и количество гемоглобина.
- Разрушением белых кровяных клеток, которое могут вызвать бактериальные инфекции, лекарственные препараты, токсины и многие другие факторы.
- Иммунным ответом на вирусную инфекцию, при котором лейкоциты перемещаются в пораженные вирусом ткани, а в кровотоке их становится меньше, хотя в целом число лейкоцитов в организме не понижается.
- Нарушением функции костного мозга. Выработка в нем лейкоцитов может угнетаться некоторыми генетическими болезнями, опухолевым процессом, ядами, ионизирующим облучением, химиотерапией и аутоиммунными процессами.
Советуем посмотреть познавательное видео, в котором освещается проблема пониженного уровня лейкоцитов у детей:
- При вирусных инфекциях, например, ветряной оспе, мононуклеозе или краснухе. Пониженный показатель при таких болезнях отмечают и некоторое время после выздоровления.
- При гиповитаминозе, а также при недостаточном питании (голодании).
- При пониженном артериальном давлении.
- При апластической анемии.
- При гнойных инфекциях и септическом поражении.
- В последних стадиях опухолей, а также при остром лейкозе.
- При системных заболеваниях. Лейкопению отмечают при ревматоидном артрите, а также при волчанке.
- После лечения цитостатическими препаратами, которые наиболее часто назначают при опухолях. Также снижение лейкоцитов провоцирует применение стероидов, антибиотиков, противовоспалительных, противосудорожных средств и некоторых других лекарств.
- После воздействия радиационного излучения. Такие лучи угнетают выработку лейкоцитов, поэтому их снижение будет при радиотерапии или лучевой болезни.
- При выраженной аллергии (анафилактическом шоке).
- При эндокринных болезнях, например, при поражениях щитовидной железы (гипотиреозе) или при сахарном диабете.
- При гиперфункции селезенки, в результате чего кровяные клетки разрушаются в большем количестве.
Наиболее частые причины понижения числа отдельных форм лейкоцитов представлены в таблице:
источник
Белые кровяные клетки или лейкоциты – это группа объединяет различные по морфологии, но сходные по функциональной активности клетки. Лейкоциты в крови у ребенка выполняют важную защитную функцию от негативного воздействия патогенных микроорганизмов, провоцирующих развитие инфекционного процесса.
Отвечая на вопрос — зачем нужны лейкоциты в крови у ребёнка, следует обратиться к основной их роли. Механизм защитной функции реализуется по средствам их проникновения в межклеточное пространство ткани, в которой развивается патологический процесс или воспалительная реакция в результате проникновения инфекционного агента. После чего запускается процесс фагоцитоза – поглощение с последующим разрушением чужеродных тел. Продуктами фагоцитоза являются вещества, избыточное высвобождение которых приводит к развитию воспаления, повышению температуры тела, покраснению очага поражения и, иногда, появлению гноя.
Следует отметить, что защитная функция лейкоцитов в организме ребенка реализуется по тем же механизмам, что и взрослых. Стабильное отклонение показателя от нормы, как в большую, так и в меньшую сторону, является сигналом о необходимости дополнительного обследования.
Часто у родителей возникает вопрос — что влияет на количество лейкоцитов? В первую очередь на показатель оказывает влияние активно прогрессирующее инфекционное заражение организма ребёнка, аутоиммунные заболевания, а также онкологические патологии.
В настоящее время принято различать 5 основных групп:
- нейтрофилы – реализуют фагоцитоз и нетоз небольших чужеродных тел, а также вырабатывают антимикробные пептиды;
- лимфоциты – способны активно синтезировать антитела, за счёт чего обеспечивается гуморальный иммунитет у человека;
- моноциты – крупнейшие клетки, способные уничтожать большие по размеру патогенные микроорганизмы и вирусы;
- эозинофилы – проникают из кровеносного русла непосредственно в место воспаления, где нейтрализуют по средствам фагоцитоза мелкие частицы. Кроме того, они принимают участие в аллергической реакции;
- базофилы – запускают механизм немедленной аллергической реакции в организме человека.
При проведении общего анализа крови без лейкоцитарной формулы определяется лишь общий уровень лейкоцитов, не позволяющий оценить количество всех видов клеток по отдельности. Для наиболее точного лабораторного исследования дополнительно анализируется лейкоцитарная формула. Результат анализа позволяет дифференцировать аллергическую реакцию от воспалительной, установить этиологию воспаления (бактериальное, вирусное), а также определять тяжесть заболевания.
Важно: интерпретацию любого анализа проводит только лечащий врач.
Референсные (нормальные) значения подбираются индивидуально для каждого пациента с учётом возраста, поскольку норма лейкоцитов у новорождённых отличается от детей постарше. Пренебрежение правилом подбора нормальных значений может привести к ложному диагнозу, неправильному подбору лечения и осложнению состояния пациента.
Расшифровка лейкоцитарной формулы осуществляется на основании общего уровня лейкоцитов. В случае отклонения от референсных значений общего числа белых клеток, проводится детальный анализ количества каждого вида в отдельности.
В таблице обобщены нормальные значения лейкоцитов в крови у ребёнка с учётом возраста.
| Возраст ребёнка | Норма |
| До года | 6-18 |
| От 1 до 2 | 6-17 |
| От 2 до 4 | 5,4-15,7 |
| От 4 до 6 | 4,9-14,6 |
| От 6 до 10 | 4,3-14 |
| От 10 до 16 | 4,5-13,5 |
| Старше 16 | 4-11 |
| До года | 1,4-8,7 |
| От 1 до 2 | 1,5-8,5 |
| От 2 до 4 | 1,6-8,7 |
| От 4 до 6 | 1,5-8,2 |
| От 6 до 10 | 1,7-8,5 |
| От 10 до 16 | 1,5-8,3 |
| Старше 16 | 1,5-7,5 |
| До года | 2-10 |
| От 1 до 2 | 2,5-10 |
| От 2 до 4 | 2,3-7,5 |
| От 4 до 6 | 1,3-7,5 |
| От 6 до 10 | 1,5-6,5 |
| От 10 до 16 | 1,3-5,5 |
| Старше 16 | 1-5 |