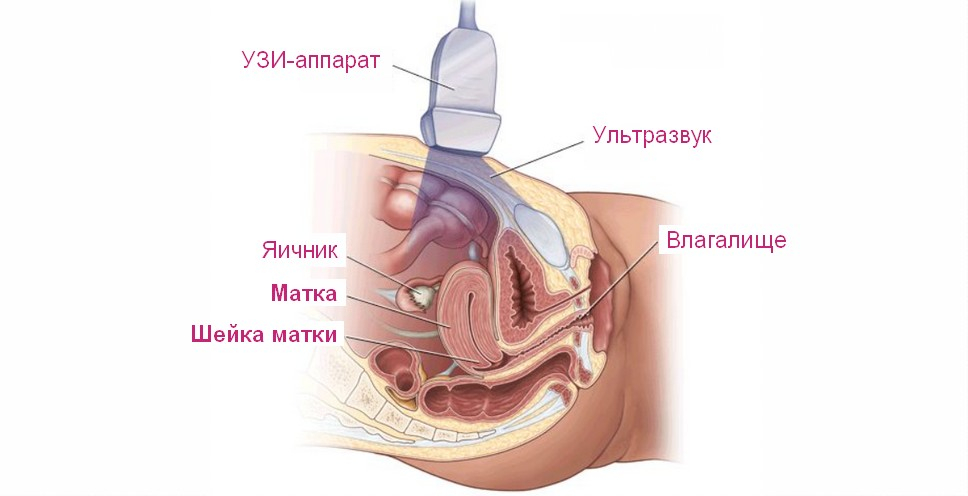
Наверное, каждому посетителю кабинета УЗ-диагностики приходилось видеть на мониторе хаотичное изображение серых теней, изменяющих свое положение в соответствии с перемещением УЗ-датчика. На самом деле, «серыми тенями» выглядят внутренние органы, находящиеся в проекции ультразвукового луча, генерируемого сканирующим устройством.
Несмотря на то что ультразвук применяется для диагностики патологий различных органов и систем, органы малого таза и брюшной полости остаются приоритетным направлением, не требующим от пациента и врача больших временных затрат на подготовку, проведение и анализ полученных результатов. Особенно актуально УЗИ органов малого таза (ОМТ) у женщин, так как нередко, быстрота исследования и высокая информативность результатов, играют решающую роль в дальнейшей судьбе женщины.
Расшифровка УЗИ малого таза у женщин представляет собой довольно сложный процесс, во время которого, врач должен не только выявить отклонения и исключить все возможные варианты нормы, но и дифференцировать обнаруженные патологии по видовой принадлежности. Поскольку заболевания ОМТ у женщин носят чрезвычайно разнообразный характер, правильная трактовка полученных результатов, является определяющей при дальнейшем выборе тактики лечения и накладывает на врача большую ответственность.
При прохождении через ткани, звуковая волна выполняет три разнонаправленных действия:
- распространяется по заданной прямой;
- распространяется, изменив траекторию;
- отражается.
Количество отраженного ультразвука, изменяющееся в зависимости от структуры и плотности исследуемого органа, регистрируется с помощью УЗ-датчика и выводится на монитор в виде серошкального изображения. Трансабдоминальное обследование гинекологических больных заключается в разнонаправленном сканировании нижней части живота, во время которого получают изображения продольных и поперечных сечений исследуемых органов.
Анализ эхограммы позволяет дать оценку следующим показателям, характеризующим анатомические особенности исследуемых структур:
- положение матки, шейки матки и придатков;
- эхоструктура ОМТ;
- размеры матки и придатков (длина, толщина и ширина);
- состояние эндометриального слоя;
- количество фолликулов;
- наличие и локализация внутриматочной спирали;
- наличие патологических образований;
- локализация, размеры, эхоструктура, выраженность контуров, наличие перегородок в обнаруженных патологических очагах.
Поскольку нормальное значение многих показателей отличается значительной вариабельностью, врач должен располагать точными сведениями о количестве беременностей, абортов и способе родоразрешения. Вся полученная от пациентки информация имеет большое значение, поскольку размеры матки могут изменяться в пределах 0,5–0,8 см в длину и 0,3–0,5 см в ширину и толщину, в зависимости от количества родов, в то время как у нерожавшей женщины, такое превышение может говорить о наличии патологического процесса.
Существенное значение в правильной расшифровке результатов сканирования имеет и фаза менструального цикла. Это связано с физиологическими изменениями эндометриального слоя и яичников, которые в определенные дни могут быть определены как нормальные, в то время как в дни, когда изменений быть не должно, их наличие трактуется как патологическое.
Важно! В большинстве случаев УЗИ используется для первичной постановки диагноза, для получения расширенной диагностической информации целесообразно прибегать к сочетанным методам диагностики (радиоизотопному сканированию, КТ, МСКТ, МРТ).
Расшифровка УЗИ органов малого таза у женщин начинается с измерения размеров матки. Длина, определяемая как расстояние от дна матки до внутреннего зева шейки, должна составлять 5–8 см. Средняя длина у здоровых нерожавших женщин, должна находиться в пределах 6,0–7,1 см. У женщин, родивших одного ребенка, наблюдается незначительное увеличение тела матки, более выраженное после нескольких родов.
Переднее-задний размер (толщина) матки в норме должен находиться в пределах 3–4 см, а поперечный размер (ширина) – 4,5–6,0 см. По прошествии нескольких лет после угасания репродуктивной функции, допустимо уменьшение размеров матки до 4–5 см. Немаловажным фактором, принимаемым во внимание, при оценке состояния женских репродуктивных органов, является положение матки.
В норме, она находится в центральной части малого таза, отклоняясь к передней брюшной стенке. Такое положение в протоколе обследования обозначают термином «антефлексио». Термином «ретрофлексио» обозначают физиологическое нарушение положения тела матки, вызванное ее отклонением назад, то есть «загибом», а «латерофлексио» означает смещение матки относительно центральной оси тела.
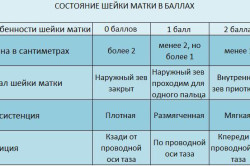
Шейка матки на эхограмме определяется как 2–3-сантиметровое образование, цилиндрической формы, с неотличимой от матки эхогенностью. Ширина цервикального канала должна находиться в пределах 3–4 мм. Яичники при ультразвуковом исследовании выглядят как овальные образования, расположенные по обеим сторонам от матки. Длина яичников в норме должна составлять 2,7–3,7 см, ширина 2,1–2,9 см, а переднее-задний размер – 1,7–2,1 см.
Вообще, величина яичников может варьироваться в довольно широких пределах, поскольку во время роста фолликулов происходит увеличение яичника. После выделения доминантного фолликула, определяющегося в первой фазе цикла в виде небольшого образования (0,5–1,3 см), продолжающего активно расти, до 12–14 дня менструального цикла, остальные вновь уменьшаются, и яичник приобретает нормальные размеры.
Ко дню овуляции, фолликул может достигать в размере 1,5–2,9 см и хорошо определяться на УЗИ. При визуальной оценке, размер одного яичника не должен превышать половины ширины тела матки. Маточные трубы в норме на УЗИ не определяются. Сразу после овуляции, начинается формирование желтого тела, временной гормонопродуцирующей железы, основное предназначение которой, обеспечение имплантации эмбриона и сохранение беременности.
Желтое тело представляется небольшим образованием с неоднородными толстыми стенками и жидкостным содержимым. Запись в протоколе ультразвукового обследования «киста желтого тела» оценивается исходя из сроков проведения диагностики, так как обнаружение кисты после овуляции, свидетельствует о нормальной работе репродуктивной системы, а до овуляции – о патологическом образовании.
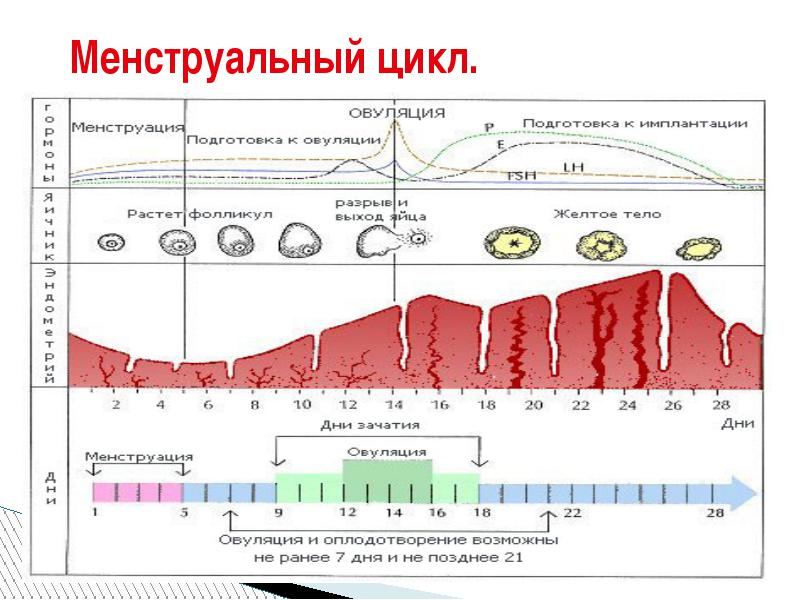
Эндометриальный слой в полости матки в первые дни менструального цикла определяется как неоднородная структура различной толщины (от 0,3 до 0,8 см). К моменту окончания менструального кровотечения (4–5 день цикла), толщина эндометриального слоя составляет всего 0,2–0,4 см и на эхограмме практически не видна. В раннюю фазу пролиферации (6–7 день цикла) можно заметить незначительное утолщение эндометрия до 0,6–0,9 см, с одновременным снижением эхогенности.
В те же сроки хорошо определяется его слоистость в виде появления тонкого эхонегативного контура толщиной 1 мм. К 10 дню толщина эндометриального слоя составляет около 1 см. В секреторную фазу (15–27 день цикла), а также в период менструального кровотечения, происходит значительное утолщение эндометрия (иногда до 1,5 см), отмечающееся на эхограмме в виде утолщенной отражающей поверхности внутренней полости матки.
Оптимальным временем для проведения УЗИ органов малого таза у женщин считается начало менструального цикла, сразу после окончания кровотечения. В этот период удаляется весь эндометриальный слой и можно отчетливо визуализировать все патологические изменения. При необходимости, уточняющие диагностические процедуры могут проводиться в любую фазу цикла.
Точность диагностики воспалительных заболеваний ОМТ при трансабдоминальном обследовании относительно невысока. Однозначные признаки патологических процессов удается обнаружить лишь у четверти обследованных больных. Однако применение трансвагинального метода обследования (ТВУЗИ), позволяет визуализировать существенно больше эхографических признаков воспалительных заболеваний ОМТ.
В большинстве случаев, острое воспаление маточных труб, при УЗИ, определяется в виде однокамерного или многокамерного образования, наполненного жидкостью (гидросальпингс). Количество жидкости, обнаруженной в маточной трубе, зависит от длительности течения воспаления, от размера и структурных особенностей маточной трубы. Обнаруживается гидросальпингс преимущественно в нижней части малого таза, что обусловлено смещением жидкости под действием силы тяжести.
Абсцесс при ТВУЗИ определяется как однокамерное образование, округлой формы, наполненное неоднородным жидкостным содержимым. Толщина стенок может достигать 0,5–0,8 см, диаметр полости до 0,7 см. Сходную с абсцессом картину дает эндометриоидная киста, содержащая аналогичные эхопозитивные включения. Но в отличие от абсцесса, киста на эхограмме имеет мелкоячеистую (сотовую) структуру, а также тенденцию к росту во второй половине цикла.
Диагностика опухолевых образований яичников с помощью УЗИ, возможна в практически во всех случаях. Использование в диагностике цветового допплеровского картирования (ЦДК) позволяет не только обнаружить новообразование, но и дифференцировать характер его роста (доброкачественный или злокачественный). Интенсивность роста сосудистой системы опухоли, является основным показателем, ориентируясь на который можно с определенной долей уверенности оценить степень ее злокачественности.
В протоколе обследования отражают следующие эхографические признаки наличия опухолевого образования, получаемыми с помощью серошкального изображения:
- подвижное или малоподвижное образование, локализующееся над маткой (опухоль яичника) или в миометрии (миома);
- форма правильная округлая или несколько вытянутая;
- внешний контур четкий;
- толщина внешней стенки от 0,1 до 0,8 см;
- образование состоит из одной или нескольких камер;
- внутренняя структура опухоли яичника анэхогенная, а для миоматозного узла – неоднородная.
ЦДК показывает наличие кровотока с индексом резистентности более 0,5. Характерным признаком опухоли, позволяющим отличить ее от кисты, является наличие в ее полости папиллярных разрастаний. Кровоток обнаруживается как в капсуле опухоли, так и во внутренних включениях. В отличие от условно доброкачественных опухолей, рак может иметь нечеткие и неровные контуры, множественные пристеночные разрастания и интенсивное кровоснабжение всей внутренней структуры, перегородок и капсулы.
Заболевания ОМТ могут быть представлены самыми различными УЗ-признаками, многие из которых могут свидетельствовать о воспалительном процессе, наличии различных видов кист или опухолевых образованиях. Нельзя забывать и о сложностях, возникающих при выявлении эктопической (внематочной) беременности, эхо-признаки которой, нередко, сложно отличить от новообразования.
Поскольку большую роль в формировании УЗ-картины играют морфологические особенности, длительность течения заболевания и физиология больной, при постановке диагноза на основе протокола УЗИ, следует учитывать, что очень незначительное количество эхо-признаков патологий можно трактовать как абсолютные. Протокол УЗ-обследования ОМТ должен содержать результаты сканирования, выполненного по стандартной схеме и согласно общим положениям, что в сопоставлении с клинической картиной позволит обеспечить успех проведенной диагностики.
источник
Уже несколько десятилетий прошло, как метод ультразвуковой диагностики прочно вошел на вооружение современной медицины. Его преимуществами считаются относительная легкость выполнения, отсутствие вредного влияния на организм исследуемого, высокая информативность. Существует несколько типов ультразвуковой диагностики, но самым распространенным является так называемый В-режим — когда на основе информации от отраженных волн строиться двухмерное изображение. Данный способ медицинской визуализации давно уже стал основным методом исследования многих органов и систем, в частности, современную гинекологию невозможно представить себе без УЗИ. Исследование органов малого таза женщины производиться практически исключительно данным способом, лишь в некоторых спорных случаях прибегают к дополнительным методам диагностики.
К органам малого таза у женщины относят практически всю репродуктивную систему — матку, маточные трубы и яичники. Также в малом тазу находятся такие органы, как мочевой пузырь и прямая кишка, которые также могут быть исследованы при помощи УЗИ. Тем не менее, подавляющее число УЗИ малого таза у женщин выполняется именно с целью обследования детородных органов.
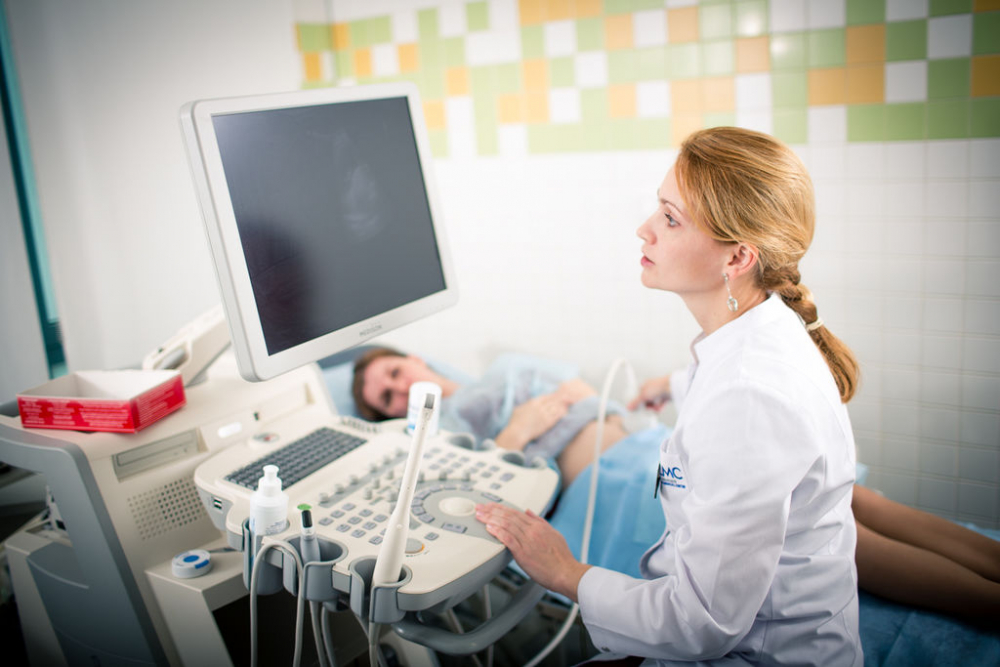
Для этой цели разработаны и широко применяется два основных приема ультразвуковой диагностики, различающиеся положением датчика. В одном случае датчик аппарата находиться на передней брюшной стенке, через которую и ведется исследование органов. Преимуществом этого приема является больший комфорт женщины при процедуре и возможность определенного маневра у врача-исследователя — при необходимости можно попутно осмотреть мочевыделительную систему, а также близлежащие органы. Однако при этом получается менее четкое изображение органов — все же между передней брюшной стенкой и маткой может быть значительная прослойка тканей. Другой прием заключается во введении датчика во влагалище (интравагинальное УЗИ органов малого таза) — это обеспечивает высочайшую четкость изображения, так как источник ультразвуковых волн практически непосредственно прилегает к исследуемым органам. Однако такое исследование требует наличия у врача определенных навыков и создает некоторый дискомфорт для женщины, кроме того, при такой методике невозможно попутно изучить близлежащие к детородным органам ткани.
В зависимости от приема УЗИ органов малого таза от женщины требуется и различная подготовка к исследованию. Перед традиционным исследованием через брюшную стенку примерно за час необходимо выпить около литра воды и не ходить в туалет до окончания процедуры — наполненный мочевой пузырь служит своеобразной «подсветкой» для органов репродуктивной системы. Если же предполагается использование интравагинального УЗИ, то непосредственно перед исследованием мочевой пузырь необходимо опорожнить, то есть сходить в туалет.
В рамках стандартного УЗИ органов малого таза у женщин исследуются следующие характеристики:
— Положение матки в малом тазу и относительно других органов;
— Размеры и контуры матки;
— Структура различных слоев матки — главным образом мышечного (миометрия) и слизистого (эндометрия) слоев;
— Характеристики полости матки (размер, гладкость стенок);
— Размеры и структура шейки матки;
— Размеры яичников и их структура;
— Структура маточных труб (если определяются);
— Состояние тканей, окружающих органы репродуктивной системы.
Ряд характеристик органов репродуктивной системы у женщин детородного возраста значительно изменяются в зависимости от этапа менструального цикла, что должен учитывать врач. Кроме того, УЗИ органов малого таза женщине можно назначать в определенный день цикла для более детального изучения той или иной функции репродуктивной системы. Так, общее исследование органов малого таза лучше всего проводить на 5-6 день цикла, начало которого отчитывается от первого дня менструаций. Для более точного обследования структуры эндометрия больше подходит вторая половина цикла — после 14го дня, так как в этот период слизистая оболочка матки достигает наибольшей толщины и какие-либо изменения становятся более заметными. Для проверки образования новых яйцеклеток и работы яичников нередко назначается неоднократное УЗИ — на 7, 14 и 22 день цикла. Такая методика позволяет адекватно оценить работу репродуктивной системы в динамике.
Рассмотрение основных характеристик органов малого таза у женщин в рамках УЗИ происходит достаточно быстро, однако зачастую не может дать точный диагноз и требует дополнительных методов диагностики. Тем не менее, высокая информативность метода помогает направить исследование в нужное русло.
Положение матки — нормальным считается такое расположение матки в малом тазу, когда она несколько отклонена вперед от вертикальной линии тела. В заключении УЗИ такое положение называется Anteflexio. Врожденной патологией считается отклонение матки назад — это может быть причиной бесплодия у женщины, а также значительно осложняет течение родов.
Размеры и контуры матки — размеры матки находятся в сильной зависимости от количества родов и беременностей женщины, поэтому последняя должна в обязательном порядке информировать врача обо всех беременностях, в том числе и тех, которые были прерваны на раннем этапе (выкидыш или аборт). При УЗИ органов малого таза у женщин измеряется длина, толщина и ширина матки. У не имевшей беременностей женщины размеры матки соответственно составляют 44 мм*32 мм*44 мм. При наличии в анамнезе беременностей без последующих родов размеры матки несколько увеличены — 49 мм*37 мм*46 мм, если же женщина уже рожала, то нормальные размеры матки будут 51 мм*39 мм*50 мм. После нескольких родов размеры матки могут увеличиться еще на 4-5 мм, в любой ситуации допустимы колебания от указанных значений 5-6 мм — это считается вариантом нормы. Если при УЗИ органов малого таза обнаружено значительно уменьшенная в размерах матка, это говорит о ее недоразвитии, увеличение же матки может быть вызвано беременностью или опухолью, о наличии которой свидетельствует также размытость контуров матки — в норме очертания этого органа на УЗИ четки и ровные.
Структура миометрия на фоне полного здоровья должна быть однородной. Наличие включений, обладающих повышенной эхогенностью, расценивается как признак миомы матки или другого типа опухоли.
Структура эндометрия. Изучение слизистой оболочки матки при УЗИ органов малого таза представляет собой наибольшую сложность, так как толщина и другие характеристики этого слоя наиболее сильно изменяются в течении менструального цикла.
— В первую фазу менструального цикла — фазу регенерации, 3-5 день — эндометрий на УЗИ определяется достаточно плохо, его толщина составляет 3-4 мм.
— Фаза ранней пролиферации (5-7 день) — эндометрий утолщается до 4-6 мм, однако его эхогенность остается низкой, структура этого слоя однородная.
— Фаза средней пролиферации (7-10 день) — единственным отличием картины УЗИ от предыдущей стадии является утолщение эндометрия до 8-9 мм.
— Фаза поздней пролиферации (10-14 день) характеризуется нарастающими толщиной (до 9-14 мм) и эхогенностью эндометрия.
— Фаза ранней секреции (15-18 день) — утолщение слизистой оболочки матки продолжается, хоть и более медленными темпами, толщина последней к концу фазы достигает 11-16 мм. Эхогенность эндометрия начинает повышаться неравномерно, начиная от миометрия к полости матки, в результате чего образуется область со сниженной эхогенностью в центре матки.
— Фаза средней секреции (18-23 день) — толщина эндометрия становиться максимальной за весь цикл (12-18 мм), эхогенность также продолжает увеличиваться, гипоэхогенная область в центре матки становится незаметной.
— Фаза поздней секреции (23-27 день) — толщина эндометрия уменьшается до 11-16 мм, его структура становиться неоднородной, возникают очаги с повышенной эхогенностью. Отсутствие таких изменений на данном этапе менструального цикла свидетельствует о децидуализации эндометрия — его подготовке к имплантации зародыша после успешного зачатия.
Изучение эндометрия в динамике или хотя бы описание его характеристики в точно определенный день цикла (если женщина ведет календарь) позволяет не только определить наличие патологий в этом слое, но охарактеризовать течение всего менструального цикла, изменения которого могут быть вызваны различными эндокринными нарушениями.
Полость матки — как уже было сказано, размеры полости матки могут сильно различаться в зависимости от этапа менструального цикла и толщины эндометрия. Однако в любом случае внутренная поверхность матки должна быть четкой и ровной, а в ее полости не должно быть различных эхогенных образований — нечеткость контуров свидетельствует о воспалительном процессе (эндометрите), а гиперэхогенные образования являются полипами или опухолями матки.
Шейка матки — ее размеры также во многом зависят от беременностей и родов. Длина, толщина и ширина шейки являются важным диагностическим критерием рака шейки матки. У женщины, которая не переносила беременность, размеры шейки составляют 29 мм*26 мм*29 мм. Если была прерванная беременность, то размеры шейки матки увеличиваются на 1-2 мм, после родов они составляют 34 мм*29 мм*33 мм. Канал шейки матки должен иметь толщину 2-3 мм быть гипоэхогенным, так как заполнен слизью. Расширение канала или изменение структуры шейки матки, обнаруженные при УЗИ органов малого таза, являются поводом для осмотра у гинеколога и взятия мазка на анализ, так как причина изменений может заключаться в воспалении или опухоли шейки.
Яичники также претерпевают значительные изменения в течении менструального цикла и обладают достаточно сложной структурой. Нормальные размеры яичников на 3-5 день цикла составляют 30 мм*19 мм*27 мм, но колебания нормы у различных женщин могут составлять до 10 мм. Поверхность яичников четкая, бугристая, во внутренней структуре определяется мозговое вещество средней эхогенности, состоящее из фиброзной ткани и корковый слой, содержащий аэхогенные включения — фолликулы с жидкостью. На раннем этапе менструального цикла размеры правого и левого яичников в целом одинаковы, впоследствии один становиться больше другого за счет развивающего фолликула. На 3-5 день в корковом веществе обоих яичников содержится по 10-12 аэхогенных образований размером 3-4 мм. На 7-9 день менструального цикла можно определить развивающийся фолликул, диаметр которого становиться 10-11 мм, тогда как размеры других фолликулов постепенно уменьшается и они начинают исчезать. В дальнейшем размеры фолликула увеличиваются на 2-3 мм в день вплоть до овуляции (14-15 день), когда его диаметр составляет 20-25 мм. Во второй половине менструального цикла, после овуляции, на 15-19 день на месте фолликула образуется область с неравномерной эхогенностью — желтое тело, диаметром 15-18 мм. В течении 19-23 дня менструального цикла желтое растет, увеличиваясь до 23-27 мм, его эхогенность при этом снижается. На 24-27 день желтое тело начинает резко уменьшатся, практически не определяясь к менструации. Его сохранение и даже некоторое увеличение после 23 дня цикла свидетельствует о зачатии.
Маточные трубы в большинстве случаев не определяются на УЗИ органов малого таза. Их появление при исследование может говорить об их воспалении, неравномерная гиперэхогенная область на месте маточной трубы свидетельствует о внематочной (трубной) беременности.
В норме позади матки определяется небольшое количество жидкости, которая содержится позадиматочном пространстве брюшной полости (дугласовом пространстве). Увеличение количества жидкости позади матки или ее появление по бокам или спереди от органа свидетельствует о воспалении окружающих матку тканей (параметрит).
— Рекомендуем посетить наш раздел с интересными материалами на аналогичные тематики «Профилактика заболеваний»
источник
Виды гинекологического УЗИ:
- трансабдоминальное (через переднюю брюшную стенку) — обычный метод;
- трансвагинальное — исследование половых органов внутренним датчиком, который вводится во влагалище;
- трансректальное — исследование половых органов внутренним датчиком, который вводится в прямую кишку (это единственный способ диагностики женских заболеваний у девственниц).
- нарушения менструального цикла;
- боли непонятного происхождения внизу живота;
- выделения из влагалища;
- для выявления патологии яичников и матки;
- подозрение на опухолевидное образование полости малого таза (миома, рак матки, рак мочевого пузыря);
- для установления причины бесплодия;
- воспалительные заболевания половых органов (сальпингоофарит, эндометрит, параметрит, вульвовагинит);
- воспалительные заболевания мочевыделительной системы (пиелонефрит, мочекаменная болезнь, цистит);
- для оценки положения внутриматочной спирали;
- динамическое наблюдение за состоянием яичников и матки время проведения ЭКО;
- беременность и контроль в скрининговые сроки;
- для выявления осложнений беременности;
- хирургическое вмешательство на матке, трубах или яичниках, мочевом пузыре.
- беременность — маточную, трубную, брюшнополостную;
- аномалии развития матки и придатков (двурогая, седловидная, «инфантильная» матка, удвоение маточных труб);
- воспаление матки и придатков (слизистая матки неоднородно утолщена);
- эндометриоз;
- гидро-, гемо- и пиосальпинкс;
- осложнения после родов и абортов;
- диагностика опухолей органов малого таза;
- полипы эндометрия (полип выглядит как объемное образование, происходящее из эндометрия);
- миома матки, ее стадия, состояние миоматозных узлов, влияние их на проходимость матки (в толще мышечной оболочки часто обнаруживают миоматозные узлы, которые могут быть одиночными и множественными);
- кисты яичников (имеют характерный вид);
- трубная непроходимость (в полости пораженной трубы обнаруживаются спайки, или перетяжки);
- перекрут ножки кисты яичника;
- пельвиоперитонит (патологическая жидкость в малом тазе).
Нормальные показатели гинекологического УЗИ:
- Форма матки. В норме матка имеет грушевидную форму.
- Размеры матки. Длина матки у женщин детородного возраста составляет в среднем 5,0 см (4,5–6,7 см), толщина 3,5 см (3,0–4,0 см) и ширина 5,4 см (4,6–6,4 см). В постменопаузальном периоде величина матки существенно уменьшается и через 20 лет после окончания менструаций ее длина составляет в среднем 4,2 см, толщина 3,0 см и ширина 4,4 см.
- Размеры яичников у женщин детородного возраста составляют в среднем в длину 3,6 см (3,0–4,1 см), в ширину 2,6 см (2,0– 3,1 см), в толщину 1,9 см (1,4–2,2 см). В паренхиме яичников при трансвагинальном сканировании выявляют множественные элементы фолликулярного аппарата диаметром 0,3–0,6 см, а в середине цикла доминантный фолликул диаметром 1,8–2,4 см.
В норме врач видит небольших размеров матку с хорошо развитым мышечным слоем и слизистой, соответствующей по толщине дню менструального цикла. Трубы визуализируются как полые тяжи с овальными ячеистыми образованиями на концах (яичники). В полости матки никаких включений и образований быть не должно.
| Online диагноз |
Размещение рекламы, сотрудничество: info@online-diagnos.ru
Сайт не несет ответственность за содержание и достоверность размещенного пользователями на сайте контента, отзывы посетителей сайта. Материалы сайта носят исключительно информационно-ознакомительный характер. Содержание сайта не является заменой профессиональной консультации врача-специалиста, диагностики и/или лечения. Самолечение может быть опасно для здоровья!
источник
Полную картину о наличии гинекологического заболевания может предоставить УЗИ матки, расшифровка данных в этом деле имеет большое значение. Также ультразвуковое исследование позволяет получить сведения о структуре органов таза и близрасположенных тканей. Малейшие несоответствия при этом могут означать патологию либо беременность.
Исследование половых органов пациентки может вестись трансабдоминально (через живот) и трансвагинально (влагалищным введением датчика). И в том, и в другом случае данные внутренних органов считываются специальным датчиком с ультразвуком. Более точные результаты дает трансвагинальное УЗИ. Действия пациентки перед исследованием:
- Следует выяснить, какое УЗИ назначено: с вождением датчика по животу либо внутри влагалища.
- Это нужно, чтобы успеть заполнить мочевой пузырь к трансабдоминальной процедуре. Для чего часа за два до начала исследования пациентка должна выпить воды (в количестве 1 литр) и не мочиться до окончания обследования.
- В ситуации же с трансвагинальным УЗИ нужен опорожненный мочевой пузырь. Потому перед визитом к специалисту рекомендуется, наоборот, не пить много воды.
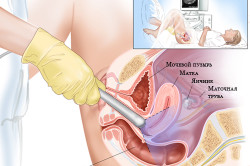
Дата прохождения УЗИ матки с придатками назначается акушером-гинекологом. В большинстве случаев рекомендуют выполнять процедуру на 5 — 7 день от начала текущей менструации.
Еще может быть предложено пройти последовательное обследование в рамках единичного цикла менструации: например, на 5 — 8, на 15 — 17 и на 21 — 23 день. Это иногда требуется для анализа функционирования яичников и фолликулярной динамики.
УЗИ матки и придатков в расшифровке может отражать такие параметры, как:
- Положение органа в пространстве малого таза. Нормой принято считать наклон вперед (антефлексио). Наклон назад считается патологическим состоянием и может повлечь реальные трудности при вынашивании ребенка.
- Внешние очертания. В норме они должны быть ровными и четкими. В противном случае речь пойдет о миоме либо о новообразовании. Размытость внешних границ матки служит признаком воспаления близлежащих тканей (или говорит о параметрите).
- Норма размеров матки: длина равна 7 см, ширина — 6 см, задне-передний размер — 4,2 см. Отклонение этих величин в меньшую сторону может свидетельствовать о маточном недоразвитии (инфантилизме). Увеличение маточных размеров характерно для беременности, эндометриоза, миомы и опухоли матки.
- Эхогенность (или эхоструктура) маточных стенок (миометрия). Норма предполагает однородную эхоструктуру матки. Присутствие гиперэхогенных включений может быть симптомом миомы либо рака.
- Структура и толщина маточного слизистого слоя (эндометрия). Структура и толщина эндометрия зависят от периода менструации.
Так как структура и толщина слизистой матки на протяжении всего менструального цикла различны, то и расшифровка УЗИ может быть разной:
- Фаза 1: регенерация. Соответствует 3- и 4-му дням менструации. За этот двухдневный отрезок времени эндометрий должен быть полностью восстановлен после менструального кровотечения.
- Фаза 2: пролиферация. Берет начало с 5 — 7 дня цикла менструации и длится порядка двух недель. Во второй фазе маточная слизистая оболочка быстро утолщается, прорастая при этом кровеносными сосудиками. Во 2 фазе толщина эндометрия будет равна 0,3 — 0,6 см (на 5 — 7 день) и в 0,8 — 1,5 см (11 — 14 дни).
- Фаза 3: секреторная. Занимает вторую половину менструального цикла. Перейдя в фазу секреции, железы на слизистой оболочке матки приступают к производству специальной жидкости, способной поддерживать течение предстоящей беременности. При фазе секреции толщина слоя слизистой матки составляет 1,0 — 1,6 см (в 15 — 18 дни менструации) и 1,0 — 2,0 см (по завершении цикла перед началом следующей менструации).
- Децидуализация эндометрия — процесс, при котором в слизистой начинаются преобразования, свойственные ранним срокам беременности. То есть меняется структура и функции сосудов в слизистой и в тканях, чем обеспечиваются идеальные условия для формирования и развития зародыша.
Помимо прочего, с помощью УЗИ можно изучить и другие, не менее важные параметры, такие как:
- Структура маточной полости. Нормой считается структура маточной полости с однородными, ровными и четкими краями. Разнородность и размытость границ маточной полости может свидетельствовать о ее воспалении (эндометрит). Обнаруженные гиперэхогенные образования в маточной полости могут быть признаками некоторых видов миомы матки, полипов или рака.
- Размеры и структура маточной шейки. Норма длины шейки матки равна 3,5 — 4,0 см, задне-передний размер — 2,5 — 3,0 см. Эхоструктура шейки матки без изменений выглядит однородной. Шеечный канал (эндоцервис) должен иметь 0,2 — 0,3 см в диаметре и быть заполненным однородным содержимым в виде слизи. Расширение и самой шейки, и ее канала, искажения в их структуре означают воспаление (цервицит) либо такие патологии, как эндометриоз или раковая опухоль.
- Наличие свободной жидкости в тазовом позадиматочном пространстве. У женщин здоровых выявить наличие свободной слизи в позадиматочном пространстве в объеме в несколько мм представляется возможным только сразу по окончании овуляции (по прошествии двух недель с начала очередной менструации). В другие же дни менструации выявленная свободная слизь может указывать на воспалительный процесс в придатках и близлежащих органах, который спровоцирован инфекциями (уреаплазмозом, трихомониазом, хламидиозом).
- Показатели размеров и контуров яичников. Норма размеров яичников — 2,5 см в ширину, 3,0 см в длину и 1,5 см в толщину. Объемы одного яичника в норме могут варьироваться в пределах 2 — 8 см³. Превышение размеров либо объема может отмечаться при синдроме поликистозных яичников или оофорите. Яичники в норме должны иметь четкие очертания, неровные они могут быть вследствие формирования фолликулов.
Эхоструктура яичников должна отличаться однородностью с наличием участков (по несколько мм) капсульного фиброза. На воспаление в яичниках указывают следующие деформации: нарушение очертаний и эхоструктуры, превышение размеров островков фиброза. К середине цикла менструации в яичниках наблюдается множественность фолликулов (по 0,4 — 0,6 см) и 1 из них — доминантный (2,5 см). Факт фолликулярной кисты — большие объемы доминантного фолликула (свыше 2,5 см).
Исследование маточных труб также проводится с помощью УЗИ.
Здоровые маточные трубы едва различимы или совсем не просматриваются на экране. Их видно при воспалении, внематочной беременности, уплотнении стенок (сальпингит).
источник
УЗИ — один из наиболее информативных методов диагностики состояния внутренних органов. Помогает он и уточнить диагноз в гинекологии. Перед проведением исследования требуется определенная подготовка. Рассмотрим, какие размеры матки по УЗИ норма, а какие считаются отклонением.
Специалисты рекомендуют ультразвуковое исследование в качестве дополнения к стандартному осмотру, если у женщины отмечаются патологии.
- присутствие сильных болей внизу живота до менструации или во время нее;
- гормональный сбой или нарушения в работе щитовидной железы;
- быстрый набор массы тела;
- месячные длинные и обильные;
- регулярные нарушения цикла;
- между циклами отмечаются кровотечения, патологические выделения.
Осуществляют диагностику и во время беременности. Она помогает уточнить сроки гестации, диагностировать аномалии и исключить внематочное прикрепление плода. А также при выявлении патологий позволяет детально изучить их, назначить дальнейшее лечение.
Все зависит от типа обследования. Чаще других используются трансабдоминальный и трансвагинальный метод.
Подготовку к трансабдоминальному исследованию начинают за 3 дня, для получения точных данных необходимо:
- Отказаться от употребления продуктов, вызывающих брожение. К ним относятся и газированные напитки, жирная пища и свежие фрукты.
- Накануне нужно поужинать в 19 вечера и выпить 2-3 стакана воды без газа.
- Выпить 10 таблеток активированного угля перед сном.
Если предстоит трансвагинальное исследование, то правила питания совпадают с рекомендациями для трансабдоминального УЗИ.
Дополнительно нужно отказаться от введения суппозиториев и интимной близости.
Для каждого метода есть свои рекомендации.
Трансвагинальный не требует специальных действий, но нужно учесть простые правила:
- последний прием пищи не менее чем 4 часа до процедуры;
- обязательно необходимо соблюдать правила гигиены перед процедурой;
- важно опорожнить мочевой пузырь прямо перед проведением диагностики.
Для трансабдоминального исследования требуется более серьезная подготовка в день процедуры, необходимо:
- полностью опорожнить кишечник до прихода к специалисту;
- важно не принимать пищу за 4-5 часов до процедуры;
- исследование проводится на полный мочевой пузырь, за час до УЗИ нужно выпить не менее 1 л воды без газа (беременным воду пить не надо).
Время выполнения диагностики зависит от потребностей.
Только врач знает, на какой день цикла лучше делать УЗИ матки для получения конкретной информации:
- Если осмотр плановый, то лучшее время — первые несколько дней после окончания менструации. Эпителий еще тонкий, следовательно, есть возможность получить максимальные данные. Врач сможет разглядеть новообразования или патологию эндометрия.
- Профилактическое исследование с целью выявления функции яичников проводится во второй половине цикла. Так врачу легче рассмотреть состояние желтого тела, оценить качество эндометрия.
- Если у пациентки отмечается задержка, то исследование проводят на 10-ый день отсутствия менструации.
- При появлении жалоб процедуру проводят в любой день цикла.
Можно ли делать УЗИ во время месячных — только в экстренном случае. Если необходимости в процедуре нет, то нужно дождаться окончания кровянистых выделений, и через 5-7 идти на прием.
Есть несколько способов для диагностики органов женской репродуктивной системы. Каждый имеет свои преимущества и особенности.
Как делают трансвагинальное УЗИ матки и придатков:
- Пациентка раздевается по пояс.
- Ложится на кушетку.
- Сгибает ноги в коленях.
- Врач вводит во влагалище датчик на глубину 5-7 см.
Это максимально информативный метод диагностики. Противопоказания для применения трансвагинального исследования: кровотечения, 2-3 триместр беременности, девственность.
Трансабдоминальное гинекологическое УЗИ — это проведение диагностики датчиком через брюшную стенку. Врач водит им по нижней части живота, не проникая внутрь. Достаточно просто удобно лечь на кушетку и освободить нижнюю часть живота от одежды. Узист наносит специальный проводящий гель и двигает датчиком по поверхности кожи, слегка надавливая.
Этот способ более удобный, чем трансвагинальный, но менее информативный. Трансабдоминальный метод подходит девушкам, не имевшим половых партнеров, и женщинам во время беременности.
Такой метод диагностики называется трансректальным. Датчик вводится в задний проход пациентки. Женщина должна лечь на кушетку и максимально расслабится. Специалист осматривает матку и придатки через стенку прямой кишки. На первый взгляд исследование неприятное, но оно максимально информативное. Подходит для девушек, не имевших полового контакта.
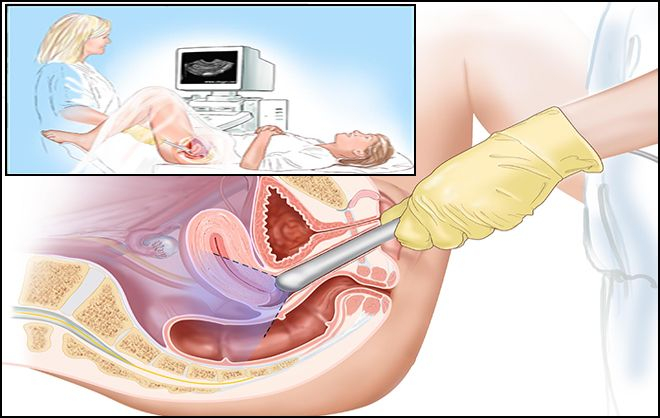
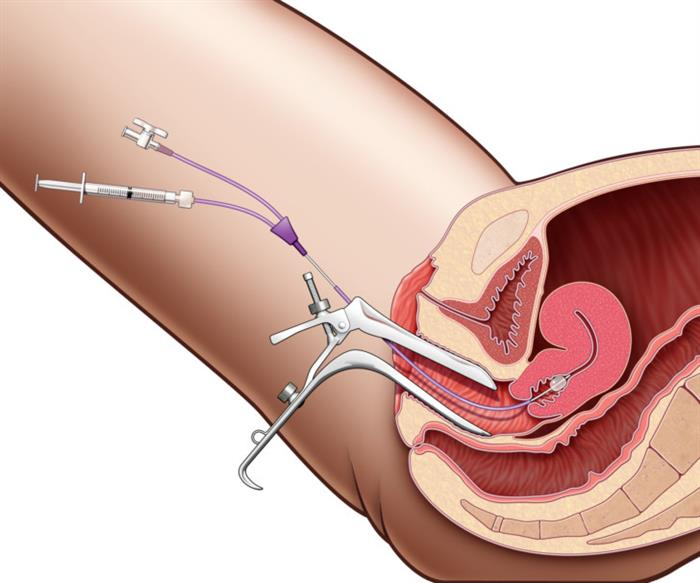
Внутриматочное обследование проводится с целью диагностики миомы или контроля состояния эндометрия. Датчик вводится в маточную полость: пациентка располагается на кресле, гинеколог вводит зеркало, потом заменяет его вагинальным датчиком, дополнительно устанавливая катетер.
Все данные, которые специалист получает во время диагностики, он сравнивает с установленной в гинекологии нормой и дает заключение.
Расшифровка проводится для следующих параметров и особенностей органов малого таза:
- форма матки и ее размер;
- толщина внутриматочного эпителия;
- размер яичников;
- присутствие новообразований, их расположение и тип;
- наличие или отсутствие кисты яичников и определение их типа.
В норме структура матки однородная, контуры четкие. Если картина размытая, отмечается воспалительный процесс. Гиперэхогенные включения (затемнения) говорят о наличии полипов, кисты, миомы или онкологических изменениях.
Для нерожавшей женщины размеры матки по УЗИ в норме — 43-47 мм, в ширину — 40-50 мм, толщина 32-34 мм.
Нормальные размеры матки для тех, у кого была беременность, отличаются на 8-10 мм в большую сторону.
Матка расположена правильно, если находится между верхней частью прямой кишки и мочевым пузырем. Орган должен быть наклонен вперед в сторону любого из этих органов.
В этом видео рассказывается об особенностях ультразвуковой диагностики органов малого таза.
источник
Современные гинекология, акушерство и репродуктология не обходятся без ультразвукового обследования. Эта относительно современная методика диагностики дает врачам возможность определить состояние пациентки неинвазивным способом. Расшифровкой полученных данных занимается врач-диагност, он же составляет предварительное заключение. Расшифровка УЗИ матки делает возможным обнаружение у пациентки различных отклонений от нормы и соответственное назначение правильного лечения.
Всего существует три возможных метода проведения обследования матки:
- трансабдоминальное УЗИ, которое проводится через брюшную стенку;
- трансвагинальное УЗИ с обследованием через стенки влагалища;
- соногистерография, которая отличается от трансвагинального обследования введением в полость матки контрастного вещества.
Для того чтобы провести трансабдоминальное обследование, врач наносит небольшое количество контактного геля на нижнюю часть живота пациентки и датчиком дотрагивается до обработанной кожи, чтобы получить визуализацию внутренних органов на мониторе сканера.
Трансвагинальное обследование сопровождается введением специального тонкого зонда во влагалище и сканирования органов изнутри. Что касается соногистерографии, то перед процедурой проводится обработка стенок влагалища антисептиком и последующее введение контрастной жидкости либо стерильного солевого раствора. Врач-сонолог наблюдает прохождение раствора по маточным трубам и полости самой матки и делает вывод о проходимости маточных труб, а также оценивает контур полости матки.
Во время ультразвукового обследования матки выявляются такие параметры как положение в малом тазе, размеры, контуры, оценивается ее эхогенность и структура эндометрия. В норме орган должен быть отклонен вперед, и любое другое положение считается аномальным, так как оно не позволит плоду правильно развиваться.
Нормальное положение матки называется антефлексио.
Размеры матки в норме по УЗИ (длина и ширина) примерно совпадают и держатся в пределах 6-7 см, переднезадний размер при этом может достигать 4 см. Уменьшенные размеры матки свидетельствую о ее недоразвитости или инфантилизме, а увеличенные могут провоцироваться беременностью либо заболеваниями (аденомиоз, миома, рак).
Контуры органа должны быть ровными и отчетливо просматриваться на результатах УЗИ, любое изменение ровных контуров свидетельствует о наличии в матке опухоли либо миомы, а размытие контуров говорит о воспалительных процессах в окружающих ее тканях (параметрит).
Эхогенность здорового органа всегда будет однородной — не допускается наличие в ней гипоэхогенных участков, которые свидетельствуют о развитии в миометрии миомы или опухоли. Что касается обследования эндометрия тела матки, то его толщина и структура в значительной мере зависят от фазы менструального цикла, если пациентка находится в репродуктивном возрасте.
Диагностической ценности параметры размеров эндометрия тела матки практически не имеют, так как отклонения от нормы становятся заметными только при его значительном изменении.
Всего существует четыре фазы и соответственно четыре состояния эндометрия в пределах одного менструального цикла:
- в первой фазе регенерации происходит восстановление эндометрия до 3 мм толщины;
- во второй фазе, пролиферации, слизистая оболочка начинает утолщаться с 4 мм до 15 мм за 10-12 дней и прорастать кровеносными сосудами, — увеличение толщины отчетливо видно на УЗИ;
- третья секреторная фаза характеризуется отделением тягучей жидкости, которая поддерживает беременность в случае ее наступления — толщина эндометрия на УЗИ достигает 20 мм;
- далее наступает либо менструация с заменой эндометрия, либо фаза децидуализации с изменениями, свидетельствующими о беременности.
Существует большое количество различных изменений, которые можно обнаружить при помощи ультразвукового обследования. Информативность диагностики зависит от вида патологии, так как не все изменения структуры и строения матки будут заметны на УЗ-снимках на ранних этапах их развития.
Одним из наиболее распространенных нарушений считается эрозия шейки матки, которая возникает как у нерожавших, так и у беременевших ранее женщин.
Шейка матки представляет собой мышечную трубку диаметром до 4 см снаружи и 2-6 мм непосредственно в самом шеечном канале, выстеленную гладким эпителием розового цвета.
Ответ на вопрос, видно ли на УЗИ эрозию шейки матки, зависит от запущенности заболевания. При этом первичные изменения структуры шейки на УЗИ не видны, и никакие субъективные проявления на начальной и умеренной стадии развития женщина не замечает. Более тяжелая форма заболевания визуализируется на результатах диагностики как темное пятно неопределенной формы, размер которого зависит от стадии развития эрозии.
С учетом того, что опухоли матки встречаются достаточно часто, еще одним распространенным заболеванием является дисплазия шейки. Чаще всего она возникает у молодых женщин и считается предраковым состоянием, отсутствие контроля за которым может привести к более серьезным заболеваниям.
Сопровождается дисплазия возникновением на слизистой оболочке атипичных клеточных структур, которые могут становиться злокачественными.
Дисплазия на УЗИ проявляется в виде утолщения эндометрия, увеличения матки в размерах, возникновения фибром, миом, а также возникновения доброкачественного опухолевого процесса. Трансвагинальное обследование дает самые точные результаты, используется оно для обследования женщин, которые ранее рожали, а трансректальная и трансабдоминальная методики подходят для девственниц и беременных женщин.
Несколько реже встречается заболевание под названием гематометра — скопление крови в полости матки по причине нарушения ее оттока во время менструации. Также причиной возникновения этого нарушения могут быть роды с осложнением, оперативные вмешательства, операции на органах малого таза, неграмотно проведенные аборты. Интравагинальное обследование показывает кровь в матке на УЗИ, ее отдельные сгустки. Это же нарушение нередко сопровождается наличием в матке полипов или миомы.
Подтвердить диагноз гематометры можно не только при помощи УЗИ, но и зондированием — обследование позволяет получить образцы крови из полости органа. Так как кровь является питательной средой для развития патогенных микроорганизмов, полученные образцы отправляют в лабораторию на бактериальный посев.
В полости матки нередко скапливается водянистый секрет слизистой консистенции, который по своему характеру подразделяется на четыре вида: пиометра, гематометра, лохиометра и серозометра. Слизь в матке на УЗИ может визуализироваться после аборта, выкидыша, выскабливания, недавно проведенной гинекологической операции или кесарева сечения, а также вследствие малоподвижного образа жизни и частого курения. Гормональная дисфункция, инфекционные заболевания способствуют увеличению объема скапливаемой слизи. На ультразвуковых снимках она отображается в виде гипоэхогенной массы светлого оттенка на однородном сером фоне.
Следующее аномальное состояние, которое может длительное время развиваться бессимптомно — это расширение полости матки. Причины расширения полости матки по УЗИ включают миому, рак, кисту, аденомиоз и молярную беременность (избыточный рост плаценты и отсутствие развития плода). В норме размеры матки составляют 3-5 см у нерожавших женщин и 7-8 см у рожавших, тогда как патология может провоцировать увеличение этого органа еще на 5-6 см. Чаще всего возникают нарушения, провоцирующие рост матки, у женщин в период климакса. Также провоцирующими возникновение отклонений факторами могут стать: прием гормональных медикаментов, перевязка труб, большое количество половых партнеров.
Положение внутренних половых органов зависит в основном от состояния внутренних связок и мышц, которые удерживают матку на нужном уровне относительно половой щели.
Если эластичность мышц меняется, то внутренние органы опускаются ниже, из-за чего возникают боли в паховой области и тяжесть, а также расстройство мочеиспускания.
Многих женщин, которые имеют подозрение на опущение матки, интересует, можно ли увидеть опущение матки на УЗИ. Ультразвуковая диагностика позволяет определить, находится матка на нужном уровне или ниже границы физиологической нормы. В нормальном состоянии матка располагается между прямой кишкой и мочевым пузырем, и обследование определяет не только ее положение, но и наличие деформации прямой кишки, а также отклонения в расположении уретры.
С учетом того, что ультразвуковое обследование основано на визуальной диагностике, точность определения характера нарушений может быть низкой из-за ухудшенной визуализации или устаревшего диагностического оборудования. По этой причине многие пациентки ставят под сомнение полученный диагноз и задаются вопросом, с чем можно спутать полип эндометрия на УЗИ. Чаще всего за это образование принимают образовавшееся на эндометрии плодное яйцо или начальный этап развития миомы, впрочем, вероятность такой ошибки крайне мала.
Эндометриоз внутреннего типа поражает тело матки и верхнюю часть ее шейки, проявляется в очаговой, диффузной и узловой формах, может поражать фолликулы яичников. Эхопризнаки эндометриоза включают утолщение тканей задней стенки матки, повышение эхогенности миометрия, отложения кальция размером до 0,05 см, размытие и изменение контуров эндометрия относительно нормы.
Если у пациентки возникает узловая форма этого отклонения, то на эндометрии формируются узловые образования размером до 3 см, по-разному ухудшается эхогенность стенок матки. Легче всего диагностируется узловая форма эндометриоза, так как она характеризуется массовыми поражениями тканей матки.
Чтобы диагностика ээндометриоза была максимально точной, рекомендуется проходить обследование на завершающей стадии ментруального цикла за 2-3 дня до наступления критических дней — в этот период аномалии структуры видны лучше всего.
Эндометриозные полипы представляют собой выросты на поверхности слизистой оболочки матки, которые могут быть множественными, одиночными, располагаться кучно или быть рассредоточенными по всей поверхности слизистой. Ультразвуковая диагностика визуализирует полипы как эхоструктуры темного цвета с гиперэхогенными полостями, контуры – отчетливы. Полип в матке на УЗИ становится заметным после достижения 2-3 мм.
Полипы относят к доброкачественным образованиям, так как они не склонны к агрессивному росту и быстрому распространению.
Информативность ультразвукового обследования не позволяет отличить доброкачественные полипы от злокачественных опухолей, миомы, гиперплазии. Это возможно сделать исключительно после гистологического анализа тканей удаленного образования. Два важных момента в диагностике: качество оборудования и опыт врача, который умеет отличить полипы от нормального состояния эндометрия в предменструальный период.
УЗИ малого таза после удаления полипа проводится через полторы-две недели после операции для того, чтобы проверить состояние здоровья пациента и оценить необходимость в проведении повторного оперативного вмешательства. Удаление полипа обязательно сопровождается выскабливанием слизистой оболочки матки с целью избавления от гиперплазированных (увеличенных) участков маточного эндометрия, а также гормональной терапией, которая предупреждает повторное возникновение полипов.
Многих женщин, идущих на операцию по удалению этого образования, интересует, можно ли на УЗИ перепутать миому с полипом. Риск такой врачебной ошибки крайне мал, так как, несмотря на схожесть полипа и миомы на УЗИ, существуют отличия в их локализации и морфологии. Так, миомы чаще возникают у женщин в период климакса, а полипы — у молодых пациенток, которые еще не рожали. Полипы могут уменьшаться в размере и произвольно исчезать, а миома может либо остановиться в росте, либо продолжать увеличиваться. Оба образования при этом относятся к доброкачественным, их лечение проводится путем удаления и последующего наблюдения за поведением тканей.
У пациенток, которые не уверены в том, беременны ли они, перед обследованием нередко возникают сомнения, можно ли на УЗИ перепутать полип с беременностью. Плодное яйцо и полипы значительно отличаются друг от друга как формой, так и эхогенностью при осмотре. Врач-сонолог способен отличить эти два состояния — яйцо имеет плавную округлую форму с отчетливыми контурами, а полипы на УЗИ чаще всего бывают неопределенной формы с размытыми контурами. Также эти образования отличаются по цвету: плодное яйцо будет насыщенного темного оттенка, а полип — светлого из-за низкой плотности тканей.
Возникновение образований различного характера в матке относится к распространенным аномалиям. Новообразования по своей структуре и происхождению бывают мезенхимальные, образованные из соединительных тканей (саркома, фиброма), мышечные, которые происходят из клеток миометрия (миома), а также эпителиальные (рак эндометрия). Все они в зависимости от склонности к росту и морфологических особенностей подразделяются на две большие группы: добро- и злокачественные.
Образование в матке на УЗИ может выглядеть как гипер- или гипоэхогенный участок. Для злокачественных опухолей характерно размытие контуров вследствие метастазирования, неопределенность форм и темный цвет ткани высокой плотности. Доброкачественные образования наоборот отличаются более светлым оттенком и тонкими темными контурами, округлой формой, четкость которой видна на снимке, полным отсутствием поражения окружающих тканей и медленным ростом.
Первый ультразвуковой осмотр матки проводится в роддоме через один или полтора дня после неосложненных родов. В норме этот орган находится в среднем положении относительно яичников, возможно смещение его дна назад, в случае если ребенок родился весом свыше 4 кг. В первые пять-семь дней матка имеет шарообразную форму, которая в течение следующих 10-12 дней меняется на грушевидную. Следует учесть, что родоразрешение путем кесарева сечения ухудшает восстановление матки, которая не меняет свою форму в течение длительного времени и возвращается к нормальным размерам в 2,5-3 раза медленнее.
Нередко в полости матки визуализируется сгусток крови после родов на УЗИ. Такая аномалия объясняется кровотечением в послеродовой период, которое открылось и остановилось самостоятельно с формированием сгустков. Также за сгустки крови могут ошибочно принять задержавшийся в матке послед и часть плаценты.
В случае если в стенке органа развивается воспалительный процесс, сгустки крови будут свидетельствовать о снижении тонуса матки, ее способности к сокращениям.
Расшифровка результатов ультразвукового обследования матки проводится с целью обнаружения у пациентки заболеваний различного характера, оценки ее состояния после родов или оперативного вмешательства. Наличие аномальных отклонений выявляется в ходе сравнения полученных результатов с нормальными показателями. Своевременная диагностика нарушений позволяет назначить пациентке подходящее лечение и предупредить возникновение осложнений.
Закончил Санкт-Петербургский государственный медицинский университет имени академика И.П.Павлова. Работаю терапевтом более 15 лет. Мой девиз в работе и в жизни: «Никогда не говори никогда.»
источник
Самый простой и доступный метод выявления гинекологических заболеваний – это ультразвуковое обследование. В его основе лежит метод преобразования отражённых звуковых волн в изображение на экране, которое способен считать специальный датчик. УЗИ малого таза у женщин и его последующая расшифровка является важным мероприятием в рамках контроля здоровья.
Способ осуществления манипуляции оказывает значительное влияние на полноту и достоверный характер информации, получаемой врачом. К примеру, при УЗИ влагалищным датчиком, матка, трубы и яичники видны гораздо более чётко, чем при исследовании, проводимом через стенку живота. Но если необходимо оценить состояние мочевого пузыря и брюшной стенки, то лучше выбрать именно трансабдоминальный метод, подробно рассмотренный ранее.
Расшифровку полученных данных производит врач-диагност, однако окончательный диагноз должен поставить лечащий врач, так как одного УЗИ может быть недостаточно для полной картины заболевания. В этом случае доктор дополнительно назначает анализы или иные диагностические процедуры, которые позволяют подтвердить или опровергнуть предварительный диагноз. На этапе расшифровки УЗИ органов малого таза может быть выявлена беременность, отклонения в развитии плода или заболевания женских половых органов.
В начале обследования доктор-сонолог оценивает развитие и общее состояние тазовых органов пациентки. В течение процедуры изучается их расположение, форма и структурные особенности ткани. Кроме того, врач выполняет необходимые замеры, которые позволят ему зафиксировать имеющиеся отклонения от норм или установить соответствие им.
Если позволяет оснащённость клиники, и врач посчитает необходимым, процедуру УЗИ можно дополнить цветным допплеровским картированием для получения данных:
- об индексе резистентности;
- о скорости и объёме кровотока;
Женская матка представляет собой орган в форме груши, состоящий из шейки, дна и тела. Физиологически нормальной является такая позиция матки, при которой она немного отклонена вперед. У здорового органа не размытые внешние контуры, их размытость на экране может говорить о развитии воспаления прилежащей к матке клетчатки.
Эхоструктуру нормальной матки отличает однородность и средняя интенсивность. На УЗИ выделяют также следующие параметры, которые должны соответствовать указанным нормам:
- длина шейки – 35 – 40 мм;
- переднезадний размер – до 28 – 30 мм;
- диаметр эндоцервикса (внутреннего канала шейки) – до 3 мм;
- длина матки – 4,5 – 7,6 см.;
- толщина органа – 2,9 – 4,2 см;
- ширина – от 4,5 до 6,2 см.
Для женщин, вошедших в климактерический период, приняты несколько иные параметры, из-за возрастных изменений органа: длина – до 4 см., ширина – до 4,3 см., толщина – до 3,0 см.
Если необходимо оценить толщину внутренней слизистой оболочки матки на УЗИ, то используют специальный М-режим. Параметры толщины этого слоя зависят от того, в каком периоде цикла находится женщина:
- С 1 по 4 день норма составит 1 – 4 мм.;
- С 5 – 10 день – от 3 до 10 мм, причем эндометрий обладает анаэхогенной структурой;
- С 11 по 14 день – толщина нормального эндометрия должна быть от 8 до 15 мм;
- С 15 по 23 день – 10 – 20 мм.;
- С 24 по 28 день – от 10 до 17 мм, однако структура меняется и становится гиперэхогенной.
Яичники – это часть эндокринной системы, выполняющая ряд важнейших функций в женском организме:
- регуляторная – регулируют течение менструального цикла;
- вырабатывающая – вырабатывают не только яйцеклетки, но и гормоны без которых невозможно зачатие и нормальное вынашивание беременности.
На УЗИ выглядят, как овальные образования с однородными отражающими свойствами и незначительными фиброзными включениями. В норме, размеры яичников таковы: ширина – от 20 до 30 мм, длина – 25-30 мм, переднезадний размер – 17-25 мм, а объём органа должен быть равен от 30 до 80 мм³.
Процедура УЗИ органов таза позволяет получить представление о:
- состоянии и работе мочевого пузыря;
- толщине его стенок;
- наличии или отсутствии новообразований в полости;
- объеме остаточной мочи.
Толщина стенки – 2-4 мм, этот показатель един для пациентов любого возраста. Полость органа должна быть однородной и гипоэхогенной без посторонних вкраплений. А вот объём остаточной мочи у детей и взрослых различается и составляет:
Для подсчёта этого параметра используется универсальная формула: от первичного объёма мочевого пузыря объём остаточной мочи должен занимать не более 10%.
Есть целый список патологий, которые выявляются на УЗИ органов малого таза:
- различные аномалии формирования органов (седловидная или инфантильная матка, аплазия, удвоение и др.);
- миоматозные образования;
- эндометриоз;
- хорионкарцинома и другие злокачественные образования в области женских половых органов;
- болезни мочевого пузыря;
- поликистоз или единичные кисты и их осложнения.
Для аплазии матки и влагалища (второе название – синдром Рокитанского-Кюстнера) характерно не выявление этих органов на УЗИ-аппарате. Если отмечается гипоплазия, то все параметры матки сокращены, одновременно отмечается недоразвитие шейки.
Атрезия влагалища (при заболевании входящее отверстие затянуто фиброзной пленкой) на УЗИ выявляется по гематометре различной степени выраженности, что означает накопление кровянистых выделений в шейке и полости матки ввиду препятствия для её отделения.
Инфантильная матка характеризуется значительным отставанием толщины органа от нормы (и составляет не более 15 мм) при длине, соответствующей длине нормального органа.
Седловидная матка представляет собой разновидность двурогой матки, при этой патологии дно органа расщеплено в форме седла. На УЗИ ее определяют по выбуханию оболочки в пределах маточного дна и если показатели превышают 10 мм, то диагноз считается подтвержденным. Для полной формы удвоенной матки характерно значительное расхождение двух «рогов», длина которых не превышает две трети нормального размера.
УЗИ даёт возможность распознать отклонения в развитии половых органов.
Удвоение матки – крайне редкая патология, для которой характерно наличие двойного комплекта влагалищ и цервикальных каналов. Функция вынашивания и рождения сохраняется.
Двурогость – эта аномалия строения матки даёт развивающемуся в утробе младенцу меньше пространства, в остальном детородные функции женщины не страдают.
Дугообразное строение матки – характеризуется наличием “ямки” на дне органа, верхняя же его часть соответствует норме.
Однорогость – аномалия заключается в небольшом размере матки (вдвое меньше обычного) и наличии одной фаллопиевой трубы. Однако, если её проходимость в норме и яичник здоров, то прогноз по беременности благоприятный.
Формирование перегородки – характеризуется образованием дополнительной стенки внутри матки, образованной из мышечной или фиброзной ткани. Может стать помехой для наступления беременности.
Агенизия – очень редкая патология, при которой матки либо отсутствует полностью, либо имеет незначительные размеры. Влагалище также серьезно недоразвито. Комплекс патологий при данной аномалии делает зачатие невозможным.
Миоматозные образования в маточной полости считаются доброкачественными и формируются из гладкомышечных клеток под воздействием дисбаланса между эстрогеном и прогестероном. На УЗИ данная патология определяется по увеличению тела матки и неоднородности её контуров, к тому же в эндометрии фиксируется один или несколько узлов. Врач-диагност замечает новообразование с пониженной эхогенностью, контуры которого размыты.
При расшифровке доктор определяет параметры и локализацию образований. К тому же, ультразвуковые исследования помогают отследить динамику роста узелковых образований, чтобы вовремя принять решение о хирургическом вмешательстве. Пациенткам, с миомой в анамнезе, обязательно дважды в год повторять ультразвуковой осмотр малого таза.
Существенным критерием при диагностике миом считается слоистость образования, то есть более выраженные эхогенные свойства каждого из последующих контуров. По Допплеру индекс резистентности и скорость кровотока ниже обычного.
Данная патология означает, что эпителий, в норме выстилающий только матку, распространяется на другие органы и появляется во влагалище, на стенках малого таза и в брюшной полости. Заболевание представляет собой угрозу для вынашивания и может являться причиной бесплодия, поэтому расшифровку УЗИ на предмет эндометриоза проводят на этапе подготовки к зачатию.
При ультразвуковом осмотре матки и придатков врач-сонолог может обратить внимание на маленькие пузырьки в структуре мышц труб и цервикального канала. Кроме того, могут быть обнаружены очаговые образования или эндометриоидные кисты в полости яичников. Посредством УЗИ также может быть выявлен аденомиоз внутренних органов, то есть проникновение эндометрия в маточную стенку.
Болезнь проходит несколько стадий развития и на первой отмечается:
- появление анэхогенных структур трубчатой формы диаметром до 1 мм;
- местное утолщение эндометрия;
- небольшая деформация эндометриального слоя;
- возникновение небольших участков, где маточный эпителий отсутствует.
Для запущенной формы заболевания характерно увеличение толщины матки, асимметрия её стенок и возникновение анэхогенных полостей в миометрии, с диаметром около 3 мм.
Признаками данного заболевания являются физиологические изменения в структуре ткани яичника, которые проявляются образованием множественных кист, гормональным сбоем и патологическим разрастанием фиброзной ткани.
При этом параметры матки сокращаются, а яичники, напротив, увеличиваются. Жёлтое тело или доминирующий фолликул не обнаруживаются, а сами яичники являются диффузно расположенными фолликулами с фиброзными тяжами между ними.
Большим преимуществом ультразвукового изучения органов малого таза является определение патологий мочевого пузыря. Их немало, и все они имеют определенные УЗИ-признаки. Так, однородное утолщение стенок говорит о цистите в хронической форме. А вот местное утолщение – это симптом опухоли или полипа.
Конкременты в мочевом пузыре представляют собой образования, для которых характерны:
- подвижность;
- округлость;
- гиперэхогенность;
- дистальное усиление ультразвука.
Кистозные образования в яичниках определяются по УЗИ как округлые гипоэхогенные (анэхогенные) структуры, контуры которых ровные и чёткие. Новообразование диаметром до 20 см. заполнено жидкостью и прикреплено к стенке яичника. Кисты делятся на функциональные, эндометриодные и герминогенные.
Для получения точной и информативной картины заболевания, расшифровывают УЗИ, проведенное сразу после завершения менструального цикла. Необходимо помнить, что ряд гинекологических заболеваний протекает бессимптомно и обнаруживаются они случайно – на профилактическом осмотре или при изучении картины других патологий. Если доктор обнаружил в кисте уплотнения, то, скорое всего, он посчитает необходимым направить пациентку на дополнительные тесты онкомаркеров, например CA-125.
При всей информативности УЗИ и прочих преимуществах этого метода окончательный диагноз не ставят по результатам только ультразвуковой диагностики. Однако заключение врача-диагноста играет существенную роль в определении стратегии и тактики дальнейшего лечения.
При любых обстоятельствах правильно расшифрованное и вовремя проведенное УЗИ – это важнейший фактор:
- сохранения женского здоровья;
- раннего обнаружения новообразований;
- своевременного обнаружения патологий.
источник