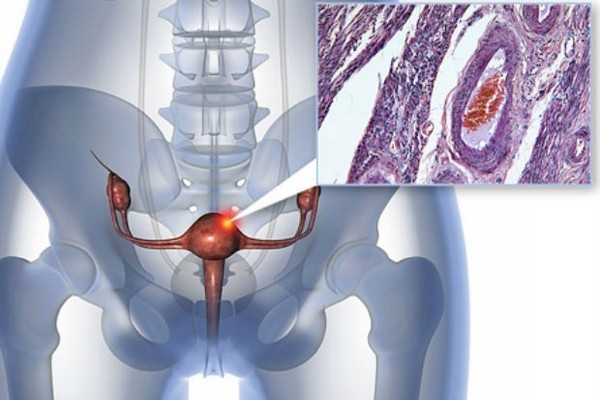
Рак яичников занимает седьмое место среди всех онкозаболеваний и третье место среди злокачественных опухолей в гинекологии. Он поражает представительниц слабого пола в период предменопаузы и климакса, но встречается и у женщин до 40 лет. Ранняя диагностика рака яичников – ключевая задача предупредительных онкологических осмотров. Своевременное выявление дает возможность начать лечение на начальных стадиях и увеличивает шансы на эффективность терапии.
Карцинома парных половых желез женщины – опухоль, состоящая из малигнизированных (злокачественных) клеток, поражающая яичники. Рак может быть первичным (основной источник его находится в тканях яичника) и метастатическим (первичный очаг располагается в любой другой части тела). К первичным причисляют следующие:
- Карцинома – злокачественная опухоль, формирующаяся из клеток кожи, слизистых.
- Дисгерминома – рак, развивающийся из первичных клеток гонад. Новообразование является одним из самых распространенных и составляет около 20 % от всех злокачественных опухолей яичников.
- Тератома происходит из зародышевого листка.
- Хорионкарцинома – одна из самых страшных форм рака яичников, является видоизменением эпителия хориона.
- Строма яичников – опухоль неэпителиального происхождения.
Метастатический рак парных половых желез – злокачественная опухоль яичника, появившаяся вследствие кроверодного, лимфогенного, имплантационного перемещения малигниризованных клеток из иного органа.
Чаще всего яичник поражается при раке толстой кишки, шейки матки, молочной железы. Метастазы достигают больших размеров – до 20 см — и быстро распространяются по брюшине. Вторичная опухоль яичников встречается у женщин 45-60 лет.
Несмотря на достижения в диагностике рака яичников у женщин, примерно 75 % заболеваний обнаруживаются на поздних этапах. Причина тому — длительное бессимптомное течение патологии.
Злокачественные опухоли яичников систематизируют по месту возникновения, стадиям и распространенности.
Выделяют 4 степени разрастания опухоли:
- I (T1) – отличается односторонним поражением яичников. Смертность при данной стадии составляет около 9 %. Но обнаружение рака на этом этапе является большой редкостью.
- II (T2) – характеризуется распространением опухоли на оба яичника и органы малого таза.
- III (T3/N1) – поражение половых желез с метастазированием в лимфоузлы или по брюшине.
- IV (M1) – образование вторичных очагов в других органах. Выживаемость при такой стадии 17 %. Основной причиной летального исхода является скопление жидкости в брюшной полости, истощение метастазированных органов.
При диагностике рака яичников на начальных этапах снижается риск метастазирования опухоли и возникновения серьезных осложнений, ведущих в большинстве случаев к летальному исходу.
Факторы, влияющие на возникновение овариальных злокачественных опухолей пока не изучены досконально, имеются лишь предположения.
Основная гипотеза заключается в том, что рак яичников формируется при длительной выработке организмом эстрогена. Такое утверждение основано на наблюдениях за женщинами, применявшими гормональную контрацепцию более 5 лет. Основное фармакологическое свойство препаратов – подавление выработки гонадотропных гормонов, которые увеличивают риск перемещения опухоли в эстрогенчувствительные ткани.
Генетические исследования в комплексе с поздней и ранней диагностикой рака яичников у женщин показывают, что на развитие заболевания влияет наследственный фактор. В связи с этим ближайшим родственникам онкобольных настоятельно рекомендовано проходить профилактическое обследование.
Также выделяют и другие причины, влияющие на возникновение злокачественных клеток в яичниках:
- Полипы тела и шейки матки.
- Дисфункция яичников.
- Нарушение работы щитовидной железы и надпочечников.
- Избыточное разрастание эндометрия.
- Частые односторонние и двусторонние оофориты.
- Бесплодие.
- Часто возникающее одновременное воспаление яичников и фаллопиевых труб (аднексит или сальпингоофорит).
- Доброкачественные, гормонально зависимые новообразования из гладкомышечной ткани матки (миомы).
- Опухолевидные образования из соединительной ткани матки (фибромиомы).
- Киста яичников.
- Ранний пубертатный период и начало половой жизни.
- Неоднократные аборты вызывают гормональные нарушения и сбои в работе яичников.
Также на дисфункцию парных половых желез женщины и возникновению в них злокачественных клеток могут повлиять избыточный вес, вредные привычки.
Ранняя диагностика рака яичников помогает начать своевременное лечение, исход которого в большинстве случаев благоприятный. Поэтому так важно обращать внимание на малейшие изменения в организме и внутреннем самочувствии. Симптомы рака яичников изменчивы. Они нарастают по мере распространения опухоли:
- Общее недомогание.
- Бессилие.
- Быстрая утомляемость.
- Продолжительное устойчивое повышение температуры.
- Снижение аппетита.
- Метеоризм.
- Запоры.
- Дизурические проявления.
Распознание опухоли на ранних стадиях позволяет начать своевременную терапию и продлить ремиссию. В зависимости от классификации и клиники рака яичников, диагностика и лечение осуществляются разными способами. Методы и средства оценки болезни применяются комплексные. Они включают осмотр, анамнез, лабораторные, гинекологические исследования при помощи различных приборов и аппаратов.
В зависимости от клиники, диагностика рака яичников будет иметь некоторые отличия. Но для оценки общей картины в профилактических и лечебных целях применяют схожий комплекс исследований:
- Осмотр гинеколога.
- Трансвагинальное ультразвуковое сканирование.
- Аксиальная компьютерная томография.
- Радиологический метод исследования тазовой полости.
- Диагностическая лапароскопия.
- Специфические лабораторные анализы.
Данный комплекс обследований является стандартным набором для выявления опухоли яичников.
Анализы в онкологии назначаются параллельно клинико-инструментальному обследованию. Они позволяют трактовать данные биопсии и обладают важной прогностической значимостью. Наибольшей ценностью обладают гистологические и цитологические исследования:
- Гистология биоптата половых органов женщины – изучение под микроскопом образцов ткани, забранных из репродуктивных органов с целью определения ее характера. Материалом для анализа является соскоб эндометрия, выстилающего матку. Тестирование бывает плановым и срочным. Экстренная гистология делается в течение получаса и обычно проводится в ходе операции.
- Цитология соскоба шейки матки, или мазок по Папаниколау, делается для обнаружения раковых состояний органа, из которого брался мазок. Материалом для исследования служит биоптат с экто- и эндоцервикса. Анализ позволяет оценить размеры, внешние границы, число и характер клеток.
- Анализ аспиратов из полости матки проводят с целью выявления заболеваний тела матки. Материал для исследования – отпечатки с внутриматочной спирали или аспирация содержимого органа катетером.
Также диагностика рака яичников осуществляется путем исследования онкомаркеров крови или мочи. Опухолево-ассоциированные маркеры – это белки, рибоцимы, продукты распада опухоли, вырабатываемые здоровыми тканями на проникновение онкологических клеток:
- СА-125 – тест, определяющий количественное содержание маркеров рака яичников.
- Раково-эмбриональный антиген – выявление количества тканевого маркера рака в крови.
- Антиген плоскоклеточного рака (SCC) – определение белка плоскоклеточной карциномы.
- Онкобелок Е7 – маркер устанавливает вероятность формирований рака шейки матки у женщин с папилломавирусом типа 16 и 18.
- Онкомаркер СА 72-4 – тест на определение содержания гликопротеина, вырабатываемого малигниризованными клетками железистой ткани.
- НЕ4 – протеин, выделяемый клетками репродуктивной системы.
Клинические и биохимические анализы менее специфичны, но без них не будет полной картины болезни.
Диагностика рака яичников у женщин проводится с помощью различной аппаратуры. Одно из первых обследований – ультразвуковое. Оно позволяет оценить объемы, формы, структуру, степень распространения новообразований.
Чаще всего используют диагностику рака яичников по УЗИ. Ультразвуковое сканирование может проводиться трансвагинально или трансабдоминально. Последний метод предполагает расположение трансдюсера на поверхности живота. Такая манипуляция, как правило, предшествует трансвагинальной. При таком способе трансдюсер вводится во влагалище, что позволяет более детально изучить половые органы женщины. УЗИ можно проводить в любом возрасте, а при гинекологических заболеваниях в любой фазе менструального цикла.
МРТ органов малого таза – неинвазивный способ исследования посредством фиксирования радиоволн, излучаемых атомами водорода под влиянием магнитного поля.
КТ органов малого таза – исследование органов тазовой полости при помощи томографа. Метод диагностики может осуществляться с применением рентген-контрастных препаратов или без них. Способ позволяет выявить опухоль при бессимптомном течении рака.
Лапароскопия яичников – малоинвазивный метод, позволяющий дать зрительную оценку органов малого таза и при необходимости сделать забор биоматериала для гистологических и цитологических исследований.
В настоящее время не существует многоцелевого высокоинформативного неинвазивного способа ранней диф. диагностики рака яичников. Клиницисты используют совокупный подход, вмещающий целый комплекс исследовательских процедур.
Одним из ключевых факторов запущенности опухолевого поражения яичников является его позднее обнаружение из-за сложности диагностики на начальных стадиях. При первичном обращении врач часто ставит другие диагнозы: кистома яичников, воспаление придатков, фибромиома матки. До хирургического вмешательства отличить кистому от злокачественной опухоли сложно, особенно если она подвижная и односторонняя. Но есть ряд признаков, при наличии которых изначально поставленный диагноз подвергается сомнению:
- Интенсивный рост новообразования.
- Бугристость консистенции.
- Опухоль практически неподвижна.
- Сниженные показатели СОЭ при явном воспалительном процессе.
- Пробы на Манту и Коха отрицательные.
- Наличие гипопротеинемии.
- Снижение уровня альбуминов.
- Гиперпродукция эстрагенов.
- Повышенное содержание в крови кетостероидов, серотонина.
Если отличить злокачественную опухоль от иного новообразования не удается, прибегают к чревосечению.
Дифференциальная диагностика рака яичника позволяет отличить заболевание от какого-либо другого на ранних стадиях. Выявление опухоли на начальных этапах способствует своевременному принятию правильных мер по борьбе с ней.
Исходя из статистических данных первая и вторая стадия рака яичников выявляется лишь у 37,3 % больных. Несмотря на определенные достижения, смертность от онкологии парных половых желез составляет около 40 %.
Диагностика рака яичников на ранней стадии практически не осуществляется из-за отсутствия признаков, точно описывающих патологию, специфичности методов исследования, а также биологических свойств опухоли. Для выявления бессимптомной онкологии применяют скрининговые тесты и обследования:
- Гинекологический осмотр с визуальной оценкой репродуктивных органов женщины.
- Определение ономаркера СА-125
- Мазок по Папаниколау.
- Анализ на ВПЧ.
- Трансвагинальное УЗИ.
Не всегда скрининг помогает распознать рак. В ряде случаев тесты на онкомаркеры дают ложноположительный результат. Назначают дополнительное обследование. Методы диагностики не входит в перечень бесплатных по ОМС и обычно довольно дорогостоящее.
На ранних стадиях заболевания также высока вероятность ложноотрицательных результатов. Между тем опухоль никуда не исчезает, а наоборот, метастазирует на другие органы. Начинает проявляться симптоматика, которая часто указывает на тяжелую стадию патологии.
По статистике, 80 % злокачественных опухолей формируется у женщин старше 50 лет. В большинстве случаев карциномы имеют кистозное строение. В отличие от диагностики рака яичников, для обследования кисты достаточно доплерометрического исследования при условии, что показатели в крови СА-125 в пределах нормы. При длительном наблюдении пациенток в последней фазе климактерического периода выяснилось, что в 53 % случаев образовавшаяся киста рассасывается самопроизвольно.
Существует ряд клинических признаков, которые помогают выявить опухоль на ранних стадиях, но в большинстве своем они остаются без внимания. И все же первичная диагностика рака яичников у женщин в постменопаузе основывается на наличии именно таких симптомов.
Одним из проявлений являются кровянистые выделения. Возникновение менструации обусловлено функцией яичников, репродуктивные свойства которых в менопаузу угасает. В постклимактерический период кровотечение из влагалища – серьезный повод обращения к гинекологу. Также ненормальными считаются кровянистые выделения между регулами в период начального этапа угасания воспроизводительной функции.
Во время климакса яичники прекращают выделение эстрогенных гормонов. Увеличенные показатели стероидных женских гормонов после последней самостоятельной менструации могут свидетельствовать о наличие в организме малигнизированных клеток.
В менопаузу назначается в обязательном порядке ежегодная маммография. Статистика показывает, что метастазирование яичников довольно часто имеет основной очаг в молочных железах. У женщин старше 50 лет при обследовании груди необходимо акцентировать внимание на возникшие новообразования в ней, так как они могут быть ранней стадией рака.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Какие анализы нужно сдать при раке яичников?
Различные лабораторные анализы не всегда позволяют выявить рак яичников, поэтому не могут применяться в качестве единственных и основных методов диагностики. Однако анализ крови поможет заподозрить рак яичников, когда он протекает бессимптомно. На основании данных анализов врач назначит дополнительные обследования с целью точного выявления рака яичников.
Для диагностики рака яичников применяют общий и биохимический анализы крови, исследование свертываемости и определение онкомаркеров. Наибольшей информативностью в определении рака яичников обладает определение концентрации следующих онкомаркеров:
- HE4;
- СА 125.
Повышение концентрации СА 125 более 35,0 Ед/мл или HE4 более 140 пмоль/мл свидетельствует о том, что у женщины имеется рак яичников. В зависимости от типа опухоли может быть повышена концентрация либо HE4, либо СА 125, либо обоих онкомаркеров одновременно. Увеличение концентрации любого указанного онкомаркера (HE4 или СА 125) свидетельствует о наличии рак яичников. Чувствительность выявления рака на ранних стадиях при определении концентрации одновременно обоих онкомаркеров составляет 80%. Диагностическая ценность онкомаркеров заключается в возможности выявления рака на ранних стадиях, когда лечение наиболее эффективно.
Кроме того, у женщин старше 40 лет на фоне герминогенных раков яичника может отмечаться повышение концентрации хорионического гонадотропина (ХГЧ) и альфафетопротеина (АФП). Таким образом, каждая женщина старше 40 лет с целью раннего выявления рака яичников должна один раз в год сдавать анализы на онкомаркеры — СА 125, HE4, ХГЧ и АФП. Анализы на данные маркеры при уже обнаруженном раке яичника сдавать не нужно, поскольку это не имеет смысла. Но после курса лечения можно контролировать ремиссию опухоли, сдавая анализы на данные онкомаркеры.
Кроме онкомаркеров, при раке яичников обязательно сдается общий и биохимический анализ крови, а также определяются показатели свертываемости.
Общий анализ крови при раке характеризуется следующими значениями определяемых показателей:
- Повышение СОЭ до 27 – 40 мм/ч;
- Низкая концентрация гемоглобина – менее 90 г/л (анемия);
- Сниженное количество эритроцитов от 2,4 Г/л до 3 Г/л;
- Увеличенное общее количество лейкоцитов (до 10 9 /л);
- Нормальная лейкоформула (процентное соотношение форм лейкоцитов, таких, как сегментоядерные, палочкоядерные нейтрофилы, базофилы, эозинофилы, лимфоциты и моноциты);
- Значительное увеличение количества лейкоцитов при метастазах рака яичников в костный мозг.
Как видно, изменения в общем анализе крови не специфичны, но в сочетании с клинической картиной (беспричинное ухудшение самочувствия и нарушения менструального цикла) могут стать настораживающими факторами, наличие которых является поводом для детального обследования состояния половых органов.
При раке яичников необходимо сдать биохимический анализ крови с определением показателей функций печени (АсАТ, АлАТ, ЩФ, альбумины, глобулины, общий белок) и почек (мочевина, креатинин). В биохимическом анализе крови при раке яичников выявляются следующие изменения:
- Низкая концентрация общего белка (ниже 55 г/л);
- Низкая концентрация альбуминов (ниже 30 г/л);
- Высокая концентрация глобулинов (выше 20 г/л);
- Повышенная активность щелочной фосфатазы (ЩФ);
- Повышенная активность аминотрансфераз (АсАТ, АлАТ);
- Повышенная концентрация мочевины (выше 8,2 ммоль/л);
- Повышенная концентрация креатинина (выше 120 ммоль/л).
Данные изменения также не специфичны, но их появление на фоне здоровой печени и почек позволяет насторожиться и пройти дополнительные обследования на предмет выявления рака яичников.
Система свертывания крови при раке всегда имеет склонность к гиперкоагуляции. Это означает, что свертываемость крови повышена, в результате чего формируется много тромбов. Для компенсации усиленного тромбообразования включается система фибринолиза, которая рассасывает сформировавшиеся тромбы. В результате таких изменений в анализе системы свертывания фиксируются следующие нарушения:
- Повышение ПТИ (более 1,05 или более 112%);
- Ускорение АЧТВ (менее 25 сек);
- Ускорение ТВ (менее 11 сек);
- Увеличение концентрации фибриногена (более 5 г/л);
- Увеличение концентрации антитромбопластина;
- Увеличение концентрации антитромбина.
Все приведенные анализы, за исключением определения концентрации онкомаркеров, не являются специфичными, но, тем не менее, их следует обязательно сдавать при раке яичников, поскольку они позволяют контролировать общее состояние женщины и оценивать течение опухолевого процесса. Своевременная коррекция нарушений, выявленных по результатам биохимического и общего анализов крови, а также определения системы свертывания, позволяет профилактировать различные осложнения, связанные с течением онкологического заболевания.
источник
Первое место по заболеваемости среди онкогинекологических заболеваний занимает рак тела матки, или рак эндометрия. В России каждый год выявляют до 16 тысяч новых случаев болезни, и количество заболевших постоянно увеличивается.
Патология поражает в основном женщин после 60 лет, но может возникать и в более молодом возрасте. Около 40% пациенток заболевают до наступления менопаузы. В последнее десятилетие наибольшими темпами растет заболеваемость женщин моложе 29 лет.
Опухоль сопровождается быстрым появлением симптомов, которые заставляют женщину обращаться к врачу. Это приводит к тому, что до 90% случаев рака матки диагностируются в ранней стадии, что значительно улучшает прогноз.
При многих онкологических патологиях точная причина их возникновения неизвестна. Это относится и к раку матки. Патологию считают «болезнью цивилизации», возникающей под действием неблагоприятных внешних условий, особенностей питания и образа жизни.
Факторы, предрасполагающие к раку матки:
p, blockquote 8,0,0,0,0 —>
- поздние первые месячные;
- менопауза только после 55 лет;
- длительная ановуляция;
- эндокринное бесплодие;
- поликистоз яичников и гормонально-активная опухоль этих органов (рак Бреннера);
- ожирение;
- сахарный диабет;
- длительный прием эстрогенных гормонов без сочетания с гестагенами;
- лечение антиэстрогенными препаратами (Тамоксифен);
- отсутствие половой жизни или беременности;
- случаи болезни у близких родственниц.
Рак эндометрия матки возникает на фоне комплекса нарушений гормонального баланса, обмена жиров и углеводов.
Основные патогенетические виды заболевания:
p, blockquote 10,0,0,0,0 —>
- гормонально-зависимый (у 70% пациенток);
- автономный.
При первом варианте нарушения овуляции в сочетании с ожирением или диабетом приводят к повышенной выработке эстрогенов. Действуя на внутренний маточный слой – эндометрий, эстрогены вызывают усиленное размножение его клеток и их гиперплазию – увеличение в размерах и изменение свойств. Постепенно гиперплазия приобретает злокачественный характер, перерастая в предрак и рак матки.
Гормонально-зависимый рак матки часто сочетается с опухолью кишечника, молочной железы или яичника, а также со склерокистозом яичников (синдром Штейна-Левенталя). Такая опухоль растет медленно. Она чувствительна к прогестагенам и имеет относительно благоприятное течение.
Признаки, увеличивающие риск гормонально-зависимого рака:
p, blockquote 13,0,0,0,0 —>
- бесплодие, поздняя менопауза, ановуляторные кровотечения;
- фолликулярные кисты яичников и гиперпластические процессы в них (текоматоз);
- ожирение;
- неправильное лечение эстрогенами, аденома надпочечников или цирроз печени, вызывающие гормональные сдвиги.
Автономный вариант чаще развивается у женщин в постменопаузе на фоне атрофии яичников и эндометрия. Гормональная зависимость отсутствует. Опухоль характеризуется злокачественным течением, быстро распространяется вглубь тканей и по лимфатическим сосудам.
Существует генетическая теория рака, согласно которой мутации клеток запрограммированы в ДНК.
Основные этапы формирования злокачественной опухоли матки:
p, blockquote 16,0,0,0,0 —>
- отсутствие овуляции и повышение уровня эстрогенов под действием провоцирующих факторов;
- развитие фоновых процессов – полипов и гиперплазии эндометрия;
- предраковые нарушения – атипия с гиперплазией эпителиальных клеток;
- преинвазивный рак, не проникающий за пределы слизистой оболочки;
- минимальное проникновение в миометрий;
- выраженная форма.
Рак тела матки классифицируется в зависимости от размера опухоли, ее проникновения в мышечный слой, разрастания в окружающих органах, поражения лимфоузлов и наличия отдаленных метастазов. Используется как определение стадии по системе TNM, так и по классификации международной Федерации акушеров-гинекологов (FIGO).
Опухоль, не выходящая за пределы эндометрия, называется преинвазивной. Она обозначается как карцинома in situ, Тis или стадия 0.
Различают 4 стадии рака матки
1. Опухоль поражает только тело матки:
p, blockquote 21,0,0,0,0 —>
- эндометрий (Т1а или IA);
- миометрий до половины глубины (Т1b или IB);
- более половины глубины миометрия (T1c или IС).
2. Злокачественные клетки обнаруживаются в шейке:
p, blockquote 22,0,0,0,0 —>
- только в железистом слое (Т2а или IIА);
- опухоль проникает в глубокие слои шейки (Т2b или IIВ).
3. Опухоль переходит на влагалище, придатки или лимфоузлы:
p, blockquote 23,0,0,0,0 —>
- поражение наружного серозного слоя матки и/или придатков (Т3а или IIIA);
- распространение на влагалище (Т3b или IIIB);
- есть метастазы в тазовые или околоаортальные лимфоузлы (N1 или IIIC).
4. Рак матки 4 степени с метастазами:
p, blockquote 24,0,1,0,0 —>
- в мочевой пузырь или прямую кишку (Т4 или IVA);
- в легкие, печень, кости, отдаленные лимфоузлы (М1 или IVB).
Кроме этого, различают разные степени дифференцировки клеток опухоли: от G1 (высокая степень зрелости клеток) до 3 (низкодифференцированная опухоль). Чем более выражена дифференцировка, тем медленнее растет новообразование и тем меньше вероятность его метастазирования. При низкодифференцированном раке прогноз ухудшается.
В зависимости от микроскопического строения различают такие морфологические типы рака:
p, blockquote 27,0,0,0,0 —>
- аденокарцинома;
- светоклеточный;
- плоскоклеточный;
- железистоплоскоклеточный;
- серозный;
- музинозный;
- недифференцированный.
Морфологический тип во многом определяет злокачественность. Так, течение недифференцированного рака неблагоприятное, а при плоскоклеточной опухоли вероятность выздоровления довольно высока.
Новообразование может расти экзофитно (в просвет матки), эндофитно (в толщу мышечной стенки) или иметь смешанный характер.
Локализуется рак в области дна и тела матки, в её нижнем сегменте опухоль находят реже.
Нередко пациентка обращается к врачу, когда у нее появляются первые признаки рака матки на ранних стадиях. Прежде всего, это нерегулярные кровянистые выделения у молодых женщин, не совпадающие с менструальным циклом. У женщин в постменопаузе появляются маточные кровотечения. У молодых больных возникают светлые бели.
Кровотечения встречаются не только при раке эндометрия, но и при многих других заболеваниях. С этим бывают связаны трудности в ранней диагностике болезни, особенно у молодых женщин. Они могут долго наблюдаться по поводу дисфункционального маточного кровотечения.
Другие симптомы рака матки появляются на более поздних стадиях. При скоплении крови в полости органа появляются боли в нижнем отделе живота. Длительный болевой синдром возникает при разрастании новообразования на придатки и распространении по брюшине.
Обильные водянистые или слизистые выделения при раке матки характерны для пожилых женщин.
При поражении мочевого пузыря возможно учащенное болезненное мочеиспускание. Если вовлекается прямая кишка, появляются запоры, боль при дефекации, примесь крови в кале.
Общие признаки онкопатологии – слабость, ухудшение работоспособности, тошнота, отсутствие аппетита, снижение веса.
Как быстро развивается рак матки?
При высокой степени дифференцировки опухоль растет медленно, в течение нескольких лет. Низкодифференцированные формы обладают высокой скоростью размножения злокачественных клеток. При этом клинически выраженная опухоль может развиться в течение нескольких месяцев.
Распространение раковых клеток возможно по лимфатическим путям, кровеносным сосудам и по брюшине.
Лимфогенное метастазирование осуществляется в ближайшие (регионарные) лимфоузлы таза. При ранней стадии и высокой дифференцировке (G1-G2) вероятность поражения лимфоузлов не превышает 1%. Если раковые клетки проникают в миометрий, риск метастазирования увеличивается до 6%. Если опухоль поражает большую площадь, проникает глубоко в маточную стенку или распространяется на шейку – метастазы в лимфоузлах обнаруживаются у 25% больных.
Гематогенное метастазирование возникает позднее. По кровеносным сосудам опухолевые клетки попадают в легкие, кости и печень.
Имплантационные метастазы возникают на брюшине и сальнике при прорастании наружного слоя матки и поражении маточных труб.
Скрининговые исследования для раннего выявления образования не проводятся. Считается, что для своевременного распознавания нужно лишь ежегодно наблюдаться у гинеколога.
Анализ на онкомаркеры, самым распространенным из которых считается СА-125, обычно не проводится. Он считается дополнительным методом для оценки эффективности лечения и раннего выявления рецидивов.
Самый простой метод диагностики – аспирация содержимого матки специальным шприцом и гистологическое исследование (аспирационная биопсия). На ранней стадии информативность такого способа не превышает 36%, при распространенной опухоли ее признаки можно обнаружить у 90% пациенток. Для увеличения точности исследования его могут проводить неоднократно. Аспирационная биопсия не требует расширения цервикального канала и выполняется амбулаторно.
Инструментальная диагностика рака матки:
p, blockquote 50,0,0,0,0 —>
- УЗИ органов малого таза: толщина эндометрия у женщин в постменопаузе не должна превышать 4 мм.
- Гистероскопия с биопсией подозрительного участка эндометрия и его микроскопическим исследованием.
Для определения распространенности опухоли и поражения лимфоузлов проводится МРТ малого таза. В отличие от УЗИ, метод помогает уточнить состояние лимфатических узлов у 82% больных.
Обязательно выполняется рентгенография легких для исключения метастазов в них.
Виден ли рак матки на УЗИ?
Насторожить врача должны данные УЗИ матки, если регистрируется увеличение М-эхо (толщина эндометрия) более 4 мм у пожилых женщин или 10-16 мм у пациенток до менопаузы.
При величине М-эхо более 12 мм у молодых женщин назначают аспирационную биопсию. Если эта величина составляет 5-12 мм – выполняют гистероскопию и прицельную биопсию (взятие материала из подозрительного участка).
При обнаружении опухоли на УЗИ можно определить:
p, blockquote 56,0,0,0,0 —>
- размеры и контуры матки;
- структуру миометрия;
- расположение опухоли;
- глубину прорастания в миометрий;
- поражение внутреннего зева, яичников и лимфоузлов.
Дополнительную информацию дает цветное допплеровское картирование – ультразвуковое исследование сосудов, позволяющее оценить скорость и интенсивность кровотока в сосудах матки и опухолевом очаге.
Гистероскопия – важнейший метод диагностики, позволяющий оценить выраженность и распространенность опухоли и взять материал для гистологического анализа.
При подозрении на рак матки необходимо выполнить раздельное диагностическое выскабливание стенок цервикального канала и эндометрия.
Как определить рак матки при минимальном размере поражения?
Современный метод выявления ранних стадий рака эндометрия – флуоресцентная диагностика. В организм вводят специальные вещества, избирательно накапливающиеся в раковых клетках. При облучении внутренней поверхности матки лазером эти вещества начинают светиться. Это позволяет увидеть очаги опухоли до 1 мм и взять прицельную биопсию. На ранней стадии чувствительность такой диагностики достигает 80%.
Окончательно диагноз подтверждают по данным выскабливания матки. Если опухоль расположена в верхней части органа, ее распознают в 78% случаев, а при распространенном поражении – в 100% случаев.
Рак матки нужно дифференцировать с такими заболеваниями:
Если у женщины диагностирована злокачественная опухоль половой системы, пациентка должна наблюдаться у онкогинеколога.
Лечение рака матки основано на различных сочетаниях трех методов:
p, blockquote 67,0,0,0,0 —>
- Операция.
- Облучение.
- Терапия лекарственными веществами.
Основной способ лечения, выполняемый при любой стадии заболевания, — удаление матки с придатками. Если имеется низкодифференцированная опухоль или она глубоко проникает в мышечный слой органа, дополнительно удаляют тазовые лимфоузлы, в которых могут находиться метастазы.
Операция проводится у 90% женщин с ранней стадией болезни. У остальных она противопоказана из-за тяжелых сопутствующих заболеваний. Разработка новых способов оперативного вмешательства позволяет расширить возможности хирургического лечения.
Если опухоль не проникает глубже 3 мм, её можно удалить путем абляции («прижигания») при гистероскопии. Так можно сохранить орган. Однако вероятность неполного удаления очага довольно высока, поэтому после такого лечения необходимо регулярное наблюдение у онколога в специализированном учреждении.
Лучевая терапия при раке матки как самостоятельный метод лечения используется редко, только при невозможности удалить орган. Чаще всего облучение проводится после операции (адъювантная радиотерапия) с целью уничтожить оставшиеся раковые клетки.
Такая комбинация показана в следующих случаях:
p, blockquote 72,0,0,1,0 —>
- глубокое прорастание новообазования в миометрий;
- распространение на цервикальный канал и шейку;
- метастазы в лимфоузлы;
- низкодифференцированная или неэндометриоидная опухоль.
Современные методы лечения: радиотерапия – IMRT и брахитерапия. IMRT-метод включает прицельное облучение опухоли с минимальным повреждением окружающих тканей. Брахитерапия – введение в очаг новообразования специальных радиоактивных веществ, действующих непосредственно на раковые клетки.
При предраке эндометрия у молодых женщин возможна гормональная терапия прогестинами. Эти гормоны блокируют активирующее действие на опухоль эстрогенов, предотвращая ее дальнейший рост. Гормоны используются при распространенном (диссеминированном) раке, а также при его рецидиве. Их эффективность не превышает 25%.
На ранней стадии прием гормонов по определенной схеме длится около года. Эффективность терапии контролируют с помощью биопсии. При благоприятном результате в течение следующих 6 месяцев проводят восстановление нормального менструального цикла. В последующем возможна нормальная беременность.
Химиотерапия назначается при низкодифференцированном раке матки и неэндометриоидных опухолях, диссеминированном и рецидивирующем раке, если новообразование не отвечает на влияние гестагенов. Она носит паллиативный характер, то есть, направлена на уменьшение тяжелых симптомов, вызванных опухолью, но не излечивает заболевание. Применяются препараты из групп антрациклинов, таксанов, производные платины. Послеоперационная (адъювантная) химиотерапия не назначается.
В домашних условиях женщине необходимо больше отдыхать. Окружающие должны оградить ее от эмоциональных стрессов. Питание при раке матки полноценное, разнообразное, с исключением рафинированных углеводов (сахара), ограничением животных жиров, жареных и консервированных блюд, пряностей, шоколада и других раздражающих продуктов. Очень полезны молочные продукты и растительная пища.
Считается, что некоторые растения помогают справиться с опухолью или улучшить самочувствие пациентки:
p, blockquote 78,0,0,0,0 —>
- зеленый чай;
- куркума;
- свекла;
- помидоры;
- соя.
Вопрос о том, как вылечить рак матки, решается врачом после тщательного анализа всей полученной диагностической информации. Во многом это зависит от стадии опухоли.
При раке 1 степени (стадии) применяется полное удаление матки и придатков (тотальная гистерэктомия и аднексэктомия).
Такая операция проводится при выполнении всех перечисленных ниже условий:
p, blockquote 82,0,0,0,0 —>
- умеренная и высокая дифференцировка опухоли;
- образование занимает меньше половины полости органа;
- глубина прорастания миометрия менее 50%;
- нет признаков распространения опухоли по брюшине (в перитонеальных смывах раковые клетки не найдены).
Если глубина проникновения в мышечный слой составляет более половины его толщины, после операции назначают внутривлагалищную лучевую терапию.
Во всех остальных случаях удаление половых органов дополняется иссечение тазовых, а в некоторых случаях и парааортальных лимфоузлов. Узлы, расположенные около аорты, пунктируют во время операции и проводят срочное гистологическое исследование. По его результатам принимают решение об удалении этих образований.
После операции используется облучение. Если хирургическое вмешательство невозможно, применяют только лучевую терапию, но эффективность такого лечения ниже.
Гормональная терапия на 1 стадии не используется.
При раке 2 степени больным показано удаление матки, придатков, тазовых (иногда и парааортальных) лимфоузлов и послеоперационная лучевая терапия. Облучение проводится по комбинированной схеме: внутривлагалищно и дистанционно.
При раке 3 степени проводится комбинированное хирургическое и лучевое лечение. Если опухоль проросла в стенки таза, ее полное удаление невозможно. В этом случае назначают лучевую терапию через влагалище и дистанционно.
Если радиотерапия и операция противопоказаны, лечение зависит от гормональной чувствительности опухоли: назначаются либо прогестины, либо химиопрепараты.
При опухоли 4 степени используется паллиативная химиотерапия в сочетании с гормонами. Эти вещества помогают уничтожить отдаленные метастазы рака в других органах.
Рецидив новообразования также лечится с применением гормонов и химиопрепаратов. При повторном очаге, расположенном в малом тазу, проводится паллиативная радиотерапия. Рецидивы чаще всего возникают в течение первых 3 лет после лечения. Они локализуются преимущественно во влагалище, лимфоузлах и отдаленных органах.
Во время беременности патологические изменения распознать практически невозможно. Рост опухоли в течение вынашивания плода чаще всего не наблюдается. Однако рак матки при беременности может сопровождаться выкидышем, отслойкой плаценты, гибелью плода и сильным кровотечением. В этих случаях проводят экстренное родоразрешение с последующей экстирпацией матки.
В том случае, если молодая женщина прошла полный курс лечения с хорошим эффектом, в дальнейшем у нее возможна беременность. Для восстановления детородной способности врачи назначают курсы гормональной терапии, восстанавливающие нормальную репродуктивную функцию.
Сколько живут с раком матки?
Это зависит от стадии выявления болезни и чувствительности к гормонам. При гормонозависимом варианте в течение 5 лет и более живут 85-90% пациенток. При автономной форме у пожилых женщин этот показатель составляет 60-70%. Однако при 3-й стадии любой формы продолжительность жизни больше 5 лет регистрируется у трети больных, а при 4-й – только в 5% случаев.
p, blockquote 96,0,0,0,0 —> p, blockquote 97,0,0,0,1 —>
источник
Ранняя диагностика обладает огромным значением в терапии онкологических процессов, поскольку при раннем выявлении патологии шансы на благоприятный исход лечения максимально возрастают.
Но диагностика яичниковой онкологии на ранних этапах опухолевого процесса чрезвычайно затруднена, потому как заболевание развивается латентно. Подобный факт является причиной столь редкого выявления яичникового рака на ранних этапах – всего у 20% пациенток.
А ведь 5-летняя выживаемость при раке яичников, выявленном на начальных стадиях, составляет порядка 94%. Поэтому довольно важная роль в своевременной диагностике отводится регулярным гинекологическим осмотрам.
Именно при подобном осмотре специалист сможет обнаружить появившееся образование и назначит необходимые для выявления патологии процедуры.
На стадии начинающегося опухолевого процесса яичниковый рак характеризуется симптомами, типичными для прочих образований злокачественного характера.
Развивается патология весьма медленно, практически бессимптомно. А когда возникает характерная клиническая картина, то опухолевый процесс развивается до последних стадий.
К врачу пациентки обычно обращаются с жалобами вроде:
- Болезненности в нижней области живота, боль преимущественно ноющая и постоянная, что существенно ухудшает качество жизни;
- Характерных признаков рака, проявляющихся истощением и слабостью, хронической усталостью;
- Мочеиспускательных нарушений;
- Потери аппетита, внезапного депрессивного состояния;
- Если раковые процессы распространяются в кишечник, то возникают пищеварительные нарушения;
- Увеличиваются размеры живота;
- Возникают менструальные нарушения, связанные с уменьшением объемов менструальных кровотечений и их урежением.
Также женщина может жаловаться врачу на беспричинную гипертермию, характерную для вечернего времени. Исходя из жалоб, врач составляет картину патологии и назначает необходимые диагностические процедуры.
Инструментальная диагностика основывается на исследованиях, проводящихся с помощью специальной аппаратуры.
Сюда относятся процедуры вроде УЗИ, КТ и рентгенологического исследования, МРТ и ПЭТ.
Врач дополнительно пальпирует живот, чтобы исключить либо подтвердить асцит, потому как подобное осложнение чаще всего сочетается с яичниковым раком. На поздних этапах онкологии асцит заметен и без пальпации.
Ультразвуковая диагностика применяется в гинекологической практике довольно долго. Благодаря подобному методу удается:
- Точно вычислить размеры;
- Определить локализацию образования;
- Выявить его параметры и степень распространения опухоли;
- Определить наличие изменений в репродуктивных функциях.
При проведении ультразвукового исследования удается обнаружить структурные и характерные признаки патологии. Наибольшей диагностической информацией обладает трансвагинальная эхография. Благодаря подобной процедуре удается выявить совсем маленькие опухоли.
Фото раковой опухоли яичника на УЗИ
Несомненным достоинством ультразвуковой диагностики является возможность ее многократного безопасного применения. Такой диагностический метод даже беременным неспособен принести вреда.
Но, к сожалению, не всегда с помощью УЗИ можно получить достаточно информативные данные, например, чересчур маленькие образования. Кроме того, на состоянии образования отражается или лишний вес.
Метод весьма информативный, но на определение опухоли может затрудниться, если у пациентки имеется лишний жир на животе.
Томография на компьютере относится к рентгенологическим методикам, с помощью которой можно определить:
- Опухолевые параметры;
- Размеры печени и ее степень;
- Наличие мочеиспускательных проблем;
- Мочепузырные поражения;
- Поражение почечных тканей и пр.
Иногда при диагностике яичникового рака возникает необходимость в проведении контрастной КТ. Тогда женщина перед исследованием выпивает пероральное контрастное вещество либо его вводят через вену. В результате подобной процедуры врач получает максимально четкую картину опухоли.
Кроме того, посредством проведения КТ можно определить распространение опухолевого процесса на соседние структуры.
В процессе диагностики яичникового рака нередко используется и рентгенография груди, желудка, легких, которая помогает исключить первичные онкоформы и их метастазы в ткани яичников. Кроме того, рентгенограмма поможет выявить распространение раковых клеток в легочную систему.
Использование магнитно-резонансного томографического исследования в процессе диагностики рака яичников позволяет получить трехмерные снимки внутренних органов пациентки и определить параметры опухолевого процесса, его масштабы и степень распространенности по внутриорганическим структурам.
Процедура безболезненна, может сочетаться с применением контрастных веществ, противопоказана при наличии металлических имплантов вроде кардиостимуляторов, разнообразных зажимов, костных стержней и пр.
Диагностические исследования вроде рентгенограммы грудноклеточных органов назначаются с целью определения распространенности ракового процесса, поскольку яичниковый рак способен пускать метастазы в легочные ткани и вызывать жидкостные скопления вокруг легких.
Качественно проведенная рентгенограмма позволяет выявить эти скопления, которые еще называют плевральным выпотом.
При использовании позитронно-эмиссионной томографии применяется радиоактивно меченая глюкоза, вводимая внутривенно. Это радиоактивное вещество скапливается в опухоли, поскольку подобные образования отличаются чрезмерным потреблением глюкозы.
В результате, когда проводится исследование, сканер легко обнаруживает скопление радиоактивных отложений.
Раннее выявление раковых процессов в яичниках довольно затруднено, потому как специфических тестов, помогающих обнаружить опухоль в ее зачаточном состоянии, пока не разработано.
Обычно рак прогрессирует по брюшине, поэтому и симптомов у подобного заболевания довольно-таки мало. Потому в большинстве случаев рак яичника выявляется поздно, когда онкопроцесс распространяется по брюшине.
Лапароскопическая диагностика предполагает применение тонкой трубочки, через которую врач осматривает яичники. Для этого через маленький разрез в брюшине осуществляется введение трубки, через которую прибор передает изображение на монитор.
В процессе проведения лапароскопического исследования врачи выявляют стадию злокачественного онкопроцесса, его распространенность.
Кроме того, лапароскопия позволяет осмотреть состояние внутренних органов, чтобы составить план действий относительно операции. С помощью лапароскопии можно взять биоматериал для его исследования (биопсия).
Биопсия – это получение биологического материала в виде небольшого фрагмента подозрительной опухоли.
В дальнейшем этот кусочек ткани подвергается микроскопическим исследованиям, позволяющим определить характер опухоли.
Чаще всего биопсию проводят в процессе оперативного удаления опухоли, однако, забор биоматериала может быть проведен и в виде пункции, когда через брюшную стенку вводится игла. Также биопсию можно провести в процессе лапароскопической диагностики.
Иногда пункционная биопсия осуществляется вместо оперативного вмешательства, например, при чересчур распространенном раке либо при противопоказаниях к операции.
Колоноскопическая диагностика предполагает внутренний осмотр толстого кишечника.
Сначала пациенту проводят очищающие клизмы или очищают кишечник слабительными препаратами. Затем в прямокишечный ход вводится оптоволоконная трубка, которая проводится через всю прямую кишку. При этом на мониторе отображается изображение внутренних стенок прямой кишки.
Процедура эта довольно дискомфортная, поэтому довольно часто перед ней пациенту вводят какое-либо успокоительное. Подобное исследование проводится обычно перед гинекологической операцией, чтобы исключить распространение метастазов на кишечные ткани.
Перспективным диагностическим направлением считается исследование на онкомаркеры. Хоть злокачественных раковых маркеров существует довольно много, самым надежным тестом при яичниковом раке считается определение СА 125.
По статистике, у первичных онкобольных этот маркер запредельно увеличен в более чем 80% случаев. Однако при 1 стадии рака яичников концентрация СА 125 почти не различается с нормальными показателями.
С развитием патологии уровень маркера СА 125 повышается, что позволяет применять эти измерения в мониторинге онкопатологии.
На ранних стадиях диагностика рака яичников довольно затруднена. При первом визите к специалисту пациенткам зачастую ставят диагнозы, далекие от истины. Например, маточную фибромиому, воспаления придатков, яичниковой кистомы и пр.
Но стремительное увеличение опухоли, ее бугристая поверхность, ограничение подвижности и дискомфорт, анемические проявления и высокий показатель СОЭ при дифференциальной диагностике вызывают у специалиста подозрения на злокачественный процесс.
Кроме того, рак яичников необходимо дифференцировать с придаточно-маточным туберкулезом.
Качественно и квалифицированно проведенная диагностика позволит выявить онкологию как можно раньше, что позволит своевременно начать терапию и повышает шансы пациентки на выживаемость.
источник
Этиология развития опухолей яичников, как и для большинства опухолей человека, до конца неизвестна. Но существуют определенные факторы риска развития данного заболевания у женщин:
- До 10% случаев рака яичников являются семейными. Риск рака яичников повышен при наличии родственницы, больной раком молочной железы или яичников, особенно выявленным в детородном возрасте. Генетическая предрасположенность у женщин, носительниц мутаций генов BRCA1 или BRCA2. Поэтому при подозрении на генетическую предрасположенность к развитию опухолей молочной железы или яичников проводится генетическое обследование на наличие/отсутствие мутаций генов BRCA1 или BRCA2.
- Также считается, что раннее наступление менархе и позднее наступление менопаузы увеличивает риск развития рака яичников.
Рак яичников на ранних стадиях развития протекает обычно бессимптомно. Жалобы, которые беспокоят пациенток, не являются специфичными. Это, как правило, неприятные ощущения в животе, возможно, его увеличение, чувство переполнения, вздутие, диспепсия.
Пациентки, у которых ещё не наступила менопауза, могут жаловаться на нерегулярные менструации. При сдавлении опухолевыми массами мочевого пузыря или прямой кишки могут появиться жалобы на учащенное мочеиспускание и/или запоры. На поздних стадиях основные жалобы связаны с увеличением живота в объеме за счет наличия асцита (жидкости в брюшной полости) или объемного образования в брюшной полости.
В качестве диагностических методов используют метод трансвагинального ультразвукового исследования (трУЗИ) и определение маркера СА 125 в сыворотке крови. Комбинация этих двух методов обладает высокой специфичностью в отношении диагностики рака яичников.
Дополнительные методы исследования, такие как магнитно-резонансная томография (МРТ) или позитронно-эмиссионная томография (ПЭТ) могут дать дополнительную информацию, но не являются необходимыми исследования в рутинной практике при проведении предоперационной подготовки. При сомнительных результатах по данным трУЗИ, использование МРТ может помочь нам в правильной диагностике опухолей яичника (злокачественная/доброкачественная опухоль). Окончательный диагноз рака яичников ставится только после проведения морфологического (исследование клеточного/тканевого состава) исследования.
СА 125 (карбогидратный антиген 125) — основной маркер рака яичников. Нормальное содержание в сыворотке крови до 35 МЕ/мл. В большинстве случаев рака яичников концентрация его увеличивается в 5 и более раз. Концентрация СА 125 в сыворотке крови может повышаться и при различных неопухолевых заболеваниях: воспалительные изменения в брюшной полости, малом тазу, менструация, доброкачественные опухоли женской репродуктивной системы (кисты яичников). Однако в большинстве таких случаев концентрация СА 125 в сыворотке крови не превышает 100 МЕ/мл.
Объем хирургического вмешательства, необходимость проведения неоадъювантной (предоперационной) / адъювантной (послеоперационной) химиотерапии зависит от стадии болезни, а также других факторов.
Целью хирургического лечения является удаление максимально возможного объема первичной опухоли и ее метастазов. Операция, которой отдается предпочтение при раке яичников, является экстирпация матки с придатками и резекция большого сальника (т.е. полное удаление матки, маточных труб и яичников с двух сторон). Пациенткам, которые хотят сохранить детородную функцию, возможно выполнение одностороннего удаления придатков при адекватном стадировании и отсутствии изменений в сохраняемых структурах.
Для рака яичников существует такое понятие, как циторедуктивная операция, те операция, которая проводится с целью уменьшения объема опухоли. Она может быть оптимальной (когда объем остаточной опухоли не превышает 1 см в наибольшем измерении) и не оптимальной (объем остаточной опухоли более 1 см). Пациенткам, которым на первом этапе не выполнили максимальную циторедукцию, возможно выполнение промежуточной циторедуктивной операции при наличии положительной динамики или стабилизации на фоне химиотерапии.
При раке яичников возможно использование различных вариантов проведения химиотерапии в зависимости от стадии заболевания.
Неоадъювантная химиотерапия — предоперационная химиотерапия, проводится пациенткам, которым на первом этапе невозможно выполнить хирургическое лечение. При достижении желаемого эффекта в последующем пациентка подвергается хирургическому лечению.
Адьювантная химиотерапия — послеоперационная химиотерапия, проводится в послеоперационном периоде у пациенток в зависимости от стадии заболевания; на ранних стадиях проводится у пациенток с промежуточным и высоким риском (определяется лечащим врачом-онкологом в зависимости от определенных характеристик).
Лечебная химиотерапия проводится в случае исходно распространенного заболевания или наличия рецидива заболевания.
При рецидиве заболевания после ранее проводимой химиотерапии на основе препаратов платины обращают внимание на время с момента окончания лечения и до возникновения рецидива. Если прошло менее 6 месяцев от момента окончания химиотерапии или рецидив возник во время проведения химиотерапии, опухоль признается не чувствительной к препаратам платины (платинорезистенстной), и в дальнейшем лечении данные препараты не используются. Химиотерапия пациентов с платинорезистенстным течением болезни обычно характеризуется низким противоопухолевым эффектом и короткой продолжительностью жизни.
Если прошло 6 месяцев и более — опухоль чувствительна к препаратам платины (платиночувствительная). При развитии стойкого и длительного эффекта после проведения платиносодержащей химиотерапии высока вероятность повторного ответа на режимы лечения с платиновыми производными.
В качестве терапии 1 линии (т.е. то, что используется в первую очередь) при отсутствии противопоказаний используют комбинации на основе препаратов платины, например, паклитаксел в дозе 175мг/м2 с карбоплатином AUC6 каждые 3 недели в течение 6 курсов лечения. Также карбоплатин может сочетаться с гемцитабином, доцетакселом, липосомальным доксорубицином, но в соответствии с Европейскими рекомендации комбинация карбоплатина с паклитакселом по уровню доказательности стоит на первом месте.
Динамическое наблюдение после проведенного лечения должно включать в себя:
- сбор анамнеза,
- осмотр и обследование (выполнение УЗИ органов малого таза, брюшной полости,
- сдача анализов крови для определения концентрации СА 125 в сыворотке.
Периодичность — 1 раз в 3 месяца на протяжении первых двух лет, далее 1 раз в 4 месяца в течение третьего года, 1 раз в 6 месяцев в течение 4 и 5 года или до прогрессирования заболевания.
источник
Ранние признаки проявления опухоли в яичниках можно увидеть только после проведения анализа крови на выделение особого маркера СА 125. Но и здесь нельзя быть уверенными на все сто процентов, так как не все виды рака этого органа продуцируют данный тип белка. Очаг заражения можно заметить (но не всегда успешно) после проведения трансвагинального УЗИ, лапароскопии или томографии. Несмотря на это ранняя диагностика рака яичников является очень важной, так как у 95% женщин, у которых рак был замечен на первой стадии, через пять лет смогли победить заболевание.

Конечно, различные анализы, которые проводятся в медицинских лабораториях, помогают диагностировать рак яичников, но полагаться только на их результаты все же не следует. Среди них особое значение имеет анализ крови, который помогает увидеть первые признаки даже бессимптомного течения заболевания. Как только будут готовы данные анализа крови, врач может установить, какие еще методы диагностики могут понадобиться. Обычно при подозрении на рак яичников проводят общий и биохимический анализ крови. Также исследуют онкомаркеры и свертываемость. Как правило, используют следующие онкомаркеры: СА 125 и НЕ 4.

Самыми распространенными онкомаркерами рака яичников считают СА 125 и НЕ 4. При этом, если концентрация первого в организме достигает 35 единиц на мл крови, а второго – 140 пмоль на мл крови, то это является свидетельством того, что в яичниках развивается злокачественная опухоль. Также стоит учитывать тип рака. При некоторых из них концентрация обеих или только какого-то одного из онкомаркеров может повышаться. При этом считается, что диагностирование рака яичников через онкомаркеры возможно в 80% случаях. Тем более, что они позволяют выявить заболевание на первых стадиях, когда еще можно провести наиболее эффективное лечение.
В организме женщины после сорока лет на фоне развития рака яичников может повышаться также и концентрация альфафетопротеина и хорионического гонадотропина. Поэтому рекомендуется всем особям женского пола в этом возрасте время от времени проходить анализы на эти онкомаркеры. Также такие анализы помогают контролировать ремиссию после того, как опухоль уже была удалена.
Благодаря проведению общего анализа крови при раке яичников врач видит, что лейкоцитарная формула сдвинулась влево. При этом количество лейкоцитов может быть нормальным. Также даже на ранней стадии опухоли повышается уровень СОЭ. Общий анализ крови помогает диагностировать рак яичников и предложить правильное лечение.
СА 125 является одним из основных онкомаркеров, которые проявляются при раке яичников. При этом стоит понимать, что СА 125 должен присутствовать в эпителиальной ткани матки, особенно ее муцинозной жидкости. В обычном состоянии его невозможно обнаружить в кровотоке, если, конечно, не было разрывов ткани. В дни менструации уровень СА 125 иногда удваивается. Также повышение происходит в первом триместре беременности. СА 125 помогает диагностировать рак яичников в 80% случаях.

ХГЧ или хорионический гонадотропин человека – маркер, который также играет очень важную роль при диагностике рака яичников. Обычно его уровень повышается в том случае, если пациентка более на рак яичников или имеет эмбриональную опухоль. Обратите внимание, что ХГЧ также повышается у беременных, после употребления марихуаны, если человек болеет на цирроз печени или воспаление кишечника.
Среди основных инструментальных методов диагностики рака яичников выделяют УЗИ, которое помогает быстро увидеть опухоль в этом органе. Кроме того, ультразвуковое исследование делает возможным определить, насколько далеко распространились метастазы рака. Также, чтобы увидеть, насколько распространился процесс, иногда используют рентгенографию, магнитно-резонансную томографию, компьютерную томографию.
Ультразвуковое исследование пациенток, которые страдают на рак яичников, помогает врачу найти ответы на очень важные вопросы:
- Насколько далеко разрослась опухоль, успела ли она поразить уже оба яичника.
- Проявилась ли уже инфильтрация органов в брюшной полости.
- Есть ли у больной асцит.
- Пошли ли метастазы в печень или лимфатические узлы.
- Есть ли в плевральной полости жидкость.
МРТ или магнитно-резонансная томография является нечастым способом для диагностики рака яичников. Но все же в некоторых случаях она используется. Благодаря довольно мощному магниту аппарат создает особые радиоволны, которые заменяют рентгеновские лучи. Энергия этих радиоволн поглощается тканями и после этого высвобождается самыми разными способами (в зависимости от типа ткани). Радиоволны, которые были высвобождены радиоволнами, выводятся на экран компьютера в виде картинки.
Процедура лапароскопии основывается на введении очень тонкой трубки с лампой на конце, благодаря которой можно без проблем осмотреть в деталях оба яичника. Для того, чтобы ввести эту трубочку, необходимо сделать маленький разрез внизу живота. На монитор компьютера выводится изображение того органа, который проверяется в данный момент. Благодаря лапароскопии при раке яичников врач может определить, насколько распространилась опухоль. Также этот метод позволяет продумать операцию до мелочей. Через разрез в брюшине можно также взять небольшую часть ткани для проведения биопсии.
источник