Опухолевые маркеры или онкомаркеры являются специфическими молекулами, которые производятся в нашем организме в ответ на рак или при некоторых других условиях.
Повышенный уровень онкомаркеров может свидетельствовать о продолжающемся онкологическом процессе. Онкомаркеры помогают в диагностике и мониторинге онкологических заболеваний. В некоторых случаях маркеры способствуют ранней диагностике рака.
Онкомаркеры представляют собой молекулы, циркулирующие в крови. Присутствие их само по себе не указывает на наличие онкологического заболевания, пока их количество в крови не превышает норму. Повышенные уровни опухолевых маркеров также не обязательно означают наличие карциномы. Более высокими концентрациями определенных маркеров сопровождаются воспалительные заболевания, такие как болезни печени, почек и поджелудочной железы. Тем не менее, повышение онкомаркеров должно всегда приводить к дополнительному обследованию, чтобы исключить злокачественный процесс.
Как сдавать кровь на онкомаркеры?
Для анализа берут венозную кровь приблизительно 5 мл. Никакой специальной подготовки не требуется. Желательно сдавать анализ на онкомаркеры в здоровом состоянии (при отсутствии вирусных заболеваний, воспаления или гриппа).
Можно ли доверять результатам и всегда ли повышение онкомаркера в крови говорит о злокачественном новообразовании?
Ответ на этот вопрос — нет.
В настоящее время нет ни одного маркера, который со 100% гарантией может диагностировать раковую опухоль. Существуют 2 термина, характеризующих онкомаркеры — чувствительность и специфичность.
- Чувствительность показывает сколько случаев рака в процентах анализ на онкомаркер смог обнаружить. Чем чувствительность выше, тем точнее диагностика.
- Специфичность показывает насколько точно анализ смог обнаружить определенный вид раковой опухоли. Т.е. говоря простым языком, случаи, когда анализ показал повышение онкомаркера, а пациент оказался здоров, или болен другим онкологическим заболеванием или у него доброкачественная опухоль. Понятно, что чем выше специфичность анализа, тем больше можно доверять результату.
Онкомаркеры используются в сочетании с другими тестами (сканирование, биопсия и т.д.) для диагностики заболевания у пациента с симптомами, подозрительными на злокачественность. Есть несколько показателей, расшифровка которых может помочь врачам определить прогноз и лечение.
Онкомаркеры существуют в форме различных веществ: ферментов, антигенов, белков и гормонов. Различные опухоли производят различные онкомаркеры. Иногда опухоль выделяет несколько маркеров, иногда один и тот же маркер может быть характерен для некоторых форм карциномы. Например, CA-19,9 может быть маркером рака поджелудочной железы и желудка. Однако существует ряд онкомаркеров, однозначно свидетельствующих о конкретных видах злокачественных опухолей.
Онкомаркеры полезны в профилактике злокачественных опухолей
Известно, что рак обнаруженный на ранней стадии почти на 100 процентов излечим. Вот почему очень важно получить ранний сигнал о начале онкологического заболевания.
Существуют онкомаркеры для женщин, онкомаркеры для мужчин, а также ряд опухолевых маркеров подходящих для пациентов обоих полов.
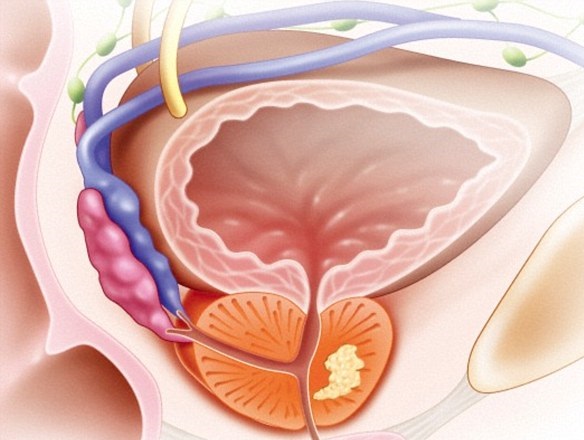
ПСА — простатспецифический антиген, онкомаркер простаты
Определение уровня этого антигена в крови мужчины должны делать после 40 лет, особенно те, кто имел даже небольшую гиперплазию предстательной железы (простаты). Повышение уровня антигена до высоких цифр почти однозначно указывает на рак простаты.
Однако он может быть повышен и при доброкачественной гипертрофии предстательной железы), простатите, травме предстательной железы.
источник
Проблемы раннего выявления раковых заболеваний актуальны для многих стран мира, и данные статистики о количестве этих опасных для жизни недугов возрастают ежегодно. По информации большинства источников в мире, каждый год выявляется около 10 млн онкобольных, а ежегодный прирост таких опасных диагнозов составляет около 15%. Неутешительна и статистика о количестве заболевавших раком в России, Украине, Беларуси и других странах бывшего СССР. Ежегодно только в России выявляется около 500 тысяч больных (и эта цифра отражает только точно установленный диагноз) со злокачественными опухолями и 300 тыс. больных умирает из-за последствий онкопатологий. Не в нашу пользу и цифры о выживаемости онкобольных в России: около 40%. Такие устрашающие цифры сопоставимы только с малоразвитыми странами Африки и Азии, а в странах с развитой медициной они составляют около 60-64%.
Неутешительная статистика онкопатологий связана со многими факторами: стадия опухолевого процесса, на которой была выявлена опухоль, вид новообразования, материальное обеспечение больного, профессионализм онкологов и др. Однако наиболее решающим моментом в лечении любого онкозаболевания является своевременность его выявления именно на ранних стадиях – I-II. Именно поэтому ранняя диагностика раковых патологий является актуальной для многих стран проблемой, ведь больше шансов на выздоровление получают именно те больные, которые начали лечение злокачественной опухоли на начальной стадии.
Одной из методик диагностики для раннего выявления и мониторинга процесса лечения раковых заболеваний являются анализы крови на онкомаркеры. Сегодня этот вид исследования крови может назначаться больному как в процессе диагностики, так и на стадии терапии. Оценивать их достоверность всегда должен опытный онколог, т. к. небольшое повышение их показателей возможно и при ряде неонкологических заболеваний. Тем не менее, онкомаркеры являются важным и нужным методом обследования, но подходить к их назначению пациентам необходимо всегда взвешенно и оправданно. В этой статье мы ознакомим вас с информацией о видах анализов на онкомаркеры и целях их назначения в процессе диагностики и лечения.
Онкомаркеры – это особые белки, которые продуцируются клетками различных новообразований, клетками, находящимися вблизи от опухоли или организмом в ответ на развитие опухолевого процесса. По своему количеству и составу они в значительной мере отличаются от тех веществ, которые присутствуют в теле здорового человека, и анализы на онкомаркеры позволяют выявить происходящие опасные изменения в организме. Как правило, исследование проводится методом иммуноферментного анализа крови, и полученные результаты позволяют определить стадию развития болезни. Некоторые из онкомаркеров в незначительных количествах находятся в организме и здоровых людей, но их резкое повышение всегда свидетельствует о начале развития или прогрессировании патологического процесса.
Сегодня специалистам известно около 200 онкомаркеров, и 11 из них рекомендованы Всемирной Организацией Здравоохранения для проведения диагностики и лечения раковых опухолей. Благодаря этому способу обследования стало возможным выявлять и контролировать лечение таких опасных онкологических заболеваний как рак яичников, предстательной железы, органов пищеварительного тракта, кожи, молочной железы и др. Устойчивое снижение показателей анализов на онкомаркеры после начала химиотерапии указывает на эффективность тактики лечения, а отсутствие изменений – о невосприимчивости опухоли к проводимому лечению и необходимости изменения его тактики.
Исследование образцов крови на онкомаркеры позволяет:
- отличить злокачественное новообразование от доброкачественного;
- опровергнуть или подтвердить наличие опухолевого процесса наряду с другими методиками диагностики;
- диагностировать наличие метастазов;
- оценить продуктивность лечения путем сравнения уровня онкомаркеров до начала и после проведенной терапии;
- проводить контроль эффективности лечения после его завершения и своевременно выявлять рецидив онкопроцесса.
Этот вид исследования в ряде случаев дает реальную возможность предотвратить развитие опухоли, если ее рост выявляется на «нулевой» стадии (за 1-6 месяцев раньше, чем другие методики обследования). В последние годы эта разновидность анализов стала применяться намного чаще именно в диагностике раковых недугов, т. к. во многих случаях только этот анализ позволяет заподозрить начало развития опухоли еще в тот период, когда при помощи рентгенографии, УЗИ или МРТ еще невозможно выявить раковые клетки.
Отличительной особенностью этих анализов является тот факт, что некоторые из онкомаркеров связаны только с одним типом ракового новообразования, а другие могут указывать на опухолевые процессы в разных органах. Кроме этого, чувствительность показателей может быть различной при разных типах опухолей одного и того же органа. Именно поэтому этот вид диагностики не является скрининговым, и его применение наиболее эффективно в сочетании с другими видами исследований и проведении комплекса анализов различных онкомаркеров.
Как и у всякой диагностической методики, у анализа на онкомаркеры есть свои достоинства и недостатки. Достоинства анализа заключаются в простоте проведения исследования и возможности выявления опухоли или ее рецидива на самых ранних этапах. Однако на основании только анализа на онкомаркеры нельзя с достоверной точностью поставить диагноз, т. к. он не всегда обладает высокой чувствительностью и специфичностью. Иногда повышение уровня онкомаркеров может указывать на развитие кистозных и доброкачественных опухолей, новообразований в других органах, инфекционных или хронических заболеваний. Именно поэтому этот вид обследования всегда проводится в комплексе с другими инструментальными и лабораторными методиками диагностики рака.
Готовясь сдать анализ на онкомаркеры, всегда следуйте рекомендациям врача, который выдал вам направление. В качестве биологического материала для проведения этого исследования используется кровь из вены. Общие рекомендации по подготовке к сдаче анализа на маркеры рака следующие:
- При признаках любого воспалительного процесса или менструации обязательно сообщить о них врачу, т. к. под воздействием этих факторов показатели анализа могут быть повышены, и исследование будет малоинформативным. Анализ в таких случаях лучше сдать через 5-6 дней после устранения воспалительного процесса или после окончания месячных.
- Отказаться от приема алкогольных напитков за 24 часа до сдачи анализа.
- Кровь лучше сдавать в утренние часы, т. к. забор биоматериала должен выполняться натощак (после последнего приема пищи должно пройти не менее 8 часов).
- Анализы на онкомаркеры – основной принцип этого исследования заключается в сдаче серии тестов образцов крови – лучше сдавать в одной и той же лаборатории, т. к. разные реактивы для их проведения имеют различную чувствительность, и врачу будет сложно провести мониторинг результатов.
- Помните о том, что правильно оценивать результаты анализов может только врач.
Результаты анализов можно получить через 1-2 дня после сдачи крови.
Периодичность сдачи анализов определяется врачом индивидуально для каждого пациента. Как правило, тем больным, которые проводили радикальное лечение рака, такое исследование рекомендуется проходить 1 раз каждые 3-4 месяца.
Контроль уровня онкомаркеров показан:
- при наличии неблагоприятной наследственности (т. е. если у нескольких членов семьи выявляется рак определенной локализации);
- при необходимости уточнения диагноза (в комплексе с другими методами диагностики опухолей);
- при необходимости контроля эффективности лечения онкопатологий;
- при необходимости предупреждения рецидива опухоли после проведенного лечения.
Основными онкомаркерами, которые используются в скрининговых программах обследования пациентов с высоким риском онкопатологии, являются:
Этот онкомаркер является предвестником новообразований предстательной железы. Данный анализ входит в программу обследования на рак предстательной железы, и онкологи рекомендуют мужчинам сдавать его ежегодно после 40 лет.
Нормальные показатели анализа общего PSA зависят от возраста. Для мужчин 40-49 лет они составляют 2,5 нг/мл, 50-59 лет – 3,5 нг/мл, 60-69 лет – 4,5 нг/мл, старше 70 лет – 6,5 нг/мл. Если показатели этого анализа умеренно повышены, то мужчине необходимо стать анализ на свободный PSA, который является более специфичным.
Следует учитывать и тот факт, что показатели анализов на PSA могут быть повышены не только при раке простаты, но и при аденоме предстательной железы, простатите или даже после обычного массажа простаты. Для уточнения этих диагнозов больному назначаются другие виды диагностических исследований, позволяющих с точностью поставить диагноз.
В норме показатели этого онкомаркера составляют у небеременных женщин менее 5,3 мМЕ/мл, у мужчин – менее 2,5 мМЕ/мл. Этот анализ часто назначается онкологами совместно с анализом на онкомаркер АФП для выявления вероятности рака яичка и яичников. При раке яичка наблюдается повышение показателей обеих онкомаркеров, а при раке яичников – значительно повышается АФП. Показатели этого онкомаркера могут повышаться при других раковых заболеваниях (рак матки, рак желудка, рак кишечника, рак печени), беременности и у женщин в периоде менопаузы, у которых наблюдается миома матки. Именно поэтому для дифференцирования диагноза данный анализ проводится в комбинации с другими видами обследования.
Данный анализ используется онкологами для диагностики и оценки эффективности лечения рака печени и герминогенных новообразований, и акушерами-гинекологами для выявления у плода нарушений развития и хромосомных дефектов. В норме показатели АФП мужчин и небеременных женщин составляет менее 15 МЕ/мл, а при беременности его нормальные показатели зависят от срока беременности.
Повышение уровня АФП у мужчин и небеременных женщин может наблюдаться при злокачественных новообразованиях:
- первичный и метастатический рак печени;
- яичников;
- эмбриональный рак;
- толстой кишки;
- поджелудочной железы;
- легких;
- бронхов;
- молочной железы.
Повышение уровня этого маркера рака может наблюдаться и при таких доброкачественных заболеваниях:
Для диагностики плода и беременности акушеры-гинекологи проводят этот анализ совместно с анализами крови на эстриол и ХГ. Повышение уровня АФП может указывать на:
- многоплодную беременность;
- пороки развития плода;
- незаращение передней брюшной стенки у плода;
- анэнцефалию плода;
- некроз печени у плода и др.
Сниженный уровень этого онкомаркера указывает на:
- высокий риск генетических патологий у плода (например, на синдром Дауна);
- ложную беременность;
- начинающийся выкидыш.
Незначительно сниженный уровень АФП указывает на фетоплацентарную недостаточность.
Этот онкомаркер является основным маркером рака яичников и его метастазов. В норме его показатели не превышают 0-30 МЕ/мл.
В связи с тем, что повышение показателей данного онкомаркера может происходить при разных заболевания, его не используют как самостоятельный метод диагностики, и его проведение является только первым шагом, который может указать на развитие злокачественного новообразования. При повышении уровня Са-125 пациенту назначается более углубленное обследование для выявления причин отклонения его показателей от нормы.
Повышение уровня онкомаркера Са-125 может выявляться при раковых заболеваниях:
- яичников;
- матки;
- молочных желез;
- желудка;
- поджелудочной железы;
- печени.
Незначительное повышение уровня Са-125 может выявляться при таких доброкачественных заболеваниях:
Уровень Са-125 может повышаться при месячных, и такой его показатель будет являться физиологичным и не требующим лечения.
Остальные онкомаркеры обладают более низкой чувствительностью и не применяются в диагностических программах скрининга онкозаболеваний. Они используются врачами только в конкретных клинических ситуациях при необходимости подтверждения диагноза на одном из этапов обследования опухолевого процесса или в процессе контроля эффективности лечения после терапии онкопроцесса.
К таким онкомаркерам относят:
- Са-15-3 – для оценки эффективности лечения и течения опухолевого процесса при раке молочных желез;
- Са-19-9 – для оценки эффективности лечения рака поджелудочной железы, желудка, желчевыводящих путей и желчного пузыря;
- РЭА (раково-эмбриональный антиген) – маркер распространения колоректального рака и рецидивов рака молочных желез;
- В2М – маркер множественной миеломы, некоторых лимфом, хронического лимфолейкоза;
- кальциотонин – маркер рака щитовидной железы;
- А(CgF) – маркер нейроэндокринных опухолей;
- BCR-ABL – маркер хронического миелолейкоза;
- фрагменты цитокератина 21-1 – маркер рака легких;
- иммуноглобулины – маркеры множественной миеломы и макроглобулинемии Вальденстрема;
- UBC – маркер рака мочевого пузыря;
- HE-4 – маркер рака яичников;
- SCC – маркер-антиген плоскоклеточной карциномы шейки матки;
- NSE – маркер для прогноза при мелкоклеточном раке легких;
- Cyfra 21-1 – маркер для прогноза при немелкоклеточном раке легких;
- лактатдегидрогеназа – маркер герминогенных опухолей.
При качественном выполнении и интерпретации результатов анализов на онкомаркеры в большинстве случаев они являются показательными. Значительное превышение их нормы указывает на развитие в организме человека опухоли в том или ином органе. Однако отклонения от нормы не всегда говорят о развитии ракового новообразования.
В некоторых случаях возрастание показателей уровня онокмаркера может указывать на наличие нарушений, которые не являются раковыми заболеваниями. Иногда повышение норм указывает на развитие доброкачественных опухолей, для лечения которых не требуется «тяжелая артиллерия». Кроме этого, повышение норм онкомаркеров может выявляться при различных вирусных и инфекционных заболеваниях – в таких случаях говорят о варианте ложного результата.
Из всей полученной вами в этой статье информации можно сделать вывод о том, что анализы на онкомаркеры не могут быть панацеей в диагностике рака, но являются отличным дополнением в ранней диагностике этого недуга и активно применяются для оценки эффективности лечения онкопатологий. Расшифровывать их результаты всегда должны опытные специалисты, и для подтверждения такого недуга как рак всегда должно проводиться комплексное и всестороннее обследование пациента.
источник
Анализ крови на онкомаркеры – одно из самых популярных исследований, которые люди назначают себе «на всякий случай». Почему этого делать нельзя, и какие диагностические методы на самом деле помогают выявить рак на ранней стадии, рассказывает онколог ЕМС, д.м.н. Гелена Петровна Генс.
Гелена Петровна, можно ли с помощью онкомаркеров диагностировать рак на ранней стадии?
Действительно, у многих пациентов существует устойчивая вера в то, что опухолевые клетки выделяют определенные вещества, которые циркулируют в крови с момента зарождения новообразования, и достаточно периодически сдавать анализ крови на онкомаркеры, чтобы удостовериться, что рака нет.
Есть множество материалов в интернете на эту тему, которые содержат, к сожалению, абсолютно ложные утверждения о том, что проверяя кровь на онкомаркеры, возможно обнаружить заболевание на ранней стадии.
На самом деле использование онкомаркеров для достоверного выявления рака не показало своей эффективности ни в одном исследовании, соответственно, они не могут быть рекомендованы для первичной диагностики онкологических заболеваний.
Далеко не всегда значения онкомаркеров коррелируют с заболеванием. Для примера приведу случай из своей практики: недавно у меня проходила лечение пациентка – молодая женщина, у которой был диагностирован метастатический рак молочной железы, при этом значения онкомаркера CA 15.3 оставались в пределах нормы.
В диагностике есть два критерия, которыми мы оцениваем любое исследование – это чувствительность и специфичность. Маркеры могут быть высокочувствительными, но низкоспецифичными. Это говорит о том, что их повышение может зависеть от целого ряда причин, совершенно не связанных с онкологическими заболеваниями. Например, маркер рака яичников CA 125 может быть повышен не только при опухолях или воспалительных заболеваниях яичников, а, например, при нарушении функции печени, воспалительных заболеваниях шейки матки и самой матки. Часто при нарушениях функции печени повышается раковоэмбриональный антиген (РЭА). Таким образом, значения онкомаркеров зависят от целого ряда процессов, в том числе и воспалительных, которые могут происходить в организме.
При этом бывает так, что незначительное повышение онкомаркера служит началом для старта целого ряда диагностических процедур вплоть до такого небезвредного исследования, как позитронно-эмиссионная томография (ПЭТ/КТ), и как выясняется впоследствии, эти процедуры были совсем не нужны этому пациенту.
Онкомаркеры в основном используются для мониторинга течения заболевания и оценки эффективности лекарственной терапии опухолевых заболеваний. В том случае, если изначально при установлении диагноза у пациента было обнаружено повышение онкомаркера, в дальнейшем с его помощью мы можем отслеживать, как проходит лечение. Часто после операции или проведенного химиотерапевтического лечения мы видим, как уровень маркера с нескольких тысяч единиц буквально «обваливается» до нормальных значений. Его повышение в динамике может говорить о том что, произошел либо рецидив опухоли, либо оставшаяся, как говорят врачи, – «резидуальная» опухоль проявила резистентность к лечению. Наряду с результатами других исследований это может послужить для врачей сигналом о том, что следует подумать о смене тактики лечения и о дальнейшем полном обследовании пациента.
Существуют исследования для выявления некоторых видов рака, которые показали свою надежность и действенность в больших эпидемиологических исследованиях и рекомендуются для применения в скрининговом режиме.
Так, например, Специальная комиссия США по профилактике заболеваний (United States Preventive Service Task Force — USPSTF) по результатам недавних клинических исследований рекомендует проведение низкодозовой компьютерной томографии для скрининга рака легкого. Низкодозовая КТ рекомендуется людям в возрастной группе от 55 до 80 лет и которые при этом имеют 30-летнюю историю курения или бросили курить не более, чем 15 назад. На сегодняшний день это самый точный метод для раннего выявления рака легкого, эффективность которого подтверждена с точки зрения доказательной медицины.
Ни рентгеновское исследование, ни тем более флюорография органов грудной клетки, которые применялись ранее, не могут заменить низкодозовую КТ, так как их разрешающая способность позволяет выявить только крупноочаговые образования, которые свидетельствуют о поздних стадиях онкологического процесса.
При этом взгляды на некоторые виды скрининга, которые массово применялись в течение нескольких десятилетий, сегодня пересматриваются. Например, раньше мужчинам врачи рекомендовали сдавать анализ крови на ПСА для скрининга рака простаты. Но последние исследования показали, что уровень ПСА не всегда служит надежным основанием для начала диагностических мероприятий. Поэтому сейчас мы рекомендуем сдавать ПСА только после консультации с урологом.
Для скрининга рака молочной железы рекомендации остаются прежними – для женщин, не входящих в группу риска по раку молочной железы, обязательная маммография после 50 лет раз в два года. При повышенной плотности тканей молочной железы (встречается примерно у 40% женщин) необходимо дополнительно к маммографии проводить УЗИ молочных желез.
Еще одно очень распространенное онкологическое заболевание, которое может быть выявлено с помощью скрининга – рак кишечника.
Для выявления рака кишечника рекомендуется колоноскопия, которую достаточно проводить раз в пять лет, начиная с 50 лет, в том случае если нет жалоб и отягощенной наследственности по данному заболеванию. По желанию пациента обследование может быть проведено под анестезией и не доставить никаких неприятных ощущений, при этом оно является самым точным и эффективном методом диагностики колоректального рака.
Сегодня существуют и альтернативные методики: КТ-колонография, или «виртуальная колоноскопия», позволяет провести исследование толстой кишки без введения эндоскопа — на компьютерном томографе. Метод обладает высокой чувствительностью: 90% при диагностике полипов более 1 см при продолжительности исследования около 10 минут. Ее можно рекомендовать тем, кто уже ранее проходил традиционную скрининговую колоноскопию, которая не выявила никаких отклонений.
Скрининг, который начинается в более раннем возрасте – это скрининг на рак шейки матки. Мазок на онкоцитологию (ПАП-тест), по американским рекомендациям, необходимо сдавать с 21 года. Кроме того, необходимо сдавать тест на вирус папилломы человека (ВПЧ), так как длительное носительство определенных онкогенных типов ВПЧ ассоциируется с высоким риском развития рака шейки матки. Надежным методом защиты от рака шейки матки является вакцинация девочек и молодых женщин против ВПЧ.
К сожалению, в последнее время увеличивается заболеваемость раком кожи и меланомой. Поэтому желательно показывать так называемые «родинки» и другие пигментные образования на коже дерматологу раз в год, особенно если вы находитесь в группе риска: у вас светлая кожа, были случаи заболевания раком кожи или меланомой в семье, были случаи солнечных ожогов, или вы любитель посещать солярии, которые, кстати, запрещены в некоторых странах к посещению до 18 лет. Доказано, что два и больше эпизодов солнечных ожогов кожи повышают риск возникновения рака кожи и меланомы.
К самоосмотрам у специалистов отношение скептическое. Например, самоосмотр молочных желез, который так пропагандировали раньше, не доказал своей эффективности. Теперь это считается вредным, потому что усыпляет бдительность и не позволяет вовремя провести диагностику. Так же и осмотром кожи. Лучше, если его проведет дерматолог.
К счастью, большинство онкозаболеваний не передаются по наследству. Из всех видов рака только около 15% являются наследственными. Яркий пример наследственного рака – это носительство мутаций в антионкогенах BRCA 1 и BRCA 2, которое связано с повышенным риском рака молочной железы и в меньшей степени с раком яичников. Всем хорошо известна история Анжелины Джоли, мама и бабушка которой умерли от рака молочной железы. Таким женщинам необходимо регулярно наблюдаться и проходить обследования молочной железы и яичников, чтобы предотвратить развитие наследственного рака.
Остальные 85% опухолей — это опухоли, которые возникают спонтанно, не зависят от какой-либо наследственной предрасположенности.
Однако если в семье несколько кровных родственников страдали онкологическими заболеваниями, мы говорим о том, что их дети могут иметь сниженную способность к метаболизму канцерогенных веществ, а также к репарации ДНК, то есть к «починке» ДНК, если говорить упрощенно.
К основным факторам риска можно отнести работу на вредных производствах, курение, частое (более трех раз в неделю) и длительное употребление алкоголя, ежедневное употребление красного мяса, постоянное употребление пищи, которая прошла термическую обработку, была заморожена и продается в готовом к употреблению виде. Такая пища бедна волокнами, витаминами и другими необходимыми человеку веществами, что может вести к повышенному риску возникновения, например, рака молочной железы. Курение — это один из наиболее распространенных и грозных факторов риска – оно приводит не только к раку легких, но и раку пищевода, желудка, мочевого пузыря, опухолей головы и шеи: раку гортани, раку слизистой щеки, раку языка и т.д.
Для рака кожи и меланомы, как мы уже упоминали, фактором риска является пребывание на солнце до солнечных ожогов.
Длительное употребление гормональных препаратов, например, заместительной гормональной терапии, более 5 лет и не под наблюдением врачей, может вести к повышению риска заболевания раком молочной железы и раком матки у женщин, поэтому прием таких препаратов должен проводиться под строгим контролем маммолога и гинеколога.
Как мы уже упоминали выше, фактором риска могут являться и вирусы, в том числе онкогенные типы вируса ВПЧ, которые приводят к раку половых органов и раку полости рта. Некоторые неканцерогенные вирусы могут также являться факторами риска. Например, вирусы гепатита B и C: они не вызывают напрямую рак печени, но приводят к хроническому воспалительному заболеванию печени – гепатиту, и через 15 лет у пациента с хроническим гепатитом B и C может развиться гепатоцеллюлярный рак.
Если есть факторы риска, или человек чувствует беспокойство, лучше проконсультироваться с врачом-онкологом. Чего точно не стоит делать – назначать обследования самому себе. Вы можете получить массу ложноположительных и ложноотрицательных результатов, которые усложнят Вашу жизнь и могут привести к стрессу, ненужным диагностическим процедурам и вмешательствам. Конечно, если вдруг появились тревожные симптомы, то проконсультироваться с онкологом нужно обязательно, независимо от рисков.
На консультации мы задаем очень много вопросов, нас интересует все: образ жизни, стаж курения, употребление алкоголя, частота стрессов, характер питания, аппетит, индекс массы тела, наследственность, условия работы, как пациент спит ночью и др. Если это женщина, важен гормональный статус, репродуктивный анамнез: во сколько лет появился первый ребенок, сколько было родов, кормила ли женщина грудью и т.д. Пациенту может показаться, что эти вопросы не имеют отношения к его проблеме, но для нас они важны, они позволяют составить индивидуальный портрет человека, оценить риски развития у него тех или иных онкологических заболеваний и назначить именно тот комплекс обследований, который ему необходим.
источник
Заболеваемость злокачественными новообразованиями – одна из серьёзных проблем, стоящих перед человечеством. Невзирая на постоянное прогрессирующее развитие практической медицины, заболеваемость опухолевыми процессами занимает одно из ведущих мест в общей структуре медицинских проблем.
Причины, ведущие к увеличению роста рака среди людей разнообразны. Во многом рост опухолей провоцирует экологическая обстановка, табакокурение, алкоголь и приём наркотических веществ, огромное количество канцерогенов в пище и быту, увеличение длительности жизни, малоподвижный образ жизни. Но заболеваемость злокачественными новообразованиями растёт и у молодёжи….
Можно ли обнаружить рак на ранних стадиях, или заподозрить его развитие, тенденции к образованию опухоли? Медицина ищет пути для ранней диагностики. На данном этапе имеется возможность определения начала опухолевого процесса по онкомаркерам – специфическим белкам, которые лабораторными методами можно обнаружить в крови и моче на доклинических стадиях болезненного процесса. Эти диагностические субстанции выделяются опухолевыми клетками.
Онкомаркеры – вещества белковой природы, которые можно обнаружить в крови или моче людей, имеющих раковую предрасположенность. Клетки опухолей выделяют онкомаркеры в кровь с момента начала развития новообразования, что определяет диагностику заболевания ещё на доклиническом этапе.
По величине значений онкомаркеров можно судить как о наличии опухолевого процесса, так и об эффекте лечения. Также динамическое наблюдение онкомаркеров позволяет определить самое начало рецидива болезни.
Обратите внимание: онкомаркеров на сегодняшний день известно уже более двухсот. Некоторые из них достаточно специфичны, это значит, что по значению анализа можно определить локализацию опухоли.
К увеличению значения онкомаркеров могут привести и заболевания неонкологической природы.
Основное значение в практике имеет около 20-ти наименований онкомаркеров.
Анализ должен назначить обязательно врач.
Пациенту перед сдачей нужно соблюдать определённые правила:
- кровь необходимо сдавать в утренние часы (не ранее 8-12 часов после последнего приёма пищи);
- за трое суток до сдачи анализа обязательно исключаем алкоголь, курение, пищу богатую жирами. Также следует воздержаться от маринованных и копчёных продуктов;
- важно, чтобы накануне пациент не подвергал себя физическим перегрузкам;
- перед сдачей анализа не следует принимать лекарств, кроме необходимых по жизненным показаниям (после совета с врачом);
- при сдаче некоторых анализов следует исключить половые контакты в течение времени, указанного врачом.
АФП (альфа-фетопротеин, alfa-Fetoprotein)
Этот онкомаркер по химической структуре является гликопротеином и аналогичен альбумину.
Норма: до 10 нг/мл, (8 МЕ/мл), содержание выше 10 МЕ/мл – показатель патологии.
Для перевода единиц результата анализа можете воспользоваться формулами:
нг/мл =МЕ/мл х 1,21 или МЕ/мл= нг/мл х 0,83
При опасных показателях этого маркера следует подозревать:
- опухоль печени (гепато-целлюлярная карцинома);
- метастатические поражения ткани печени при первичном очаге в молочных железах;
- раке бронхов и легких, желудочно-кишечного тракта (рак прямой и сигмовидной кишки);
- опухолевые процессы в яичниках у женщин и в яичках у мужчин.
Другие заболевания, при которых может повышаться уровень АФП:
- цирротические процессы печени;
- воспаления печени (гепатиты), как в острой, так и в хронической формах;
- патологии, сопровождающиеся хронической почечной недостаточностью;
- во время беременности при развитии пороков плода.
Место локализации АФП:
- плазма крови;
- желчь;
- плевральная жидкость;
- амниотическая жидкость;
- асцитическая жидкость (находящаяся в брюшной полости).
РЭЯ является неспецифическим маркером. Вырабатывается формирующимися клетками пищеварительных путей плода. У взрослых людей определяется в минимальных количествах.
Норма: до 5 нг/мл (по некоторым данным – до 6,3 нг/мл).
Обратите внимание: незначительное увеличение РЭА наблюдается у курильщиков.
Если уровень РЭА выше 20 нг/мл то следует подозревать у пациента:
- злокачественную опухоль желудочно-кишечного тракта (желудка, толстого кишечника, прямой кишки);
- злокачественный процесс молочной железы;
- новообразования простаты, репродуктивной системы мужчин и женщин, щитовидной железы;
- метастатические процессы, находящиеся в печени и костных образованиях.
Если уровень РЭА – до 10 нг/мл, то имеется вероятность наличия у пациента:
- патологических процессов в печени (воспалений, цирроза);
- полипов кишечника, болезни Крона;
- заболеваний поджелудочной железы;
- туберкулезного процесса, воспаления лёгких (пневмонии), муковисцидоза;
- послеоперационного метастатического процесса.
Углеводный антиген 125, онкомаркер рака яичника.
При увеличении показателя выше 35 Ед/мл в 90% случаев обнаруживается рак яичников.
Повышенный уровень CA 125, более 30 МЕ/мл может указывать на злокачественные заболевания:
- женских половых органов (яичников – в большинстве случаев, реже рака эндометрия (внутреннего слоя матки), фаллопиевых труб;
- органов дыхания (менее специфично);
- органов желудочно-кишечного тракта и поджелудочной железы.
В более редких случаях СА 125 обнаруживается при неонкологических процессах:
- эндометриозе – чрезмерном разрастании внутреннего слоя матки;
- адемомиозе – прорастании внутреннего слоя матки в мышечную ткань;
- во время месячных и при беременности;
- при воспалениях женских половых органов;
- воспалительных заболеваниях печени.
Муциноподобный гликопротеин (углеводный антиген 15-3) относится к онкомаркерам неопластических (опухолевых) процессов, возникающих в молочной железе.
Норма: 9,2-38 Ед/л , в некоторых лабораториях – 0-22 ЕД/мл
Обратите внимание: в 80% случаев рака молочной железы у женщин, который дал метастазы, этот онкомаркер увеличен.
Содержание СА 15-3 информативно для контроля проводимого лечения.
Применяется для диагностики:
- карциномы молочной железы;
- бронхокарциномы;
- рака органов ЖКТ и печеночно-билиарной системы;
- в поздних стадиях рака женских половых органов.
Также показатель СА 15-3 может подняться при:
- доброкачественных новообразованиях и воспалительных болезнях молочных желез;
- цирротических печеночных процессах;
- как физиологический «всплеск» во 2-й половине беременности;
- некоторых аутоимунных процессах.
Онкомаркер является углеводным антигеном 19-9 (СА 19-9), при помощи которого проводят раннюю диагностику новообразований желудочно-кишечного тракта.
Наиболее информативен анализ при опухолях поджелудочной железы. Специфичность в этом случае высока и составляет 82%. При опухолевых проблемах желчевыводящей системы и печени специфичен в 72% случаев.
Концентрация 40 МЕ/мл и выше считается опасной.
Онкомаркер СА 19-9 позволяет определить:
- злокачественные процессы ЖКТ (рак желудка, кишечника);
- рак печени, желчного пузыря и желчевыводящих протоков;
- рак женских половых органов и молочных желез;
- рак мочевого пузыря.
Среди процессов неопухолевой природы СА 19-9 повышается в случае:
- воспалительных изменений и цирротических процессов при заболеваниях печени;
- болезнях желчевыводящих путей и желчного пузыря (холециститах, холангитах, желчекаменной болезни);
- муковисцидозе (поражение желез внешней секреции и проблем дыхания).
Углеводный антиген 72-4 наиболее информативен при определении рака желудка. В меньшем количестве случаев подтверждает достоверность развивающихся опухолевых процессов в легких и яичниках.
Увеличение значений выше нормы характерно для:
- злокачественных процессов ЖКТ (особенно желудка);
- рака яичников, матки, молочных желез;
- рака поджелудочной железы.
Повышенные значения также определяются при:
- воспалительных гинекологических процессах;
- кистах и фиброзных изменениях яичников;
- воспалительных и цирротических изменениях в печени;
- аутоимунных процессах в организме.
Онкомаркер Цитокератина 19 фрагмент (Cyfra 21-1) – самый специфичный в диагностике злокачественных процессов мочевого пузыря и одной из разновидностей рака легких (немелкоклеточного).
Обратите внимание: обычно его назначают одновременно с РЭА.
Значение Cyfra 21-1 увеличивается при:
- злокачественном новообразовании мочевого пузыря;
- раке бронхолегочной системы;
- злокачественных опухолях средостения.
Увеличенное значение онкомаркера Cyfra 21-1 может наблюдаться при хронических воспалительных процессах печени, почек, а также при фиброзных изменениях в ткани легких.
Белок, выделяемый тканью предстательной железы. Используется для определения аденомы и рака простаты, также для контроля лечения.
Увеличение значений ПСА наблюдается при:
- злокачественных процессах предстательной железы;
- инфекционных простатитах;
- аденоме предстательной железы;
Важно: после 50 лет всем мужчинам рекомендуется сдавать анализ ПСА один раз в год.
В крови определяется:
- связанный ПСА (с белками крови);
- свободный ПСА (не связан с белками крови).
Также учитывается суммарное содержание свободного и связанного ПСА – общий ПСА.
При злокачественном процессе свободный ПСА ниже чем при доброкачественном.
Более специфичный, чем СА 19-9 онкомаркер рака поджелудочной железы.
Определение онкомаркеров может назначаться как единичными анализами, так и комплексами, позволяющими получать более достоверные данные.
Одновременно могут применяться онкомаркеры при раке желудка, печени, молочной железы, мочевого пузыря и других органов.
Комплексы представлены в таблице.
Более подробную информацию об онкомаркерах и возможностях диагностики рака на начальных стадиях с их помощью вы получите, посмотрев видео-обзор:
Лотин Александр, медицинский обозреватель
65,429 просмотров всего, 2 просмотров сегодня
источник
Онкомаркеры – расшифровка анализов крови. Когда бывает повышенный и пониженный уровень онкомаркеров, выделяемых раковыми клетками (СА 125, СА 15-3, СА 19-9, СА 72-4, СА 242, НЕ4, ПСА, РЭА)
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Рассмотрим диагностическую значимость, специфичность к новообразованиям различных органов и показания к определению онкомаркеров, использующихся в клинической практике.
Уровень АФП в крови повышается при злокачественных опухолях яичек у мужчин, яичников у женщин и печени у представителей обоих полов. Также концентрация АФП повышена при метастазах в печень. Соответственно, показаниями к определению АФП являются следующие состояния:
- Подозрение на первичный рак печени или метастазы в печень (для различения метастазов от первичного рака печени рекомендуется одновременно с АФП определять уровень РЭА в крови);
- Подозрение на злокачественные новообразования в яичках мужчин или яичниках женщин (рекомендуется для повышения точности диагностики в комплексе с АФП определять уровень ХГЧ);
- Контроль эффективности проводимой терапии гепатоцеллюлярной карциномы печени и опухолей яичек или яичников (проводят одновременное определение уровней АФП и ХГЧ);
- Отслеживание состояния людей, страдающих циррозом печени, с целью раннего выявления рака печени;
- Контроль состояния людей, у которых имеется высокий риск развития опухолей половых органов (при наличии крипторхизма, доброкачественных опухолей или кист яичников и т.д.) с целью их раннего выявления.
Нормальными (не повышенными) считаются следующие значения АФП для детей и взрослых:
1.Дети мужского пола:
- 1 – 30 дни жизни – менее 16400 нг/мл;
- 1 месяц – 1 год – менее 28 нг/мл;
- 2 – 3 года – менее 7,9 нг/мл;
- 4 – 6 лет – менее 5,6 нг/мл;
- 7 – 12 лет – менее 3,7 нг/мл;
- 13 – 18 лет – менее 3,9 нг/мл.
2.Дети женского пола:
- 1 – 30 дни жизни – менее 19000 нг/мл;
- 1 месяц – 1 год – менее 77 нг/мл;
- 2 – 3 года – менее 11 нг/мл;
- 4 – 6 лет – менее 4,2 нг/мл;
- 7 – 12 лет – менее 5,6 нг/мл;
- 13 – 18 лет – менее 4,2 нг/мл.
3.Взрослые старше 18 лет – менее 7,0 нг/мл.
Вышеуказанные значения уровня АФП в сыворотке крови характерны для человека в отсутствии онкологических заболеваний. Если уровень АФП повышается больше возрастной нормы, это может свидетельствовать о наличии следующих онкологических заболеваний:
- Гепатоцеллюлярная карцинома;
- Метастазы в печень;
- Герминогенные опухоли яичников или яичек;
- Опухоли толстого кишечника;
- Опухоли поджелудочной железы;
- Опухоли легких.
Кроме того, уровень АФП выше возрастной нормы также может обнаруживаться при следующих неонкологических заболеваниях:
- Гепатиты;
- Цирроз печени;
- Закупорка желчевыводящих путей;
- Алкогольное поражение печени;
- Синдром телеангиэктазии;
- Наследственная тирозинемия.
Уровень ХГЧ повышается при карциномах яичника и яичек, хорионаденоме, пузырном заносе и герминомах. Поэтому в практической медицинеопределение концентрации ХГЧ в кровипроизводится при следующих состояниях:
- Подозрение на пузырный занос у беременной женщины;
- Новообразования в малом тазу, выявленные в ходе УЗИ (уровень ХГЧ определяют для отличения доброкачественной опухоли от злокачественной);
- Наличие длительно непрекращающегося после аборта или родовкровотечения (уровень ХГЧ определяют для выявления или исключения хорионкарциномы);
- Новообразования в яичках мужчин (уровень ХГЧ определяют для выявления или исключения герминогенных опухолей).
Нормальными (не повышенными) считаются следующие значения ХГЧ для мужчин и женщин:
1. Мужчины: менее 2 МЕ/мл в любом возрасте.
2.Женщины:
- Небеременные женщины репродуктивного возраста (до наступления менопаузы) – менее 1 МЕ/мл;
- Небеременные женщины в постменопаузе – до 7,0 МЕ/мл.
Повышение уровня ХГЧ выше возрастной и половой нормы является признаком наличия следующих опухолей:
- Пузырный занос или рецидив пузырного заноса;
- Хорионкарцинома или ее рецидив;
- Семинома;
- Тератома яичника;
- Опухоли органов пищеварительного тракта;
- Опухоли легких;
- Опухоли почек;
- Опухоли матки.
Кроме того, уровень ХГЧ может быть повышенным при следующих состояниях и неонкологических заболеваниях:
- Беременность;
- Менее недели назад была прервана беременность (выкидыш, аборт и т.д.);
- Прием препаратов ХГЧ.
Данный онкомаркер также является количественным, поскольку при отсутствии онкологических заболеваний, как правило, имеется в крови в невысокой концентрации, но при наличии опухоли его уровень резко повышается. При отсутствии опухолей повышенный уровень бета-2 микроглобулина наблюдается у детей первых трех месяцев жизни, у беременных женщин, на фоне активного воспалительного процесса, при аутоиммунных заболеваниях, реакциях отторжения трансплантата, диабетической нефропатии, а также при вирусных инфекциях (ВИЧ и ЦМВ).
Уровень бета-2 микроглобулина повышается при В-клеточной лимфоме, неходжкинской лимфоме и множественной миеломе, и поэтому определение его концентрации используется для прогнозирования течения заболевания в онкогематологии. Соответственно, в практической медицине определение уровня бета-2 микроглобулина производится в следующих случаях:
- Прогнозирование течения и оценка эффективности лечения миеломы, В-лимфом, неходжкинских лимфом, хронического лимфолейкоза;
- Прогнозирование течение и оценка эффективности терапии при раке желудка и кишечника (в сочетании с другими онкомаркерами);
- Оценка состояния и эффективности лечения у пациентов, страдающих ВИЧ/СПИД или перенесших пересадку органов.
Нормальным (не повышенным) считается уровень бета-2 микроглобулина для мужчин и женщин всех возрастных категорий 0,8 – 2,2 мг/л. 
- Множественная миелома;
- В-клеточная лимфома;
- Болезнь Вальденстрема;
- Неходжкинские лимфомы;
- Болезнь Ходжкина;
- Рак прямой кишки;
- Рак молочной железы;
- Наличие ВИЧ/СПИД у человека;
- Системные аутоиммунные заболевания (синдром Шегрена, ревматоидный артрит, системная красная волчанка);
- Гепатит;
- Цирроз печени;
- Болезнь Крона;
- Саркоидоз.
Кроме того, следует помнить, что прием Ванкомицина, Циклоспорина, Амфотерицина В, Циспластина и антибиотиков-аминогликозидов (Левомицетин и др.) также приводит к повышению уровня бета-2 микроглобулина в крови.
Представляет собой онкомаркер плоскоклеточного рака различной локализации. Уровень данного онкомаркера определяют для оценки эффективности терапии и выявления плоскоклеточного рака шейки матки, носоглотки, уха и легких. При отсутствии онкологических заболеваний концентрация антигена плоскоклеточной карциномы может также повышаться при почечной недостаточности, бронхиальной астме или патологии печени и желчевыводящих путей.
Соответственно, определение уровня антигена плоскоклеточной карциномы в практической медицине проводится для эффективности лечения рака шейки матки, легких, пищевода, области головы и шеи, органов мочеполовой системы, а также их рецидивов и метастазов.
Нормальной (не повышенной) для людей любого возраста и пола считается концентрация антигена плоскоклеточной карциномы в крови менее 1,5 нг/мл. Уровень онкомаркера выше нормы характерен для следующих онкологических патологий:
В частности, высокий уровень НСЕ характерен для рака легких и бронхов, нейробластомы и лейкоза. Умеренное повышение концентрации НСЕ характерно для неонкологических заболеваний легких. Поэтому определение уровня данного онкомаркера наиболее часто применяется для оценки эффективности терапии мелкоклеточной карциномы легких.
В настоящее время определение уровня НСЕ в практической медицине проводится в следующих случаях:
- Для различения мелкоклеточного и немелкоклеточного рака легких;
- Для прогноза течения, контроля эффективности терапии и раннего выявления рецидива или метастазов при мелкоклеточном раке легких;
- При подозрении на наличие карциномы щитовидной железы, феохромоцитомы, опухолей кишечника и поджелудочной железы;
- Подозрение на нейробластому у детей;
- В качестве дополнительного диагностического маркера семином (в сочетании с ХГЧ).
Нормальной (не повышенной) является концентрация НСЕ в крови менее 16,3 нг/мл для людей любого возраста и пола.
Повышенный уровень НСЕ наблюдается при следующих онкологических заболеваниях:
- Нейробластома;
- Ретинобластома;
- Мелкоклеточный рак легких;
- Медуллярный рак щитовидной железы;
- Феохромоцитома;
- Карциноид;
- Гастринома;
- Инсулинома;
- Глюкагонома;
- Семинома.
Кроме того, уровень НСЕ повышается больше нормы при следующих неонкологических заболеваниях и состояниях:
- Почечная или печеночная недостаточность;
- Туберкулез легких;
- Хронические заболевания легких неопухолевой природы;
- Курение;
- Гемолитическая болезнь;
- Поражения нервной системы травматического или ишемического происхождения (например, черепно-мозговые травмы, нарушения мозгового кровообращения, инсульты и т.д.);
- Слабоумие (деменция).
- Для отличения злокачественных опухолей от других объемных образований в легких;
- Для контроля эффективности терапии и выявления рецидивов рака легких;
- Для контроля течения рака мочевого пузыря.
Данный онкомаркер не применяется для первичного выявления рака легких у людей, имеющих высокий риск развития новообразования данной локализации, например, у заядлых курильщиков, у страдающих туберкулезом и т.д.
Нормальная (не повышенная) концентрация онкомаркера Cyfra CA 21-1 в крови у людей любого возраста и пола составляет не более 3,3 нг/мл. Повышенный уровень данного онкомаркера отмечается при следующих заболеваниях:
1.Злокачественные опухоли:
- Немелкоклеточная карцинома легких;
- Плоскоклеточная карцинома легких;
- Мышечно-инвазивная карцинома мочевого пузыря.
2.Неонкологические заболевания:
- Хронические заболевания легких (ХОБЛ, туберкулез и др.);
- Почечная недостаточность;
- Заболевания печени (гепатиты, циррозы и др.);
- Курение.
Представляет собой специфический маркер рака яичника и эндометрия. НЕ4 обладает большей чувствительностью в отношении рака яичников в сравнении с СА 125, особенно на ранних стадиях. Кроме того, концентрация НЕ4 не повышается при эндометриозе, воспалительных гинекологических заболеваниях, а также доброкачественных опухолях женской половой сферы, вследствие чего этот онкомаркер является высокоспецифическим именно для рака яичников и эндометрия. В силу таких особенностей НЕ4 является важным и точным маркером рака яичников, который позволяет выявить опухоль на ранних стадиях в 90% случаев.
Определение концентрации НЕ4 в практической медицине проводится в следующих случаях:
- Для отличения рака от новообразований неонкологической природы, локализованных в малом тазу;
- Ранняя скрининговая первичная диагностика рака яичников (определение НЕ4 производится на фоне нормального или повышенного уровня СА 125);
- Контроль эффективности терапии эпителиального рака яичников;
- Раннее выявление рецидивов и метастазов рака яичника;
- Выявление рака молочной железы;
- Выявление рака эндометрия.
Нормальными (не повышенными) являются следующие концентрации НЕ4 в крови у женщин различного возраста:
- Женщины младше 40 лет – менее 60,5 пмоль/л;
- Женщины 40 – 49 лет – менее 76,2 пмоль/л;
- Женщины 50 – 59 лет – менее 74,3 пмоль/л;
- Женщины 60 – 69 лет – менее 82,9 пмоль/л;
- Женщины старше 70 лет – менее 104 пмоль/л.
Повышение уровня НЕ4 больше возрастной нормы развивается при раке эндометрия и немуцинозных формах рака яичников.
Учитывая высокую специфичность и чувствительность НЕ4, выявление повышенной концентрации данного маркера в крови практически в 100% случаев свидетельствует о наличии рака яичников или эндометриоза у женщины. Поэтому если концентрация НЕ4 повышена, то следует как можно быстрее начать лечение онкологического заболевания.
- Контроль эффективности терапии, выявление рецидивов и метастазов меланомы;
- Уточнение глубины повреждения тканей мозга на фоне различных заболеваний ЦНС.
Нормальным (не повышенным) содержанием белка S-100 в плазме крови является концентрация менее 0,105 мкг/л.
Повышение уровня данного белка отмечается при следующих заболеваниях:
1.Онкологическая патология:
- Злокачественная меланома кожи.
2.Неонкологические заболевания:
- Повреждения тканей головного мозга любого происхождения (травматические, ишемические, после кровотечений, инсультов и т.д.);
- Болезнь Альцгеймера;
- Воспалительные заболевания любых органов;
- Интенсивные физические нагрузки.
Онкомаркер СА 72-4 также называется онкомаркером желудка, поскольку именно в отношении злокачественных опухолей этого органа он обладает наибольшей специфичностью и чувствительностью. В целом, онкомаркер СА 72-4 характерен для рака желудка, толстого кишечника, легких, яичников, эндометрия, поджелудочной железы и молочных желез.
Определение концентрации онкомаркера СА 72-4 в практической медицине проводится в следующих случаях:
- Для раннего первичного выявления рака яичников (в сочетании с маркером СА 125) и рака желудка (в сочетании с маркерами РЭА и СА 19-9);
- Контроль эффективности терапии при раке желудка (в сочетании с маркерами РЭА и СА 19-9), яичников (в сочетании с маркером СА 125) и раке толстой и прямой кишки.
Нормальной (не повышенной) является концентрация СА 72-4 менее 6,9 Ед/мл.
Повышенная концентрация онкомаркера СА 72-4 выявляется при следующих опухолях и неонкологических заболеваниях:
1.Онкологические патологии:
- Рак желудка;
- Рак яичников;
- Рак толстой и прямой кишки;
- Рак легких;
- Рак молочных желез;
- Рак поджелудочной железы.
2.Неонкологические заболевания:
- Эндометриоидные опухоли;
- Панкреатит;
- Цирроз печени;
- Доброкачественные опухоли органов пищеварительного тракта;
- Заболевания легких;
- Заболевания яичников;
- Ревматические заболевания (пороки сердца, ревматизм суставов и т.д.);
- Заболевания молочной железы.
Онкомаркер СА 242 также называется онкомаркером ЖКТ, поскольку он специфичен в отношении злокачественных опухолей органов пищеварительного тракта. Повышение уровня данного маркера выявляется при раке поджелудочной железы, желудка, толстой и прямой кишки. Для максимально точного выявления злокачественных опухолей желудочно-кишечного тракта онкомаркер СА 242 рекомендуется сочетать с маркерами СА19-9 (для рака поджелудочной железы и толстой кишки) и СА 50 (для рака толстой кишки).
Определение концентрации онкомаркера СА 242 в практической медицине проводится в следующих случаях:
- При наличии подозрения на рак поджелудочной железы, желудка, толстой или прямой кишки (СА 242 определяют в сочетании с СА 19-9 и СА 50);
- Для оценки эффективности терапии рака поджелудочной железы, желудка, толстой и прямой кишки;
- Для прогноза и раннего выявления рецидивов и метастазов рака поджелудочной железы, желудка, толстой и прямой кишки.
Нормальной (не повышенной) считается концентрация СА 242 менее 29 ед/мл.
Повышение уровня СА 242 наблюдается при следующих онкологических и неонкологических патологиях:
1.Онкологическая патология:
- Опухоль поджелудочной железы;
- Рак желудка;
- Рак толстой или прямой кишки.
2.Неонкологические заболевания:
- Заболевания прямой кишки, желудка, печени, поджелудочной железы и желчевыводящих путей.
Определение СА 15-3 в практической медицине проводится в следующих случаях:
- Оценка эффективности терапии карциномы молочной железы;
- Раннее выявление рецидивов и метастазов после лечения карциномы молочной железы;
- Для различения рака молочной железы и мастопатии.
Нормальное (не повышенное) значение онкомаркера СА 15-3 в плазме крови составляет менее 25 ед/мл.
Повышение уровня СА 15-3 выявляется при следующих онкологических и неонкологических патологиях:
1.Онкологические заболевания:
- Карцинома молочной железы;
- Карцинома бронхов;
- Рак желудка;
- Рак печени;
- Рак поджелудочной железы;
- Рак яичников (только на поздних стадиях);
- Рак эндометрия (только на поздних стадиях);
- Рак матки (только на поздних стадиях).
2.Неонкологические заболевания:
- Доброкачественные заболевания молочных желез (мастопатии и др.);
- Цирроз печени;
- Острый или хронический гепатит;
- Аутоиммунные заболевания поджелудочной железы, щитовидной железы и других эндокринных органов;
- Третий триместр беременности.
Определение концентрации СА 50 в практической медицине проводится в следующих случаях:
- Подозрение на рак поджелудочной железы (в том числе на фоне нормального уровня СА 19-9);
- Подозрение на рак толстой или прямой кишки;
- Контроль эффективности терапии и ранее выявление метастазов или рецидива рака поджелудочной железы.
Нормальной (не повышенной) является концентрация СА 50 менее 25 ед/мл в крови.
Повышение уровня СА 50 наблюдается при следующих онкологических и неонкологических патологиях:
1.Онкологические заболевания:
- Рак поджелудочной железы;
- Рак прямой или толстой кишки;
- Рак желудка;
- Рак яичников;
- Рак легких;
- Рак молочной железы;
- Рак простаты;
- Рак печени.
2.Неонкологические заболевания:
- Острый панкреатит;
- Гепатиты;
- Цирроз печени;
- Холангит;
- Язвенная болезнь желудка или двенадцатиперстной кишки.
Онкомаркер СА 19-9 также называется онкомаркером поджелудочной железы и желчного пузыря. Однако на практике данный маркер является одним из наиболее чувствительных и специфичных в отношении рака не всех органов пищеварительного тракта, а только поджелудочной железы. Именно поэтому СА 19-9 является маркером для скрининговых обследований при подозрении на рак поджелудочной железы. Но, к сожалению, примерно у 15 – 20% людей уровень СА 19-9 остается нормальным на фоне активного роста злокачественной опухоли поджелудочной железы, что обусловлено отсутствием у них антигена Льюиса, вследствие чего СА 19-9 не вырабатывается в большом количестве. Поэтому для комплексной и высокоточной ранней диагностики рака поджелудочной железы применяют определение одновременно двух онкомаркеров – СА 19-9 и СА 50. Ведь если у человека отсутствует антиген Льюиса и не повышается уровень СА 19-9, то концентрация СА 50 увеличивается, что и позволяет выявить рак поджелудочной железы.
Помимо рака поджелудочной железы, концентрация онкомаркера СА 19-9 повышается при раке желудка, прямой кишки, желчевыводящих путей и печени.
Поэтому в практической медицине определение уровня онкомаркера СА 19-9 производится в следующих случаях:
- Отличение рака поджелудочной железы от других заболеваний данного органа (в сочетании с маркером СА 50);
- Оценка эффективности лечения, контроль за течением, раннее выявление рецидивов и метастазов карциномы поджелудочной железы;
- Оценка эффективности лечения, контроль за течением, раннее выявление рецидивов и метастазов рака желудка (в сочетании с маркером РЭА и СА 72-4);
- Подозрение на рак прямой или толстой кишки (в сочетании с маркером РЭА);
- Для выявления муцинозных форм рака яичников в сочетании с определением маркеров СА 125, НЕ4.
Нормальной (не повышенной) концентрацией СА 19-9 в крови является значение менее 34 ед/мл.
Повышение концентрации онкомаркера СА 19-9 отмечается при следующих онкологических и неонкологических патологиях:
1.Онкологические заболевания (уровень СА 19-9 повышается значительно):
- Рак поджелудочной железы;
- Рак желчного пузыря или желчевыводящих путей;
- Рак печени;
- Рак желудка;
- Рак прямой или толстой кишки;
- Рак молочной железы;
- Рак матки;
- Муцинозный рак яичников.
2.Неонкологические заболевания:
- Гепатиты;
- Цирроз печени;
- Желчнокаменная болезнь;
- Холецистит;
- Ревматоидный артрит;
- Системная красная волчанка;
- Склеродермия.
- В качестве скринингового теста для выявления рака молочной железы для женщин в постменопаузе и для женщин любого возраста, имеющих кровных родственниц, страдавших раком молочной железы или раком яичников;
- Оценка эффективности терапии, ранее выявление рецидивов и метастазов при раке яичников;
- Выявление аденокарциномы поджелудочной железы (в сочетании с онкомаркером СА 19-9);
- Контроль эффективности терапии и выявление рецидивов эндометриоза.
Нормальной (не повышенной) является концентрация СА 125 в крови менее 25 ед/мл.
Повышение уровня СА 125 наблюдается при следующих онкологических и неонкологических патологиях:
1.Онкологические заболевания:
- Эпителиальные формы рака яичников;
- Рак матки;
- Рак эндометрия;
- Рак маточных труб;
- Рак молочной железы;
- Рак поджелудочной железы;
- Рак желудка;
- Рак печени;
- Рак прямой кишки;
- Рак легких.
2.Неонкологические заболевания:
- Доброкачественные опухоли и воспалительные заболевания матки, яичников и фаллопиевых труб;
- Эндометриоз;
- Третий триместр беременности;
- Заболевания печени;
- Заболевания поджелудочной железы;
- Аутоиммунные заболевания (ревматоидный артрит, склеродермия, системная красная волчанка, тиреоидит Хасимото и др.).
Общее содержание ПСА является маркером любых патологических процессов в предстательной железе мужчин, таких, как воспаление, травмы, состояния после врачебных манипуляций (например, массажа), злокачественные и доброкачественные опухоли и т.д. Уровень же свободного ПСА уменьшается только при злокачественных опухолях простаты, вследствие чего данный показатель в сочетании с общим ПСА используют для раннего выявления и контроля за эффективностью терапии рака предстательной железы у мужчин.
Таким образом, определение общего уровня ПСА и свободного ПСА в практической медицине используется для раннего выявления рака предстательной железы, а также контроля за эффективностью терапии и появлением рецидивов или метастазов после проведенного лечения рака простаты. Соответственно, в практической медицине определение уровней свободного и общего ПСА показано в следующих случаях:
- Ранняя диагностика рака предстательной железы;
- Оценка риска наличия метастазов рака простаты;
- Оценка эффективности терапии рака простаты;
- Выявление рецидивов или метастазов рака простаты после проведенного лечения.
Нормальной считается концентрация общего ПСА в крови в пределах следующих значений для мужчин разного возраста:
- Младше 40 лет – менее 1,4 нг/мл;
- 40 – 49 лет – менее 2 нг/мл;
- 50 – 59 лет – менее 3,1 нг/мл;
- 60 – 69 лет – менее 4,1 нг/мл;
- Старше 70 лет – менее 4,4 нг/мл.
Повышение концентрации общего ПСА наблюдается при раке простаты, а также простатите, инфаркте простаты, гиперплазии простаты и после раздражения железы (например, после массажа или обследования через задний проход).
Уровень свободного ПСА самостоятельного диагностического значения не имеет, поскольку для выявления рака простаты важно его количество в процентах относительно общего ПСА. Поэтому свободный ПСА определяют дополнительно только тогда, когда уровень общего составляет более 4 нг/мл у мужчины любого возраста и, соответственно, имеется высокая вероятность рака простаты. В этом случае определяют количество свободного ПСА и рассчитывают его соотношение с общим ПСА в процентах по формуле:
Свободный ПСА / общий ПСА * 100%
Далее, если свободный ПСА составляет более 15%, то у мужчины неонкологическое заболевание простаты. Если же свободный ПСА менее 15%, то это является практически 100% подтверждением рака простаты.
В практической медицине концентрация кислой фосфатазы используется только для контроля эффективности проводимой терапии, поскольку при успешном излечении опухоли ее уровень снижается практически до нуля. Для ранней диагностики рака предстательной железы определение уровня кислой фосфатазы не применяется, поскольку для данной цели онкомаркер имеет слишком низкую чувствительность – не более 40%. А это означает, что при помощи кислой фосфатазы удается выявить только 40% случаев рака простаты.
Нормальной (не повышенной) является концентрация простатической кислой фосфатазы менее 3,5 нг/мл.
Повышение уровня простатической кислой фосфатазы наблюдается при следующих онкологических и неонкологических патологиях:
- Рак предстательной железы;
- Инфаркт простаты;
- Аденома простаты;
- Острый или хронический простатит;
- Период в течение 3 – 4 дней после раздражения простаты в ходе хирургических вмешательств, ректального обследования, биопсии, массажа или УЗИ;
- Хронический гепатит;
- Цирроз печени.

Ввиду низкой специфичности РЭА данный онкомаркер в клинической практике не применяется для раннего выявления рака, а используется для оценки эффективности терапии и контроля за рецидивами, поскольку его уровень при гибели опухоли резко снижается по сравнению со значениями, имевшими место до начала лечения.
Кроме того, в некоторых случаях определение концентрации РЭА используют для выявления раков, но только в сочетании с другими онкомаркерами (с АФП для выявления рака печени, с СА 125 и СА 72-4 – рака яичников, с СА 19-9 и СА 72-4 – рака желудка, с СА 15-3 – рака молочной железы, с СА 19-9 – рака прямой или толстой кишки). В таких ситуациях РЭА является не основным, а дополнительным онкомаркером, позволяющим повысить чувствительность и специфичность основного.
Соответственно, определение концентрации РЭА в клинической практике показано в следующих случаях:
- Для контроля эффективности терапии и выявления метастазов рака кишечника, молочной железы, легких, печени, поджелудочной железы и желудка;
- Для выявления при наличии подозрений на рак кишечника (с маркером СА 19-9), молочной железы (с маркером СА 15-3), печени (с маркером АФП), желудка (с маркерами СА 19-9 и СА 72-4), поджелудочной железы (с маркерами СА 242, СА 50 и СА 19-9) и легких (с маркерами НСЕ, АФП, SCC, Cyfra СА 21-1).
Нормальными (не повышенными) значениями концентрации РЭА являются следующие:
- Курящие люди в возрасте 20 – 69 лет – менее 5,5 нг/мл;
- Некурящие люди в возрасте 20 – 69 лет – менее 3,8 нг/мл.
Повышение уровня РЭА отмечается при следующих онкологических и неонкологических заболеваниях:
1.Онкологические заболевания:
- Рак прямой и толстой кишки;
- Рак молочной железы;
- Рак легких;
- Рак щитовидной железы, поджелудочной железы, печени, яичников и простаты (повышенное значение РЭА имеет диагностическую значимость только в том случае, если повышены уровни и других маркеров указанных опухолей).
2.Неонкологические заболевания:
- Гепатиты;
- Цирроз печени;
- Панкреатиты;
- Болезнь Крона;
- Язвенный колит;
- Простатит;
- Гиперплазия простаты;
- Болезни легких;
- Хроническая почечная недостаточность.
- Выявление и контроль за эффективностью терапии карциномы мочевого пузыря (в сочетании с ТПА);
- Выявление и контроль за эффективностью терапии рака молочной железы (в сочетании с РЭА, СА 15-3);
- Выявление и контроль за эффективностью терапии рака легких (в сочетании с маркерами НСЕ, АФП, SCC, Cyfra СА 21-1);
- Выявление и контроль за эффективностью терапии рака шейки матки (в сочетании с маркерами SCC, Cyfra СА 21-1).
Нормальным (не повышенным) уровнем ТПА в сыворотке крови является значение менее 75 ЕД/л.
Повышение уровня ТПА наблюдается при следующих онкологических заболеваниях:
- Карцинома мочевого пузыря;
- Рак молочной железы;
- Рак легких.
Поскольку ТПА повышается только при онкологических заболеваниях, данный онкомаркер обладает очень высокой специфичностью в отношении именно опухолей. То есть повышение его уровня имеет очень важное диагностическое значение, однозначно свидетельствуя о наличии очага опухолевого роста в организме, поскольку увеличение концентрации ТПА не бывает при неонкологических заболеваниях.
Данный онкомаркер является высокоспецифичным в отношении злокачественных опухолей, но не обладает органной специфичностью. Это означает, что появление данного маркера в крови однозначно свидетельствует о наличии очага опухолевого роста в организме, но, к сожалению, не дает представления, какой именно орган поражен.
Определение концентрации ПК-М2 в клинической практике показано в следующих случаях:
- Для уточнения наличия опухоли в сочетании с другими органоспецифическими онкомаркерами (например, если какой-либо другой онкомаркер повышен, но непонятно, это следствие наличия опухоли или неонкологического заболевания. В этом случае определение ПК-М2 поможет отличить, вызвано ли повышение концентрации другого онкомаркера опухолью или неонкологическим заболеванием. Ведь если уровень ПК-М2 повышен, то это однозначно свидетельствует о наличии опухоли, а, значит, нужно обследовать органы, в отношении которых специфичен другой онкомаркер с высокой концентрацией);
- Оценка эффективности терапии;
- Контроль за появлением метастазов или рецидива опухоли.
Нормальной (не повышенной) является концентрация ПК-М2 в крови менее 15 Ед/мл.
Повышенный уровень ПК-М2 в крови выявляется при следующих опухолях:
- Рак органов пищеварительного тракта (желудка, кишечника, пищевода, поджелудочной железы, печени);
- Рак молочной железы;
- Рак почки;
- Рак легкого.
Представляет собой чувствительный и специфичный маркер нейроэндокринных опухолей. Поэтому в клинической практике определение уровня хромогранина А показано в следующих случаях:
- Выявление нейроэндокринных опухолей (инсулиномы, гастриномы, ВИПомы, глюкагономы, соматостатиномы и др.) и контроль эффективности их терапии;
- Для оценки эффективности гормональной терапии рака простаты.
Нормальной (не повышенной) концентрацией хромогранина А является 27 – 94 нг/мл.
Повышение концентрации онкомаркера отмечается только при нейроэндокринных опухолях.

Соответственно, повышенный уровень и главного, и дополнительных онкомаркеров означает очень высокую степень вероятности рака обследуемого органа. Например, с целью выявления рака молочной железы определяли онкомаркеры СА 15-3 (главный) и РЭА с СА 72-4 (дополнительные), и уровень всех оказался повышенным. Это означает, что вероятность наличия рака молочной железы составляет более 90%. Для дальнейшего подтверждения диагноза необходимо обследование груди инструментальными методами.
Высокий уровень главного и нормальный дополнительного маркеров означает, что имеется высокая вероятность рака, но не обязательно в обследуемом органе, поскольку опухоль может расти и в других тканях, в отношении которых онкомаркер обладает специфичностью. Например, если при определении маркеров рака молочной железы главный СА 15-3 оказался повышен, а РЭА и СА 72-4 в норме, то это может свидетельствовать о высокой вероятности наличия опухоли, но не в молочной железе, а, например, в желудке, поскольку СА 15-3 также может повышаться и при раке желудка. В такой ситуации проводят дополнительное обследование тех органов, в которых можно заподозрить очаг опухолевого роста.
Если же выявлен нормальный уровень главного онкомаркера и повышенный второстепенного, то это свидетельствует о высокой вероятности наличия опухоли не в обследуемом органе, а в других тканях, по отношению к которым специфичны дополнительные маркеры. Например, при определении маркеров рака молочной железы главный СА 15-3 оказался в пределах нормы, а второстепенные РЭА и СА 72-4 – повышены. Это означает, что имеется высокая вероятность наличия опухоли не в молочной железе, а в яичниках или в желудке, поскольку маркеры РЭА и СА 72-4 специфичны для этих органов.
Онкомаркеры молочной железы. Главные маркеры – СА 15-3 и ТПА, дополнительные – РЭА, ПК-М2, НЕ4, СА 72-4 и бета-2 микроглобулин.
Онкомаркеры яичников. Главный маркер – СА 125, СА 19-9, дополнительные НЕ4, СА 72-4, ХГЧ.
Онкомаркеры кишечника. Главный маркер – СА 242 и РЭА, дополнительные СА 19-9, ПК-М2 и СА 72-4.
Онкомаркеры матки. Для рака тела матки главные маркеры – СА 125 и СА 72-4 и дополнительный – РЭА, а для рака шейки матки главные маркеры – SCC, ТПА и СА 125 и дополнительные – РЭА и СА 19-9.
Онкомаркеры желудка. Главные – СА 19-9, СА 72-4, РЭА, дополнительные СА 242, ПК-М2.
Онкомаркеры поджелудочной железы. Главные – СА 19-9 и СА 242, дополнительные – СА 72-4, ПК-М2 и РЭА.
Онкомаркеры печени. Главные – АФП, дополнительные (подходят и для выявления метастазов) – СА 19-9, ПК-М2 РЭА.
Онкомаркеры легкого. Главные – НСЕ (только для мелкоклеточного рака), Cyfra 21-1 и РЭА (для немелкоклеточных форм рака), дополнительные – SCC, СА 72-4 и ПК-М2.
Онкомаркеры желчного пузыря и желчевыводящих путей. Главный – СА 19-9, дополнительный – АФП.
Онкомаркеры простаты. Главные – ПСА общий и процент свободного ПСА, дополнительный – кислая фосфатаза.
Онкомаркеры яичка. Главные – АФП, ХГЧ, дополнительный – НСЕ.
Онкомаркеры мочевого пузыря. Главный – РЭА.
Онкомаркеры щитовидной железы. Главные – НСЕ, РЭА.
Онкомаркеры носоглотки, уха или мозга. Главные – НСЕ и РЭА.
Онкомаркеры для женщин. Набор рекомендован для скринингового обследования на наличие опухолей женских половых органов и включает в себя, как правило, следующие маркеры:
- СА 15-3 – маркер молочной железы;
- СА 125 – маркер яичников;
- РЭА – маркер карцином любой локализации;
- НЕ4 – маркер яичников и молочной железы;
- SCC – маркер рака шейки матки;
- СА 19-9 – маркер поджелудочной железы и желчного пузыря.
Если повышена концентрация какого-либо онкомаркера, то это не означает, что у данного человека со 100% точностью имеется злокачественная опухоль. Ведь специфичность ни одного онкомаркера не достигает 100%, вследствие чего повышение их уровня может наблюдаться и при других, не онкологических заболеваниях.
Поэтому если выявлен повышенный уровень какого-либо онкомаркера, необходимо, через 3 – 4 недели сдать анализ еще раз. И только если и во второй раз концентрация маркера окажется повышенной, то необходимо начать дополнительное обследование с целью выяснения, связан ли высокий уровень онкомаркера со злокачественным новообразованием или обусловлен неонкологическим заболеванием. Для этого следует обследовать те органы, наличие опухоли в которых может приводить к повышению уровня онкомаркера. Если опухоли не будет выявлено, то через 3 – 6 месяцев нужно снова сдать кровь на онкомаркеры.

Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник